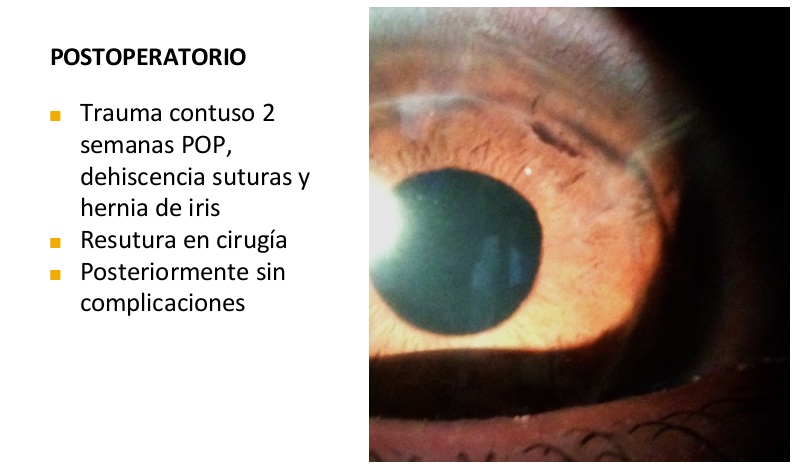
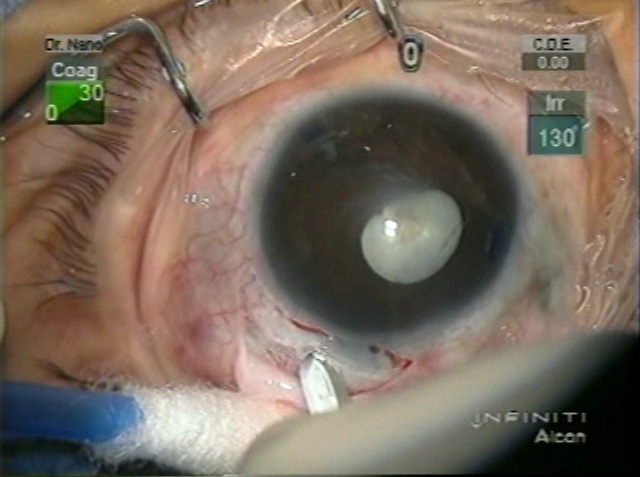
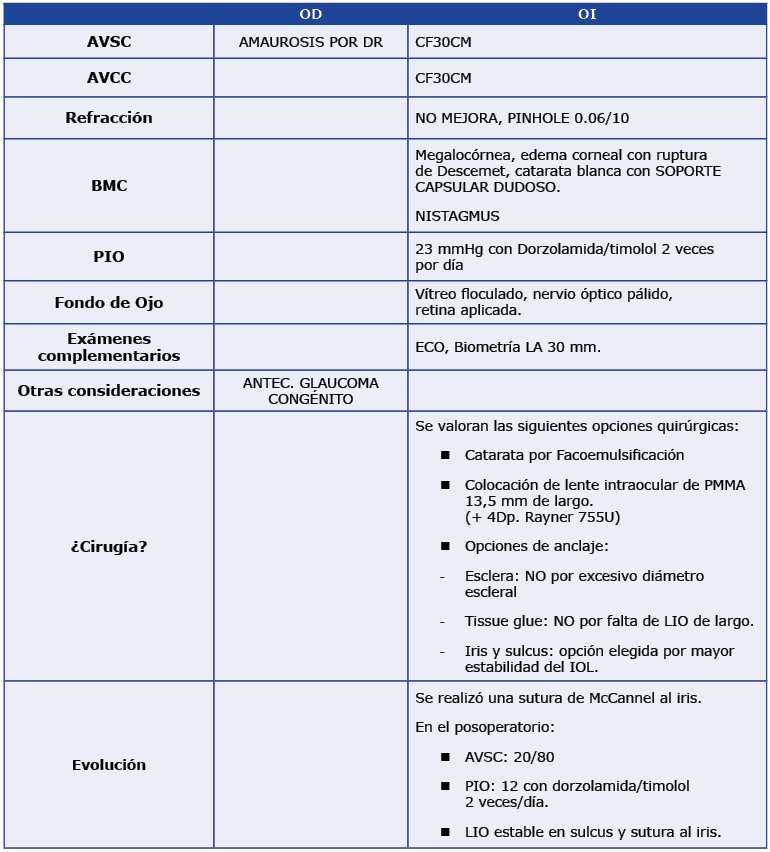
Dr. Juan Carlos Caballero: Háganos un breve resumen de su formación académica: curso de medicina, residencia, fellowship.
Dr. Jaime Aramberri: Licenciado en Medicina y Cirugía por la Universidad del País Vasco, 1982-1988. Residencia en Oftalmología (MIR) en el Hospital Universitario de Salamanca, 1989-1992. Adjunto de Oftalmología en el Hospital de Galdakao 1993-1996. Adjunto de Oftalmología en el Hospital de Gipuzkoa 1996-2003. Socio Fundador de Clínica Ókular, Vitoria, 1994-Presente. Socio Fundador de Clínica Begitek, San Sebastián, 2003-Presente.
Dr. Juan Carlos Caballero: Un divisor de aguas en su incursión internacional, su vida profesional antes y después del “Doble K”.
Dr. Jaime Aramberri: La presentación del Método Doble K para cálculo de Lentes Intraoculares tras LASIK/PRK me proporcionó cierto reconocimiento internacional a raíz de su presentación en el ESCRS de Barcelona 2001 y de su publicación en JCRS en 2003. En 2002 Ken Hoffer me presentó públicamente en varias entrevistas como el descriptor del método y a través de él entré en contacto con otros reconocidos “gurús” como Tom Olsen, Wolfgang Haigis, Sverker Norrby, John Shammas, etc. En 2005 organicé la primera reunión de lo que hoy es el IOL Power Club en San Sebastián.
Dr. Juan Carlos Caballero: ¿Cómo divide su tiempo entre su actividad profesional y científica?
Dr. Jaime Aramberri: 80 % actividad profesional y 20 % actividad científica. Me gustaría equilibrar algo estas proporciones pero en mi entorno profesional es complicado. Por suerte para mí, me encanta operar y aplicar los últimos avances en tecnologías diagnósticas y terapéuticas, lentes intraoculares y láseres, en mis pacientes.
Dr. Juan Carlos Caballero: ¿Cuando despertó su interés por el cálculo de lentes intraoculares?
Dr. Jaime Aramberri: A finales de los 90 en varias comunicaciones sobre ojos cortos y piggyback, con Javier Mendicute, socio y amigo. Luego publicamos en 1999 la Monografía del SECOIR sobre Biometría y cálculo de lentes intraoculares, y al escribir el capítulo de fórmulas de cálculo descubrí con sorpresa el estado inmaduro, por describirlo de alguna manera, de la situación, con más empirismo que teoría. Ahí me aficioné al estudio de la óptica aplicada y al diseño óptico siempre pensando en mejorar el cálculo de la lente intraocular quirúrgica.
Dr. Juan Carlos Caballero: De las fórmulas biométricas disponibles en los equipos, ¿Cuál sería su preferencia en ojos normales y en situaciones especiales?
Dr. Jaime Aramberri: Si nos quedamos en las fórmulas teóricas de 3ª y 4ª generación, de fácil acceso para todos, yo destacaría la fórmula de Haigis como la más «todoterreno. Eso sí con unas constantes bien optimizadas por cada usuario. En ojos largos no operados quizás la SRK/T funciona algo mejor. Si ya vamos a fórmulas más recientes la Olsen implementada en el software Phacooptics y la Universal II de Barrett son muy precisas y evitarán alguno que otro error en casos de segmento anterior extremo en ojos cortos.
Dr. Juan Carlos Caballero : ¿Qué piensa sobre el cálculo por trazado de rayos?
Dr. Jaime Aramberri: Yo empleo mi propia fórmula en un modelo pseudofáquico programado por mí en Excel donde el cálculo óptico se realiza por trazado de rayos. La ventaja de este método es que es un modelo de lente gruesa donde utilizo la cara posterior de la córnea medida por Scheimpflug y un algoritmo de estimación de la posición de la LIO calculado por regresión múltiple en una base de datos de ojos medidos por biometría óptica con Lenstar. Esto hace que el modelo sea robusto y consistente independientemente del ojo que calcule: normal, postLASIK, postQR, queratocono. Lo único que necesito son medidas fiables como input.
Dr. Juan Carlos Caballero : ¿Qué opinión tiene sobre la influencia del astigmatismo posterior en el cálculo de las lentes intraoculares tóricas?