1. Un nuevo aporte tecnológico
Hasta hace pocos años teníamos distintas formas de corregir la visión cercana e intermedia con distintas plataformas de lentes intraoculares, ya fueran Multifocales, Difractivas, Bifocales, Trifocales, EDOF, etc. Sin embargo, a pesar de lograr el objetivo, no siempre han sido exentos de efectos adversos, principalmente en relación a las disfotopsias.
Actualmente han salido al mercado una nueva generación de lentes “monofocales” los que permiten en buena medida corregir el foco de visión intermedia y cercana, si bien no tan perfecto en relación a las letras más pequeñas a distancia de 40 cm, como lo harían otros lentes Premium, pero si, con la gran ventaja de que en estos lentes las disfotopsias no son mayores que en un lente monofocal.
2. Beneficios
Esto ha marcado una diferencia en cuanto a mejorar los resultados visuales, y la aceptación por parte de nuestros pacientes, apareciendo así, como una verdadera alternativa facorefractiva. Eso sí, en el entendido de que el paciente tenga claro cuál es la posibilidad real de visión cercana y que posiblemente pueda necesitar lentes para letras más pequeñas, a cambio de una mejor calidad visual, con baja posibilidad de halos y destellos, con lo cual tampoco se requiere de un mayor proceso de neuroadaptación. Estas tecnologías no difractivas por lo tanto, al no dividir la luz, tienen menos posibilidad de inducir HOA.
3. Indicaciones
Para obtener los mejores resultados, también se requiere de una buena selección de nuestros pacientes, del lente intraocular más adecuado a sus necesidades y de un estricto cálculo del poder del mismo.
Si bien el ideal es el implante de este tipo de lentes en forma bilateral, personalmente los he colocado en el segundo ojo de pacientes implantados previamente con un LIO monofocal, como una manera de permitirles una mejor visión intermedia, pero que obviamente igual pueden requerir lentes para visión cercana.
Si bien son lentes que tienen las mismas indicaciones de un LIO monofocal, hay que evaluar la indicación en pacientes con otras patologías como glaucoma, alteraciones maculares, operados previamente de cirugía refractiva, etc., ya que sin duda aparecen como una buena opción para estos casos, pero no hay muchos estudios realizados aún.
4. Tipos de lentes
A la fecha han aparecido distintas opciones de estos lentes, con distintos mecanismos de acción:
A.Lentes Monofocales EDOF
Top Ten
i. •
• ii.
•
Lente Refractivo:
Tecnis Eyhance TM modelo ICB00 de Johnson & Johnson, con ADD + 1.50 *
Isopure ® de Physiol, con ADD + 1.50 * Lente Difractivo:
XACT ME4 de SANTEN, con ADD + 1.50*
B.LIO Monofocal
• L 313 de Teleon Surgical BV, con ADD + 1.50*
C.Lente EDOF de Tecnología X Wave:
• Acrysof ® Vivity ® DFT015 de Alcon, con ADD + 2.00*
5. Lente Tecnis Eyhance TM.
Es un lente comparable al LIO Tecnis monofocal, permitiendo una buena visión a la distancia y mejorando la visión intermedia, ya sea en condiciones de bajo contraste o baja iluminación, sin inducir halos ni destellos.
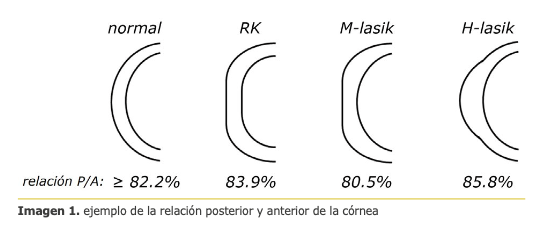
Es un lente de una pieza, acrílico hidrofóbico con superficie anterior asférica biconvexa, continua de orden superior, en la cual la potencia aumenta continuamente desde la periferia hacia el centro, lo que determina una visión intermedia mejorada, logrando así curvas de desenfoque mejores que un LIO monofocal (fig 1).
El lente viene en potencias de +5.0 D hasta + 34.0 D, en incrementos de 0.5D.
Para el cálculo se usa con Biometría óptica una constante A (SRK/T) de 119,3, y para Biometría por US, una cte A de 118,8.
 6. Lente Acrysof ® Vivity ®
6. Lente Acrysof ® Vivity ®
Es un lente de una pieza, acrílico hidrofóbico biconvexo asimétrico, que incorpora una nueva tecnología denominada X Wave®, la que está compuesta por dos elementos suaves de transición en la superficie del lente, la cual permite por un lado, estirar y por otro trasladar el frente de onda, permitiendo así, un rango focal extendido y continuo. (fig 2).
Si bien el concepto puede ser difícil de entender a primera vista, logra una muy buena visión a la distancia, intermedia y también de cerca (fig 3).
El lente viene en potencias de +15.0 D hasta +25.0 D, en incrementos de 0.5D y también está la plataforma tórica que permite correcciones de hasta 3.0 D de astigmatismo.
7. Cálculo del lente
Para el cálculo se usa con Biometría óptica una constante A (SRK/T) de 119,2. Si se tienen as fórmulas de cálculo para el LIO Acrysof® IQ monofocal, entonces se puede agregar 0.2 a su constante de LIO personalizado.
El cálculo de LIOs tóricos se puede hacer en la página
https:/www.acrysoftoriccalculator.com
Las nuevas plataformas de cálculo de LIOs que incorporan el astigmatismo de la cara posterior corneal y otras variables, nos ayudan aún más a mejorar nuestros resultados, siendo un gran aporte el calculador de Barrett con TK y + “Panacea” desarrollado por el Dr. David Flikier.

8. Resultados Estudio Multicéntrico
fig2
Los resultados en estudio multicéntricos han determinado buena visión para la distancia, para visiones intermedias y de cerca, mucho mejores en comparación a un LIO monofocal (fig 4).
9. Nuestros resultados
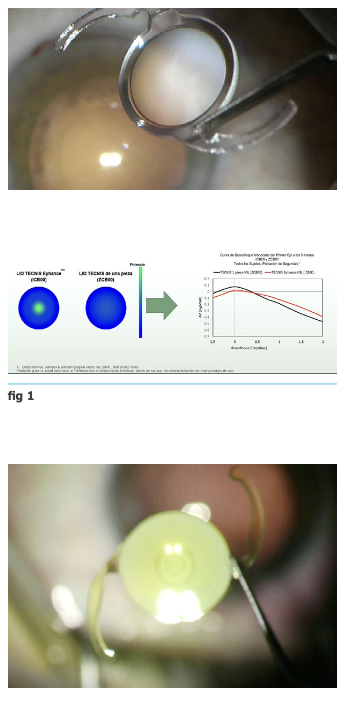
Personalmente hicimos un estudio de los primeros 50 lentes implantados, que demostraron buenos resultados y bastante auspiciosos con una visión cercana mejor a la esperada, y que se grafica a continuación, figs 5 8.
Actualmente estamos comparando los resultados con las diferentes fórmulas de cálculo, a la fecha la indicación del fabricante es usar SRK/T.
Hasta ahora no hemos tenido casos de disfotopsias en la serie o reportes de mala calidad de visión, preguntado en forma dirigida a los pacientes.
La indicación de lentes para lectura ha sido en el 29% de los pacientes. En general no son requeridos para el uso de teléfonos celulares o aplicaciones móviles.
Tenemos una serie de pacientes sometidos a cirugía refractiva previa, tanto miopías como hipermetropías, teniendo en común en el estudio preoperatorio, bajas HOA en la Aberrometría. Los resultados han sido promisorios y pronto los comunicaremos.
10. Conclusiones
Los médicos podrán evaluar la posibilidad de agregar una micro-monovisión, para permitir una mejor visión cercana, en todos los lentes de este tipo.
Sin duda que estas innovaciones logran una mejor calidad de visión a todas las distancias, prácticamente sin quejas de halos y destellos, posicionándose así, como una nueva y bienvenida plataforma de lentes intraoculares.
 Dr. William C. De La Peña
Dr. William C. De La Peña



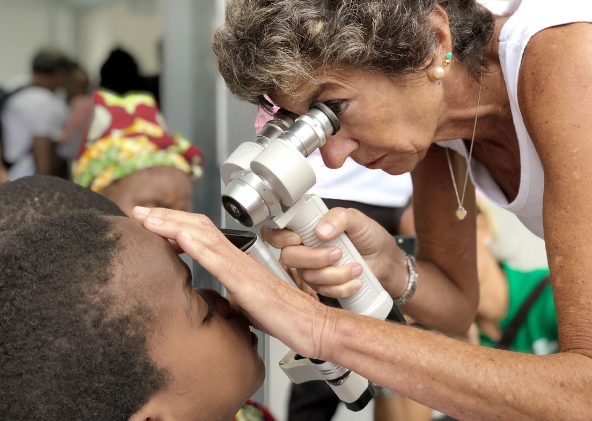
 Elena Barraquer es una oftalmóloga española especializada en cirugía de catarata y trasplante de córnea. En 2012 fue reconocida con la Medalla de Honor de Barcelona y en 2018 fue galardonada con el premio Queen Sophia Spanish Institute en su categoría de Premios a la excelencia. Inició la Fundación Elena Barraquer en 2017 para continuar con sus expediciones a África con el fin de ayudar a las comunidades más necesitadas.
Elena Barraquer es una oftalmóloga española especializada en cirugía de catarata y trasplante de córnea. En 2012 fue reconocida con la Medalla de Honor de Barcelona y en 2018 fue galardonada con el premio Queen Sophia Spanish Institute en su categoría de Premios a la excelencia. Inició la Fundación Elena Barraquer en 2017 para continuar con sus expediciones a África con el fin de ayudar a las comunidades más necesitadas. El primer día de trabajo se monta el quirófano (Domingo) y se opera durante los cinco días siguientes (de Lunes a Viernes), dejando el último día (Sábado) para revisión de todos los pacientes operados y desmontaje de quirófano. El seguimiento a largo plazo lo hacen los técnicos y oftalmólogos locales, que durante la semana de la expedición han sido formados para ello.
El primer día de trabajo se monta el quirófano (Domingo) y se opera durante los cinco días siguientes (de Lunes a Viernes), dejando el último día (Sábado) para revisión de todos los pacientes operados y desmontaje de quirófano. El seguimiento a largo plazo lo hacen los técnicos y oftalmólogos locales, que durante la semana de la expedición han sido formados para ello.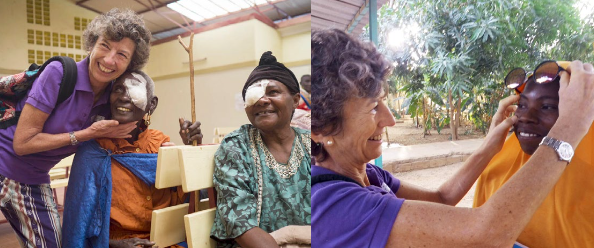

 6. Lente Acrysof ® Vivity ®
6. Lente Acrysof ® Vivity ®


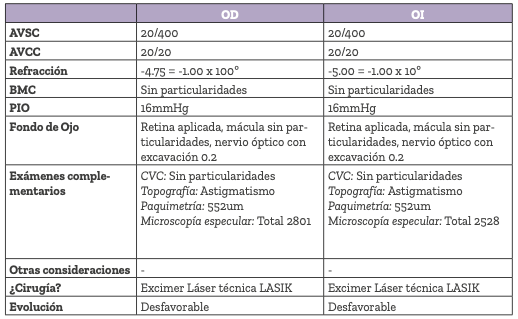
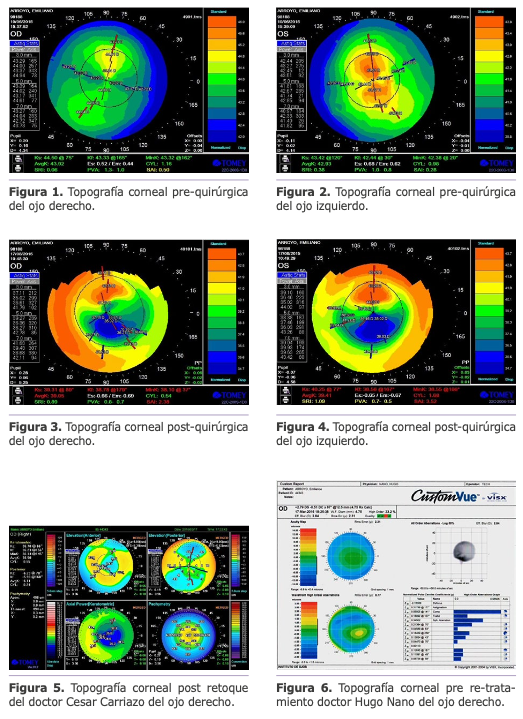
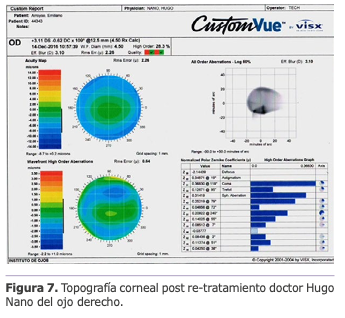 Se diagnostica por topografía y por estudios aberrómetros ablaciones patológicas descentradas y se detectan alteraciones en la alineación de los espejos del Excimer láser, debido a que el paciente anterior aparentemente golpeó el equipo y desplazó los espejos.
Se diagnostica por topografía y por estudios aberrómetros ablaciones patológicas descentradas y se detectan alteraciones en la alineación de los espejos del Excimer láser, debido a que el paciente anterior aparentemente golpeó el equipo y desplazó los espejos.