Cómo mejorar la estabilidad de las lentes intraoculares tóricas
Dr. Claudio Orlich – Costa Rica
orlichclaudio@hotmail.com
La desalineación de una lente intraocular tórica (LIOT) está intrínsecamente relacionada con su capacidad para corregir el astigmatismo corneal. Existe una relación entre el aumento de la longitud axial, la distancia blanco a blanco y el diámetro de la bolsa capsular con la rotación temprana de los LIOT. Las primeras LIOT fueron aprobadas por la FDA en noviembre de 1998 (la AA4203 de la compañía Staar).1 Posteriormente en septiembre de 2005 la lente AcrySof SN60T (Alcon) de acrílico hidrofóbico de una sola pieza con hápticas abiertas se convirtió en la segunda lente intraocular tórica aprobada por la FDA. Los estudios iniciales mostraron menor rotación que la lente en plato AA4203 de Staar.2,3 El diseño de la lente puede estar relacionado con la incidencia en la rotación de los LIOT.
Hoy en día existen numerosas plataformas de LIOT. Diferentes trabajos 4,5 han demostrado la importancia de la estabilidad rotacional de la lente, por cada grado de rotación, se pierde aproximadamente un 3.3% de su corrección, así una rotación de 3 ̊ puede resultar en un astigmatismo refractivo residual posquirúrgico equivalente al 10% del poder del cilindro original, una rotación de 30 ̊ puede llevar a un astigmatismo residual de igual magnitud al astigmatismo inicial y con una rotación mayor más bien se puede generar un astigmatismo mayor.
Para obtener resultados óptimos con estos lentes es necesario determinar que la córnea tenga un astigmatismo regular, descartar problemas de la superficie ocular que afecten las mediciones de la curvatura corneal anterior, considerar la curvatura posterior de la córnea y marcar al paciente previo a la cirugía de pie o sentado para evitar la ciclotorsión. Aún escogiendo al paciente y al lente intraocular adecuados, se puede producir una desalineación del eje por la colocación incorrecta de la LIO durante la cirugía, por la rotación de la LIO después de la cirugía, o ambas, en esta sección queremos dar 10 consejos prácticos para evitar la rotación de una lente intraocular tórica.
1. Reposo durante la primera hora
En la mayoría de los estudios la rotación posoperatoria de una LIOT se analiza generalmente al día 1 después de la operación. Sin embargo, un estudio de 72 ojos que examinó la plataforma Tecnis Toric de Johnson & Johnson demostró que la mayor rotación (4.09° ± 6.43°) ocurrió dentro de la primera hora después de la cirugía (P <0.001).6
2. Aspirar el viscoelástico
El viscoelástico detrás del lente puede reducir la fricción entre la óptica y las hápticas del lente intraocular y la bolsa capsular,7 de aquí la importancia de aspirar completamente el viscoelástico.
3. Disminuir la presión intraocular
Por un concepto similar al anterior, es preferible no dejar el ojo hipertenso o con un exceso de BSS para que la bolsa capsular y el lente intraocular estén en contacto.
4. Pulido de las células epiteliales de la cápsula anterior
Algunos cirujanos prefieren no pulir o aspirar las células epiteliales de la cápsula anterior para generar una mayor fusión entre las cápsulas y evitar una rotación de la LIOT. Guo y col.8 reportaron un estudio de 39 ojos implantados con LIO tórica de la plataforma Acrysof con un seguimiento de 3 meses no encontraron rotación posquirúrgica y comentaron que una posible explicación puede ser el hecho de que no hicieron pulido de las células epiteliales de la cápsula anterior.
5. Anillo de tensión capsular
No está claro si la combinación con un anillo de tensión capsular sea suficiente para evitar la rotación del lente. Safran y col.9 reportan dos pacientes con miopía axial alta, cataratas bilaterales y astigmatismo que se sometieron a una cirugía de catarata con implante de una lente intraocular tórica sin un anillo de tensión capsular en el primer ojo en el cual la lente se rotó poco después de la cirugía.
En el segundo ojo de ambos pacientes, se utilizó una LIO tórica del mismo tipo y poder, con una orientación similar a la del primer ojo, sin embargo, se colocó un anillo de tensión capsular en el momento de la cirugía. En ambos casos, no hubo rotación de la LIO en el segundo ojo, por lo que concluyen que la colocación de un anillo de tensión en el momento de la cirugía en ojos muy miopes puede ayudar a prevenir la rotación posoperatoria de una LIO tórica. Por su parte Sagiv y Sachs han descrito un caso en el que se implantó un anillo de tensión y una LIO tórica en un ojo altamente miope y aún así la lente se rotó, por lo que colocaron un segundo anillo en el momento de reposicionar el lente.10
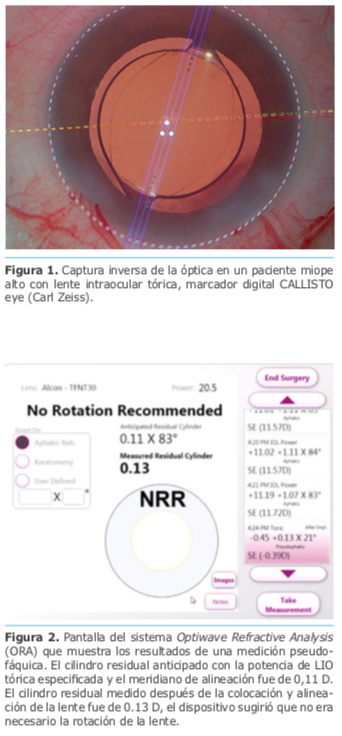
6. Captura inversa de la óptica del lente Ganesh y col.11 estudiaron 221 casos de cirugía de catarata con lente intraocular tórico, utilizando cinco diferentes plataformas de LIOT, encontrando que existe una mayor posibilidad de rotación si la longitud axial es > 24 mm. El concepto de fijar la LIO con la capsulorrexis circular continua (CCC) fue desarrollado por Gimbel 12 y se le conoce como captura inversa de la óptica, la óptica es capturada anteriormente con la CCC, dejando las hápticas por detrás de la cápsula anterior, en una especie de abotonamiento anterior de la lente. El mismo Gimbel describe la estabilización de la óptica de una lente tórica con la captura inversa de la óptica.13 Aunque es una maniobra difícil de realizar, una vez que se abotona el LIO con la CCC, este no se rota, siendo una buena solución para los casos de implantes tóricos con ejes axiales por encima de 24 mm. La desventaja de este procedimiento es que no se puede hacer en presencia de una CCC que esté descentrada o sea más grande que el diámetro óptico. Figura 1
7. Hacer una CCC pequeña
Una CCC de 4.6 a 5.00 mm permite mayor fricción del lente con la cápsula anterior, disminuye el riesgo de “tilt” o inclinación del lente, siempre es bueno tener una superposición de la capsulorrexis alrededor de la óptica, además una capsulorrexis ligeramente más pequeña que la óptica, permite la captura de la óptica en caso de ser necesario.
8. Aberrometría intraoperatoria
El aberrómetro intraoperatorio puede ser una herramienta muy útil para determinar si la posición de la lente intraocular es la correcta, en caso necesario se pueden realizar ajustes finos en el momento para lograr la mayor corrección posible. Figura 2.
9. Determinar el eje adecuado de un lente rotado
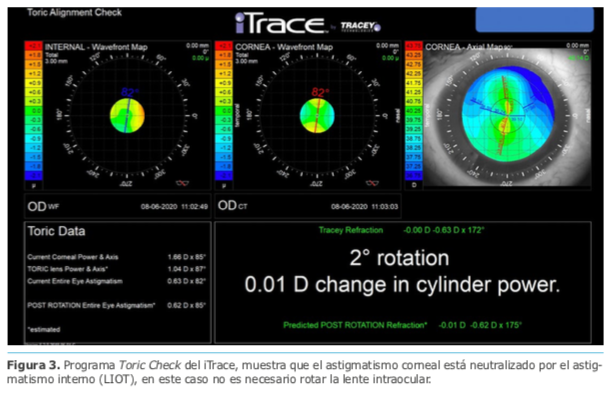
Los errores producidos por alguna combinación de desalineación o potencia incorrecta de la LIO tórica se pueden evaluar utilizando el valor de refracción y queratometrías posoperatorias, mediante el análisis de vectores, el astigmatismo refractivo residual posoperatorio y la queratometría se pueden utilizar para calcular el ángulo de desalineación de la lente.14 Hay varios calculadores en línea disponibles para determinar el eje adecuado de un lente rotado: Berdahl & Hardten Toric IOL Calculator (www.astigmatismfix.com) y el Panacea del Dr. David Flikier (http:/www.panaceaiolandtoriccalculator.com/downloads.html). Otro método para determinar la desalineación de la lente es por medio del iTrace utilizando el programa “toric check”, a partir de las aberraciones oculares internas y la topografía corneal, se determina la orientación de la LIO tórica, sin requerir dilatar la pupila. Figura 3.
10. Momento ideal para recolocar un LIOT rotado
En pacientes miopes o con ojos grandes (> 24 mm), es recomendable esperar entre 10 y 15 días antes de corregir la posición del lente, para permitir que la bolsa capsular se contraiga y no se desaliñe nuevamente. En casos de ojos de tamaño inferior a 24mm el lente se debe reposicionar a la brevedad posible.

