La cirugía del cristalino y sus avances involucra a la gran mayoría de los oftalmólogos por lo que es importante conocer los últimos avances para poder proporcionar a cada paciente la opción que más se adecue a sus necesidades y características.
Para abordar la cirugía y conseguir los mejores resultados posibles, debemos diferenciar tres momentos esenciales: momento pre-quirúrgico, quirúrgico y post-quirúrgico.
Dentro del momento pre-quirúrgico es importante conocer el tipo del paciente al que nos enfrentamos así como sus necesidades. Deberemos tener en cuenta su edad, antecedentes oculares, su profesión, aficiones, refracción, patologías, así como sus expectativas y motivación. No solo conseguiremos un buen resultado refractivo tras la cirugía si no un paciente agradecido. En cuanto a la toma de medidas, es primordial que la superficie ocular esté sana ya que si no es así, las medidas pueden verse alteradas. Una vez tengamos una superficie ocular en las mejores condiciones, es importante realizar una batería de pruebas en las que se incluyen: agudeza visual con y sin compensación, refracción, dominancia tanto sensorial como motora, biometría, topografía, recuento endotelial, aberrometría, biomecánica corneal, tomografía macular y de nervio óptico y retinografía.
Las patologías más frecuentes del segmento anterior que nos podemos encontrar son ojo seco (tanto evaporativo, hiposecretor o mixto), queratocono, ectasias, leucomas, distrofias de fusch e incluso IFIS. En cuanto al segmento posterior la DMAE, retinopatía diabética, membrana epirretiniana y tracciones vítreas. En todos los casos, se deberá tener en cuenta para elegir el tipo de lente intraocular que mejor se adecue. A su vez, se debe conocer el tipo anatómico del ojo de nuestro paciente según la longitud axial, queratometría, irregularidad en la superficie ocular, cámara anterior y tamaño del cristalino. Una vez esto, para calcular la lente intraocular, se deberá elegir la fórmula que mejor se ajuste en cada caso, así como comparar con diferentes fórmulas para asegurarnos de la elección de la potencia adecuada. En la Ilustación 1 se muestra la eficacia de las fórmulas según la longitud axial.
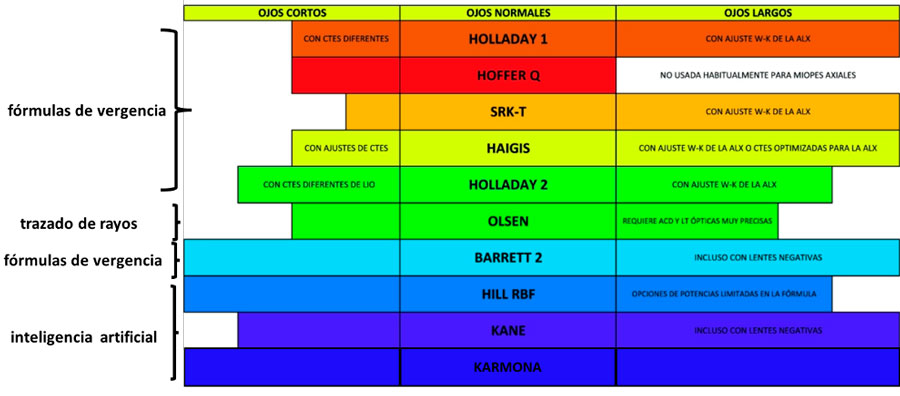
Ilustración 1. Fórmulas en orden cronológico según aparición donde se muestra la eficacia de cada una según la longitud axial.
Cada vez son más el número de lentes intraoculares disponibles en el mercado, por lo que aumentan las opciones a nuestro alcance. En cuanto a focalidad existen lentes monofocales, monofocales plus, bifocales, EDOF y trifocales. Cabe destacar que, en la actualidad, no prima tanto la visión a 33 centímetros como era anteriormente, si no que la integración de los dispositivos digitales a nuestro trabajo y a la vida en general hacen que una de las distancias más importantes sea la visión intermedia. Es por eso por lo que en algunos casos las lentes monofocales plus es una opción muy interesante y a tener en cuenta ya que nos pueden permitir una visión útil con la ventaja de no presentar los fenómenos disfotópsicos de las trifocales. Por el contrario, habrá pacientes más exigentes visualmente, que demanden una buena visión a todas las distancias y, por lo tanto, habrá que barajar otras opciones.
Dentro de las diversas opciones con las que contamos las tablas 1, 2, 3 y 4 muestran algunas de las lentes con las cuales más experiencia contamos junto con sus principales características.
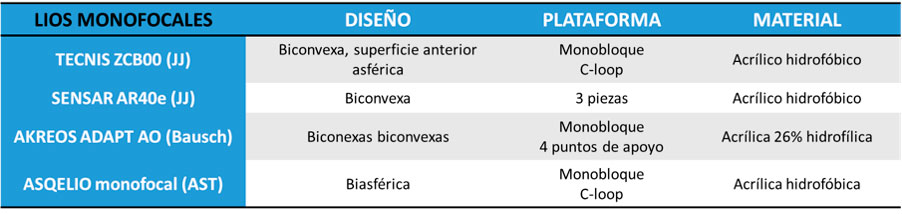
Tabla 1. Lentes intraoculares monofocales y sus principales características
 Tabla 2. Lentes intraoculares monofocales plus y sus principales características
Tabla 2. Lentes intraoculares monofocales plus y sus principales características
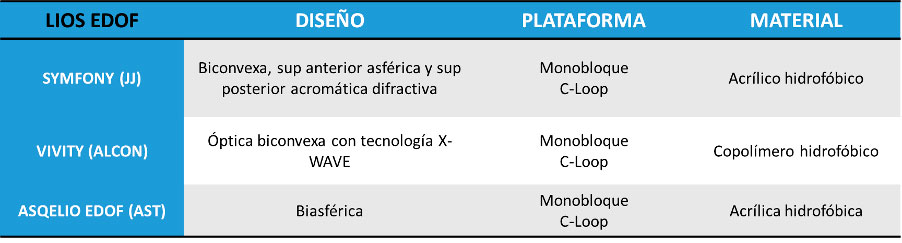 Tabla 3. Lentes intraoculares EDOF y sus principales características
Tabla 3. Lentes intraoculares EDOF y sus principales características
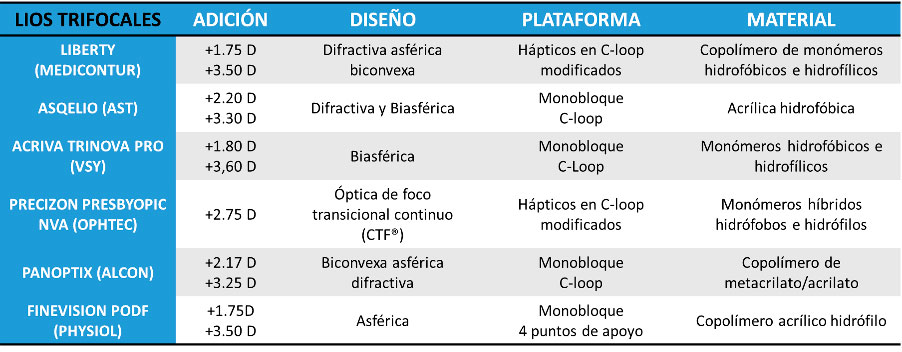 Tabla 4. Lentes intraoculares trifocales y sus principales características
Tabla 4. Lentes intraoculares trifocales y sus principales características

Ilustración 2. Imágenes del cuestionario McAlinden.
También disponemos de implantes secundarios como Addon (Medicontur) que pueden ser útiles en caso de defectos refractivos residuales así como para multifocalizar a un paciente operado previamente con lentes monofocales.
Una vez realizado todo lo anterior, llegamos al momento quirúrgico. La tendencia evolutiva de éste, está encaminada hacia una cirugía robotizada y ligada a la inteligencia artificial, sin prescindir del oftalmólogo.
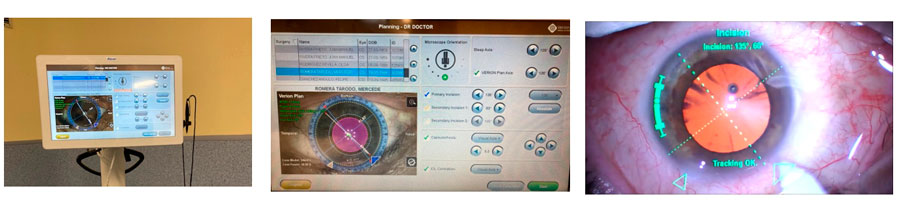
A pesar de que la opinión del uso de láseres femtosegundo pueda ser dispar, en mi experiencia, es el futuro. Existen casos en los que su utilización debería ser una indicación. Aunque mi experiencia es mayor con la segunda plataforma de Catalys (Johnson&Johnson), existen otros tipos de láseres que funcionan muy bien también como puede ser LenSx (Alcon), Victus (Bausch&Lomb) o el LDV-Z8 (Ziemer). Una de las cosas más importantes que podemos conseguir con el láser femtosegundo es un Saco Premium, donde la capsulorrexis es fundamental así como la realización de las incisiones, mucho más precisas.
En el caso de los sistemas de guiado, usamos Callisto (Zeiss) que nos permite realizar el centrado de la lente tórica en el eje óptico del paciente de forma enlazada con el IOL Master y llevar a cabo una alineación rotacional, así como realizar las incisiones de forma precisa. También hay otros sistemas como el VERION (Alcon) y otras opciones más asequibles y manuales para un correcto marcaje como es el Robomarker (Ophtec).
La fluídica de los facoemulsuficadores también es importante conocerla para poder aplicarla según el tipo de catarata que tenga nuestro paciente. En nuestro caso, usamos Centurion (Alcon) pero hay otras opciones como Stellaris Elite (Bausch&Lomb).
El tercer y último momento es el post-quirúrgico. En este, es importante la evaluación al día siguiente ,donde realizamos una de las herramientas que más información nos proporciona y más económica es. Lo explicaré más adelante. También realizamos el autorrefractómetro, tomamos la agudeza visual en lejos y cerca así como una exploración bajo biomicroscopía y toma de presión intraocular. Al mes de la cirugía, realizamos una exploración más completa donde se incluye el recuento endotelial, aberrometría, tomografía de mácula y nervio óptico, autorrefractómetro , agudeza visual tanto en lejos, intermedia como cerca, presión intraocular y cuestionarios de satisfacción.
La herramienta mencionada anteriormente (carómetro), consiste en, simplemente, al entrar el paciente por la puerta, observar su cara. En caso de que entre con buena actitud, podemos intuir que el paciente está contento y la cirugía ha sido un éxito. En caso de que el paciente muestre “cara de pocos amigos”, podemos intuir que el paciente no está contento con los resultados respecto a lo que él esperaba.
En cuanto a los cuestionarios de satisfacción, aunque hay muchas opciones disponibles, usamos el McAlinden o NEI VDQ-25 .
Nuestro paciente estará contento en caso de no tener ningún defecto refractivo residual, la superficie ocular esté sana y las expectativas estén cumplidas.
Muy importante también la neuro-adaptación, ya que aunque muchos pacientes inicialmente refieren no estar bien, se adaptan pasado un tiempo. En cambio otros, llegan a la neuro-resignación.
En resumen, es fundamental conocer al paciente, abordar de la mejor manera posible los tres momentos definidos, elegir la lente adecuada para cada caso y por último, y no por ello menos importante, cumplir las expectativas del paciente y del cirujano.
 Coordinador:
Coordinador: 





 Luis Lu
Luis Lu
 Por Dr. Omar López Mato
Por Dr. Omar López Mato Adoración del nombre de Jesús (conocido como Alegoría de la Liga Santa y El sueño de Felipe II) • El Greco • 1577 Monasterio de El Escorial, Madrid, España.
Adoración del nombre de Jesús (conocido como Alegoría de la Liga Santa y El sueño de Felipe II) • El Greco • 1577 Monasterio de El Escorial, Madrid, España. Inmaculada de Soult • Bartolomé Esteban Murillo •1678
Inmaculada de Soult • Bartolomé Esteban Murillo •1678 Escena 1: “Eduardo el Confesor da instrucciones a Harold el Sajón” Tapiz de Bayeux • 1066 Museo de La Tapisserie, Bayeux, Normandía., Francia
Escena 1: “Eduardo el Confesor da instrucciones a Harold el Sajón” Tapiz de Bayeux • 1066 Museo de La Tapisserie, Bayeux, Normandía., Francia
 C. PALOMINO BAUTISTA
C. PALOMINO BAUTISTA

 Tabla 2. Lentes intraoculares monofocales plus y sus principales características
Tabla 2. Lentes intraoculares monofocales plus y sus principales características Tabla 3. Lentes intraoculares EDOF y sus principales características
Tabla 3. Lentes intraoculares EDOF y sus principales características Tabla 4. Lentes intraoculares trifocales y sus principales características
Tabla 4. Lentes intraoculares trifocales y sus principales características

 Dr. Arturo Kantor, MD
Dr. Arturo Kantor, MD  Dr. Felipe Mellado, MD
Dr. Felipe Mellado, MD Dr. Juan José Mura, MD
Dr. Juan José Mura, MD 
 Dra. Alexandra Abdala Figuerola
Dra. Alexandra Abdala Figuerola  Dra. Angela María Gutierrez
Dra. Angela María Gutierrez  Dr. Luis Fernando Mejía
Dr. Luis Fernando Mejía 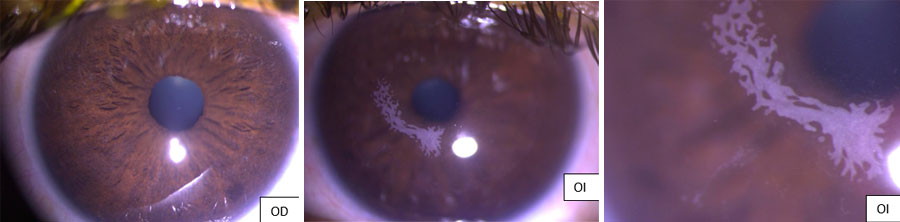 Foto Clínica
Foto Clínica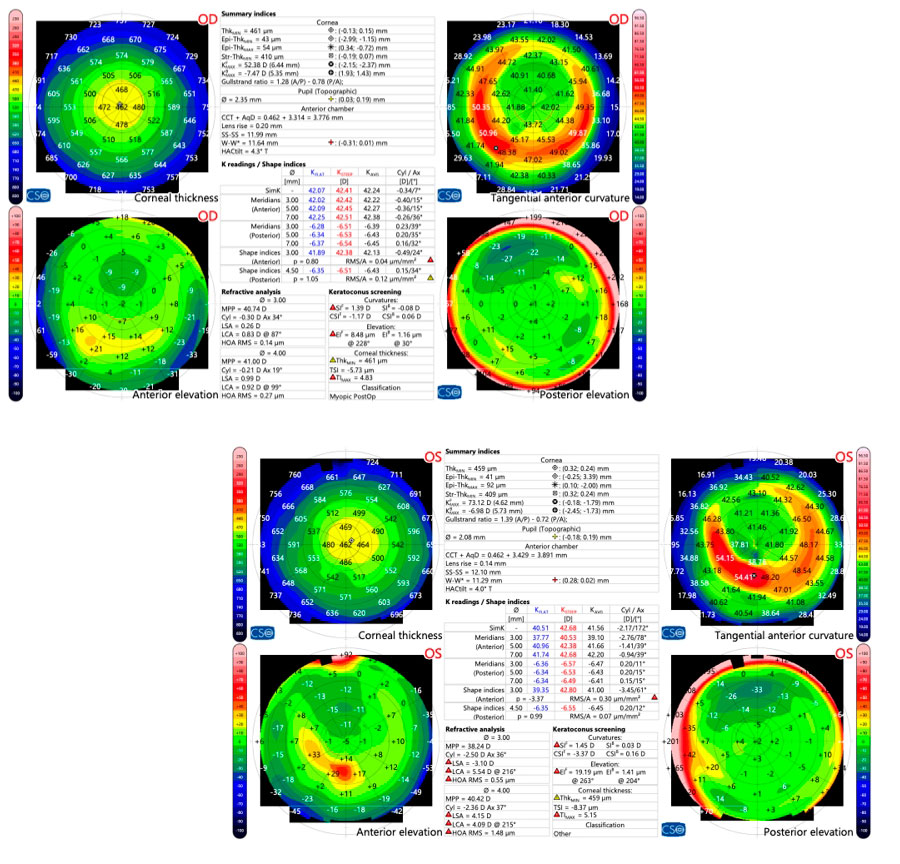 Topografía corneal
Topografía corneal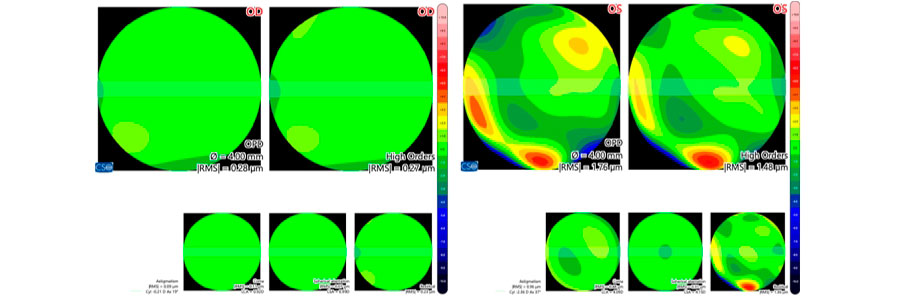 Aberrometría
Aberrometría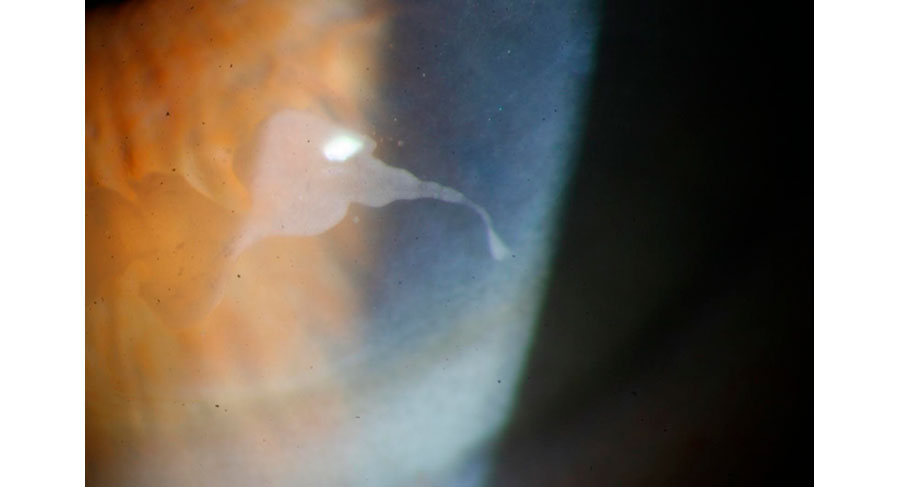 Foto A
Foto A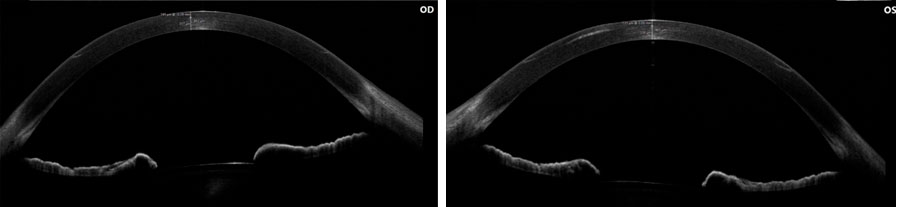








 INCA 2023
INCA 2023 SOE
SOE Congreso Regional Alaccsa-R de Centro América y Caribe
Congreso Regional Alaccsa-R de Centro América y Caribe XXIX Congreso Bienal de Glaucoma 2023.
XXIX Congreso Bienal de Glaucoma 2023. ESCRS 2023
ESCRS 2023 AAO 2023
AAO 2023