Resumen
Presentación de caso. Paciente femenina de 60 años con historia de 7 días de presentar “lesión” en párpado inferior derecho, acompañado de 5 día de evolución de salida espontánea de líquido claro, epífora, ardor regional, hiperemia conjuntival; agudeza visual de 20/400 en dicho ojo. Se observan lesiones vesículares en ambas manos y cuadro febril. Intervención terapéutica. Tratamiento inicial con lubricantes y antibiótico tópico, se refiere a dermatología, y se indica PCR para viruela símica, la cual resultó positiva. Evolución clínica. Paciente asiste a consulta oftalmológica 4 meses posterior a cuadro agudo. Agudeza visual de no percepción de luz ojo derecho y 20/40 ojo izquierdo. Al examen ojo derecho se evidencia perforación ocular con incarceración del iris a nivel nasal de la lesión, hipotalamia, con dificultad en la visualización del segmento anterior, no secreción activa. Conclusión. caso presentado nos evidencia una de las complicaciones oftalmológicas más devastadoras que pueden presentarse con las queratitis virales, y en este caso por la viruela símica, que es la pérdida de la agudeza visual secundaria a perforación corneal. Es por ello, que con la nueva declaración por parte de la OMS de emergencia publica de importancia internacional por el brote de viruela símica publicado el 14 de agosto de 2024 es crucial la identificación de casos confirmados, asi como la presencia de sintomatología ocular o periocular, esto con el fin de la detección temprana de casos que podrían desenlazar un daño permanente de la agudeza visual.
Palabras clave: zoonosis viral; virus de viruela símica; lesión dermatológica; perforación corneal.
1 Médico Residente de Tercer año, Centro Oftalmológico, Hospital Nacional Zacamil, El Salvador
2 Médico oftalmólogo agregado al Servicio de oftalmología, Hospital Nacional Zacamil, Docente UJMD, El Salvador
Introducción
El virus de la viruela símica (MPX) pertenece al género Orthopoxvirus en la familia Poxviridae, con propiedades biológicas y genoma distintos a la viruela1, virus ADN de doble cadena envuelto. Se subdivide genéticamente en dos clados: Clado I de África Central (Cuenca del Congo, CB) y Clado IIa y IIb de África Occidental (WA)2. Representa una zoonosis viral que se transmite a través de piel y mucosas, por medio de contacto directo animal-humano o humano-humano, asi como también por medio de fluidos, gotitas de partículas respiratorias o lesiones cutáneas, con un período de incubación de 5-21 días y con un período de pródromo y de exantema3. Posterior a su ingreso al huésped, el virus se replica en sitios de hospedaje y se mueve a regiones específicas de ganglios linfáticos, donde realiza replicación, transcripción, traducción, ensamblaje de proteínas y liberación de ADN viral4. Se reporta una mortalidad de 1-10% principalmente en niños13 y más baja en adultos8, con diferencia descrita según el tipo de clado: África central 10,6 % frente a África occidental 3,6 %15.
Fue aislado por primera vez en humanos en 1970 en República del Congo, y en mayo de 2022 en Inglaterra, se reportó el primer caso con transmisión local fuera de África (brote relacionado con el Clado II). En julio 2022 la OMS decreta emergencia de salud pública de importancia internacional. En El Salvador se reportó el primer caso el 30 de agosto de 2022, paciente femenina de 28 años quien tuvo contacto con otra persona con nexo epidemiológico proveniente de Estados Unidos, país en el cual se reportaron casos positivos de viruela símica. Y posterior a lo cual durante el año 2022 se reportaron 69 casos confirmados y en el 2023, 37 casos, con un total de 106 casos en El Salvador5,11. Actualmente durante el 2024 no se han reportan casos en El Salvador. Entre los factores de riesgo descritos se enuncian, la falta de vacunación contra la viruela, pacientes inmunocomprometidos, pacientes con VIH, lesiones crónicas en piel, asi como también afección de la continuidad del epitelio corneal, uso de lentes de contacto, ojo seco, triquiasis, cuerpo extraño. El MPX se caracteriza por un cuadro sistémico de proceso febril, lesiones cutáneas de región facial y linfadenopatías que incluyen ganglios preauriculares9, las cuales son las principales características del cuadro clínico. Dentro del cuadro clínico ocular se reporta dolor, visión borrosa, fotofobia, blefaroconjuntivitis, lesiones cutáneas conjuntivales, blefaritis vesicular y queratitis ulcerosa 3-4% de CB, cicatrización corneal y pérdida de visión6,9,14. Como prueba diagnóstica Gold Standard se realiza la Reacción en Cadena de Polimerasa (PCR) de muestras de lesiones cutáneas. Con respecto al tratamiento médico sistémico suele ser sintomático, pero en casos graves se describe el uso de agentes antivirales sistémicos: tecovirimat, cidofovir, brincidofovir, inmunoglobulina vaccinia7. Y tratamiento ocular: lubricación agresiva, antibióticos tópicos, trifluridina (virus vaccinia) y en casos graves transplante corneal. Además, en la actualidad, se cuenta como tratamiento profiláctico con las diferentes vacunas de la viruela símica aprobadas por la OMS entre las cuales podemos mencionar las vacunas MVA-BN o LC16, o la vacuna ACAM2000 y en El Salvador se proporcionó INVANEX (Bavarian Nordic A/S) durante el 202212.
Presentación de caso Paciente femenina de 60 años quien consultó con historia de más o menos 7 días de presentar “lesión” a nivel de párpado inferior derecho, epífora e hiperemia conjuntival, acompañado de 5 días de evolución de salida espontánea de líquido claro de lesión y ardor localizado. Además de proceso febril no cuantificado de moderada a fuerte intensidad con lesiones vesiculares en región de palmas, tronco, glúteos y extremidades inferiores. Refiere antecedentes médicos de diabetes mellitus insulinodependiente e hipertensión arterial crónica de larga data y haber cuidado a paciente hospitalizado en últimas semanas.
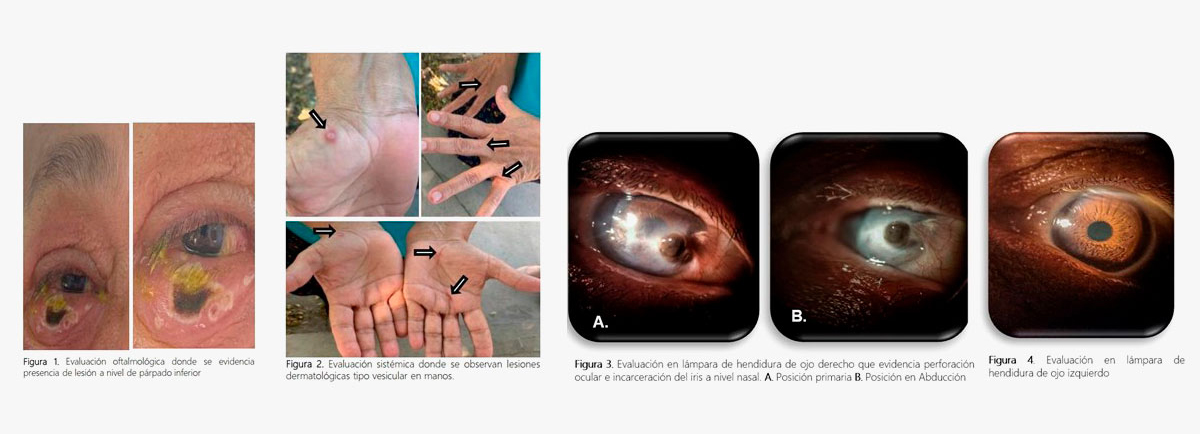
Niega antecedentes de trauma u otros antecedentes médicos o quirúrgicos. A la evaluación oftalmológica, presentó mejor agudeza visual corregida 20/400 en ojo derecho y 20/40 en ojo izquierdo. Se observó en ojo derecho presencia de lesión tipo costra de más o menos 10mm a nivel de párpado inferior con secreción purulenta abundante (Figura 1).
Movimientos extraoculares se encontraban conservados. Ojo izquierdo sin anormalidades. En la evaluación oftalmológica se midió presión intraocular 14mmHg en ambos ojos. En ojo derecho fotofobia, Pupila reactiva a la luz de 2.3mm, quemosis, secreción purulenta en fondo de saco, cámara anterior formada y Van Herick 2-3. Ojo izquierdo sin anormalidades. No se realiza fundoscopia en dicha consulta.
Se evidencian lesiones tipo papulo-vesículares a nivel de palmas de ambas manos (Figura 2).
Intervención terapéutica
Se inició tratamiento en ojo derecho con antibiótico tópico tobramicina + dexametasona (0.3%+0.1%) 1 gota cada 6 horas, ácido poliacrílico 0.2% aplicar cada 12 horas, hidroxipropilmetilcelulosa 0.3% 1 gota cada 6 horas y cloranfenicol oftálmico ungüento 1% aplicar en lesión párpado inferior cada 8 horas. Se realiza interconsulta con dermatología en dicha evaluación oftalmológica, debido a la alta sospecha de viruela símica, y en dicha interconsulta se reportan lesiones papulo-vesiculares y costras en cara, tronco y miembros superiores e inferiores.
Se realizo llenado del formulario del Sistema Nacional de Vigilancia Epidemiológica del Ministerio de Salud y se envió muestra de lesiones cutáneas para prueba de Reacción de Cadena de Polimerasa (PCR) para viruela símica.
Posteriormente a las 48 horas se reporta PCR positiva a viruela símica.
Evolución y diagnóstico clínico
Paciente quien posterior a diagnóstico de viruela símica por PCR presenta cuarentena domiciliar de 21 días indicada según lineamientos internacionales por alta contagiosidad y transmisibilidad. Se indica control oftalmológico posterior a cumplimiento de esta, pero paciente no asiste a dicha cita.
Se presenta nuevamente a consulta externa 4 meses posteriores a cuadro agudo, negando dolor ocular. A la evaluación oftalmológica presentó agudeza visual no percepción de luz ojo derecho y 20/40 ojo izquierdo. Movimientos oculares conservados en ambos ojos. Presión intraocular de 18 mmHg ojo izquierdo. Ojo derecho, se evidencia a las 4 horas según las agujas del reloj en periferia corneal una lesión nodular oscura de
+/- 4 a 5 mm de diámetro no vascularizada que parece corresponder a incarceración del iris, lo cual pone en evidencia una perforación corneal. Adyacente a ésta se observa infiltrado corneal blanquecino difuso que compromete el eje visual y buena parte de la porción temporal corneal. A pesar de dichas lesiones se observa tenuemente la cámara anterior con hipotalamia, la pupila y el resto de la anatomía del iris (Figura 3). Además, de una reacción conjuntival fibrovascular nasal que se desplaza hacia el sitio de incarceración, no secreción activa en fondo de saco, no lesión dermatológica palpebral. Ojo izquierdo sin anormalidades, oftalmológicamente sano. Se indica seguimiento estricto debido a negativa quirúrgica de evisceración. Paciente no asiste a controles.
Diagnóstico clínico: Perforación ocular derecha secundaria a queratitis por viruela símica.
Discusión de caso Los aspectos epidemiológicos y clínicos a nivel de salud pública para MPX continúan siendo fuente de investigación, la cual se evaluó con mayor detalle debido al reciente brote a nivel internacional, siendo en muchos países del mundo una enfermedad endémica, con una preocupación de alto nivel de reemergencia. El cuadro clínico sistémico generalmente es autolimitado, pero son sus complicaciones las que pueden generar un cambio permanente en el estilo de vida del paciente.
La paciente de este caso clínico se presenta con una lesión en párpado inferior ojo derecho junto con lesiones inespecíficas de la córnea y con lesiones dérmicas de tipo papulo-vesicular acompañado de cuadro febril, lo cual nos orientaron a la realización del diagnóstico. La interconsulta en dermatología puso en evidencia más lesiones en la piel que junto con un estudio de PCR positivo confirmaron el diagnóstico clínico.
Debido a la emergencia epidemiológica internacional tanto la OMS3, asi como del Ministerio de Salud de El Salvador realizaron protocolos de diagnóstico y manejo de dicha patología, que comprende la cuarentena domiciliar de 21 días11, lo cual dificultó el seguimiento sistémico y oftalmológico estrecho de dichos casos. En el paciente oftalmológico con dicha patología se pone en riesgo la evaluación de lesiones corneales significativas que pueden llevar a la perforación corneal6,13 y secundariamente a la pérdida de la agudeza visual6,9,14. Aunado a la baja escolaridad de la paciente lo cual dificultó la comprensión de la severidad de la patología ocular. Ambas situaciones, las medidas de cuarentena y la baja escolaridad dificultaron la oportuna evaluación oftalmológica que llevaron a la perforación corneal del ojo derecho del paciente. Como se evidenció en el caso clínico aquí presentado, las complicaciones oculares pueden ser devastadoras, generando en el peor de los casos la perdida de la visión. Bacorn C. describe un caso similar que presentó melting corneal y posteriormente perforación corneal por viruela símica asociado al Virus de la Inmunodeficiencia Humana (VIH).16 Es por ello de vital importancia reconocer la alta contagiosidad a través de piel y mucosas3,8,13, asi como los factores protectores descritos a nivel internacional como son la vacunación contra la viruela como protección cruzada de viruela símica, el uso de desinfectantes de povidona yodada para la desinfección de superficies, la disminución de contacto con animales y personas con afecciones febriles agudas y evaluación médica con el equipo de protección personal adecuado7,11,12. Por otra parte, debe mencionarse que, para los casos de viruela símica, la OMS recomienda el uso de antivirales como tecovirimat, cidofovir, brincidofovir10, inmunoglobulina vaccinia intravenosa, los cuales no se encuentran actualmente en circulación en El Salvador.
El caso presentado nos evidencia una de las complicaciones oftalmológicas más devastadoras que pueden presentarse con las queratitis virales, y en este caso por la viruela símica, que es la pérdida de la agudeza visual secundario a perforación corneal6,13. Es por ello, que con la nueva declaración por parte de la OMS de emergencia publica de importancia internacional por el brote de viruela símica publicado el 14 de agosto de 2024 es crucial la identificación de casos confirmados, asi como la presencia de sintomatología ocular o periocular, esto con el fin de la detección temprana de casos que podrían desenlazar en un daño permanente de la agudeza visual.
Aspectos éticos
Se contempló la Declaración de Helsinki 2013 manteniendo la confidencialidad de los datos personales de la paciente, así como su número de expediente hospitalario. Este caso clínico se rige bajo los principios éticos de beneficencia, confidencialidad, respeto, no maleficencia y autonomía.
Referencias
1Weisenthal RW. 2023-2024 basic and clinical science courseTM, section 8: External disease and cornea. San Francisco, CA, United States of America: American Academy of Ophthalmology; 2023.
2Monkeypox – American Academy of Ophtalmology [Internet]. Eyewiki.org. 2024 [citado el 30 de junio de 2024]. Disponible en: eyewiki.org/Monkeypox
3Mpox (monkeypox) [Internet]. Who.int. [citado el 30 de junio de 2024]. Disponible en: www.who.int/news-room/factsheets/detail/monkeypox
4Mukherjee AG, Wanjari UR, Kannampuzha S, Das S, Murali R, Namachivayam A, et al. Expression of Concern: The pathophysiological and immunological background of the monkeypox virus infection: An update. J Med Virol [Internet]. 2023;95(1). Disponible en: dx.doi.org/10.1002/jmv.28206
5MINSAL. Boletines Epidemiológicos 2023 [Internet]. Ministerio de Salud. 2023 [citado el 30 de junio de 2024]. Disponible en: www.salud.gob.sv/boletines-epidemiologicos-2023/
6Ci Ng FY, Yeh S, Smit D, Ng OT, Vasoo S, Land Curi AL, et al. Monkeypox and ocular implications in humans. OculSurf [Internet]. 2023;27:13–5. Disponible en: dx.doi.org/10.1016/j.tos.2022.10.005
7Nogueira Filho PA, Lazari CDS, Granato CFH, Shiroma MARDV, Santos ALD, Campos MSDQ, et al. Ocular manifestations of monkeypox: a case report. Arq Bras Oftalmol [Internet]. 2022;85(6):632–5. Disponible en: dx.doi.org/10.5935/0004-2749.2022-0281
8Farasani A. Monkeypox virus: Future role in Human population. J Infect Public Health [Internet]. 2022;15(11):1270–5. Available from: dx.doi.org/10.016/j.jiph.2022.10.002
9Nogueira Filho PA, Lazari CDS, Granato CFH, Shiroma MARDV, Santos ALD, Campos MSDQ, et al. Ocular manifestations of monkeypox: a case report. Arq Bras Oftalmol [Internet]. 2022;85(6):632–5. Available from: dx.doi.org/10.5935/0004-2749.2022-0281
10 Lu J, Xing H, Wang C, Tang M, Wu C, Ye F, et al. Mpox (formerly monkeypox): pathogenesis, prevention, and treatment. Signal Transduct Target Ther [Internet]. 2023;8(1). Available from: http://dx.doi.org/10.1038/s41392-023-01675-2
11Gob.sv. Lineamientos técnicos para la detección y control de casos de viruela símica 2022 [Internet]. Ministerio de salud. 2022 [cited 2024 jun. 30]. Available from: http://asp.salud.gob.sv/regulacion/pdf/lineamientos/lineamientostecnicosparaladeteccio nycontroldecasosdeviruelasimica-Acuerdo-2238_v2.pdf
12Mpox [Internet]. Cdc.gov. 2024 [cited 2024 jun. 30]. Available from: https://www.cdc.gov/poxvirus/mpox/index.html
13Gurnani B, Kaur K, Chaudhary S, Balakrishnan H. Ophthalmic manifestations of monkeypox infection. Indian J Ophthalmol [Internet]. 2023;71(5):1687–97. Available from: http://dx.doi.org/10.4103/ijo.ijo_2032_22
14Lucena-Neto FD, Falcão LFM, Vieira-Junior AS, Moraes ECS, David JPF, Silva CC, et al. Monkeypox virus immune evasion and eye manifestation: Beyond eyelid implications. Viruses [Internet]. 2023 [cited 2024 jun. 30];15(12):2301. Available from: https://www.mdpi.com/1999-4915/15/12/2301
15Bunge EM, Hoet B, Chen L, Lienert F, Weidenthaler H, Baer LR, et al. The changing epidemiology of human monkeypox—A potential threat? A systematic review. PLoS Negl Trop Dis [Internet]. 2022;16(2):e0010141. Available from: http://dx.doi.org/10.1371/journal.pntd.001014
16Bacorn, C., Majidi, S., Schultz, H., Sulewski, M. E., Eberhart, C. G., & Mahoney, N. R. (2023). Severe mpox infection of the eye and periocular region. Ophthalmic Plastic and Reconstructive Surgery, 39(6), e176–e179. Available from: https://doi.org/10.1097/IOP.0000000000002425
Dr. Elny Arely Guerrero Contreras
Residente de tercer año de oftalmología – Centro oftalmológico, Hospital Nacional “Dr. Juan José Fernández” Zacamil, El Salvador, Centroamérica Correo electrónico: eagc09@hotmail.com







 Dr. Facundo Rodríguez – Argentina
Dr. Facundo Rodríguez – Argentina


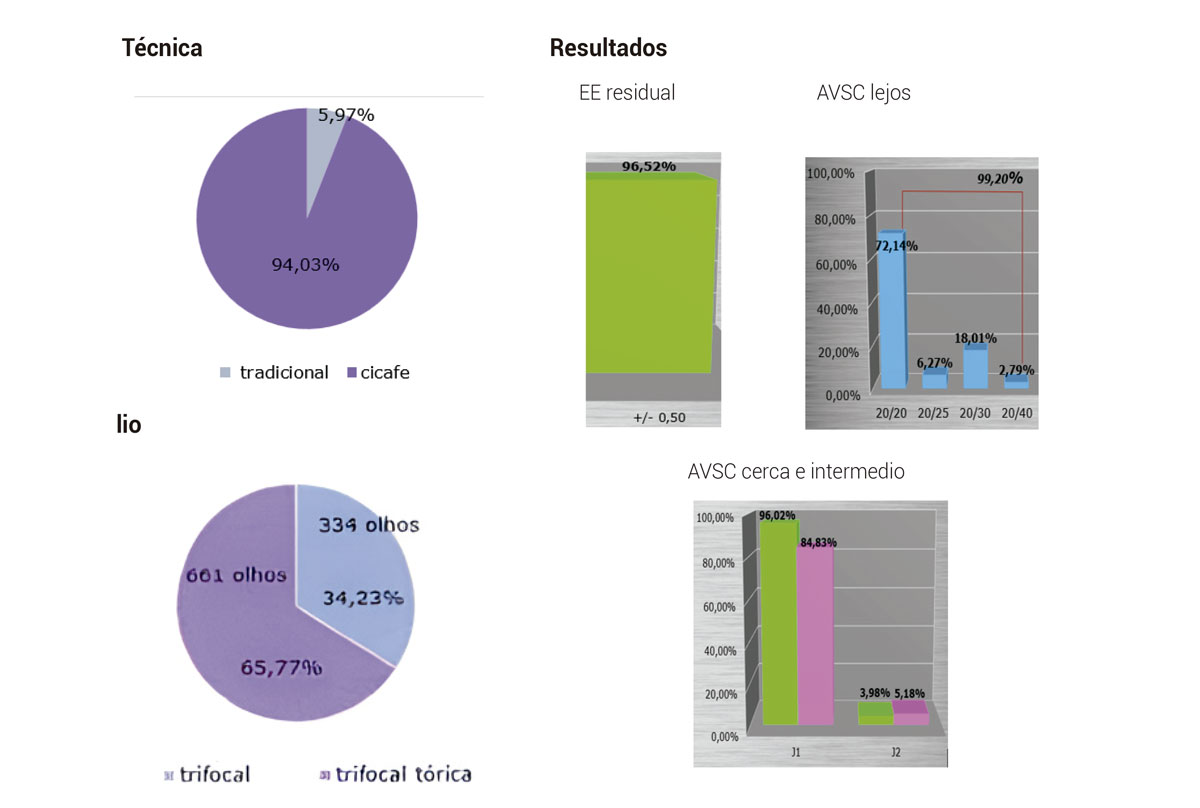
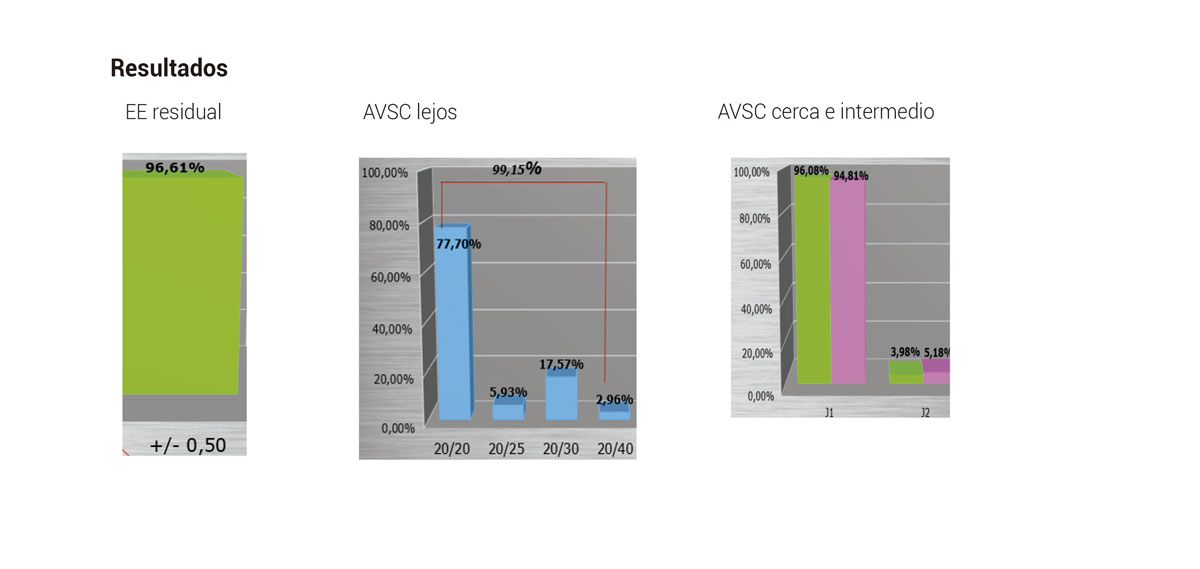
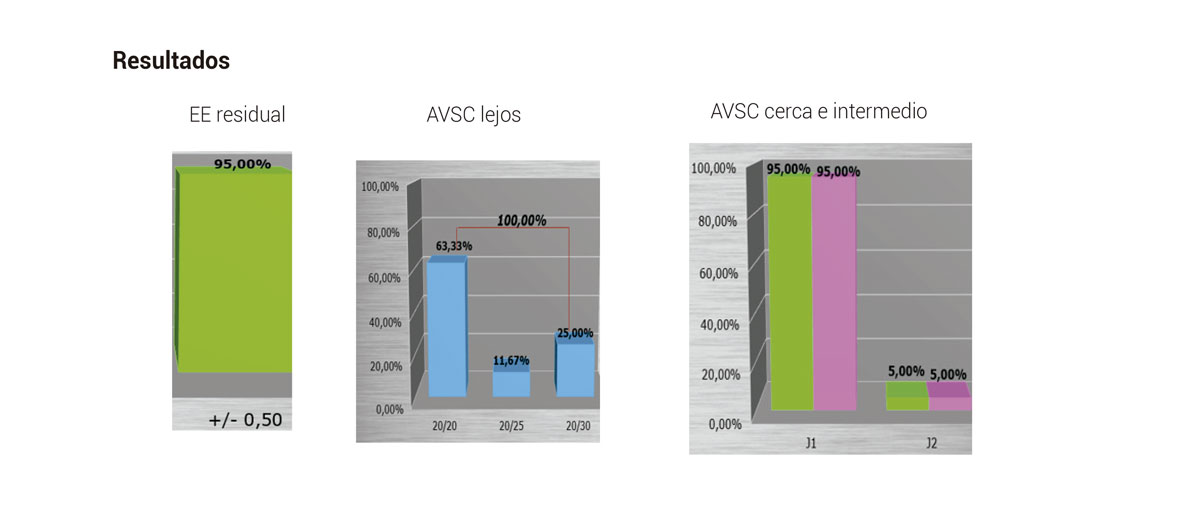 Conclusión:
Conclusión:




 Dr. Carlos Palomino Bautista
Dr. Carlos Palomino Bautista



 Coordinador:
Coordinador: