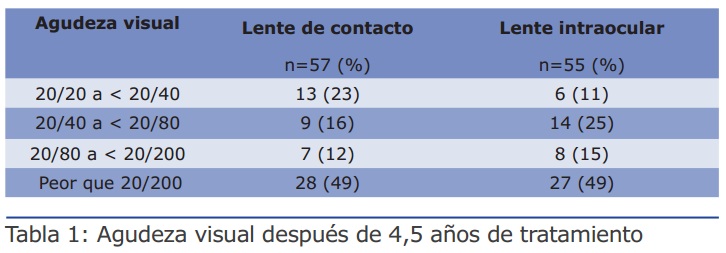
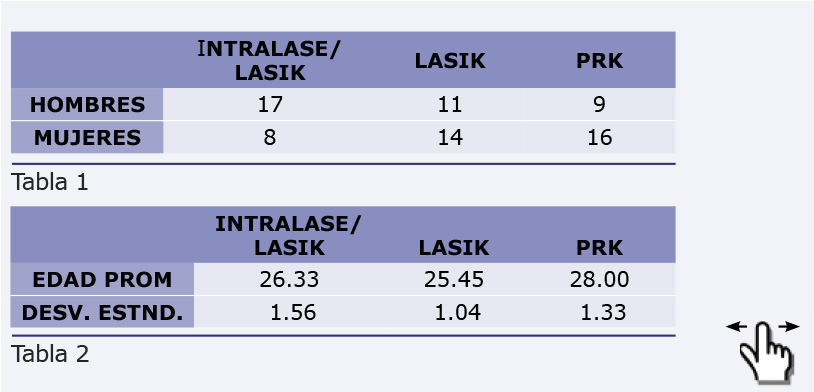
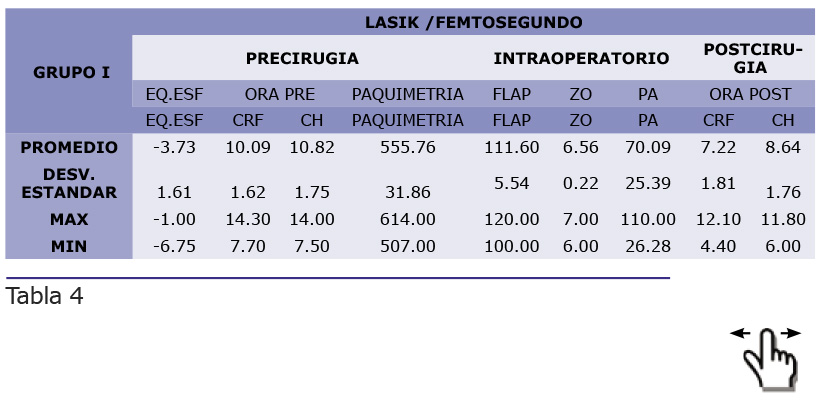
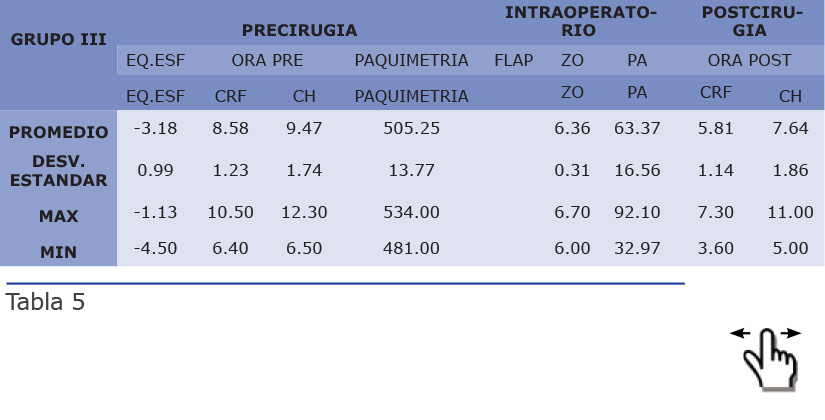
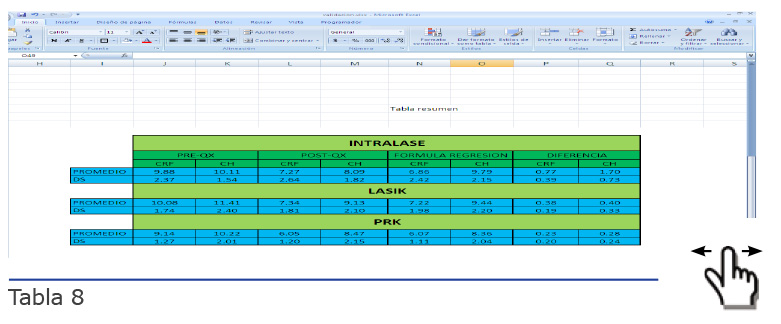
Preguntas
Dr. Juan Carlos Caballero:
En ojos post queratotomía radial, en que no es posible determinar el poder corneal con el autoqueratómetro del IOL Master o Lenstar, ¿cuál método utiliza y cuáles son sus resultados?
Dr. Eduardo Viteri
En estos casos utilizo el Pentacam, tomando en el módulo Power Distribution el valor en una zona de 4.0 mm, centrado en la pupila, de la curvatura sagital frontal promedio (Km).Este valor lo introduzco en el IOL Calculator para ojos con queratotomía radial previa de ASCRS. Otra opción es el método de refracción transoperatoria propuesto por el Dr. Escaf. Estos son casos en que la predictibilidad no es perfecta y se debe advertir al paciente que seguramente va a requerir ayuda de anteojo. Adicionalmente las fluctuaciones de visión van a persistir en el posoperatorio.
Dr. David Flikier
Utilizo el Pentacam y tomo la K más plana en los 3 mm centrales, este dato lo utilizo con el programa de cálculo de Haigis. Debido a que la relación entre la curvatura corneal posterior y anterior está aumentada (generalmente mayor al 90 %), a diferencia de los casos post-lasik, donde esta relación está disminuida (generalmente menor al 80 %), no es posible utilizar los programas para cálculo de LIO post Lasik.
El otro punto importante es que debido a la hidratación corneal mayor por la mañana, estos pacientes tienen queratometrías más planas por la mañana que por la tarde, por lo que es mejor medir a los pacientes temprano en la mañana, para evitar hipermetropías posoperatorias. La tendencia en estos casos es seguirse aplanando con los años, por lo que prefiero calcular que quede una pequeña miopía residual. Por último, no olvidarse que dependiendo de la técnica quirúrgica utilizada, puede presentarse una hipermetropización inicial, por edema y aplanación corneal, que en algunos casos se estabiliza hasta las 6 semanas postoperatorias, debido a esto es recomendable no intentar ninguna corrección adicional o intercambio de lente antes de las 6 semanas.
Siguiendo estos parámetros, los resultados han sido muy satisfactorios. Siempre debemos advertirle al paciente la posibilidad de fallo en el cálculo del LIO y agregar este punto en el documento del consentimiento informado.
Dr. Juan Carlos Caballero:
¿Cuál es su propedéutica de rutina en cálculo de LIO en ojos post LASIK miópico y qué fórmula utiliza?
Dr. Eduardo Viteri
En todo paciente que va a ser operado de catarata realizo estudio con Pentacam y biometría con IOL Master, independientemente que refiera o no antecedentes de cirugía refractiva, pues algunos casos han sido operados y no lo manifiestan, mientras que otros indican que fueron operados de miopía y el estudio evidencia que fue hipermetropía.Adicionalmente se determina el grado de regularidad de la córnea, la posible presencia de algún grado de ectasia, ablaciones excéntricas o astigmatismo irregular.
Si la córnea es aceptablemente regular, obtengo y utilizo la queratometría del IOL Master y calculo el poder del lente intraocular con la fórmula Haigis-L, implantando un lente asférico
Dr. David Flikier
En todo paciente que requiere faco después de cirugía de LASIK miópico realizamos, conteo endotelial, estado de superficie ocular, aberrometría corneal y total, Pentacam, biometría óptica por Lenstar y examen completo de fondo de ojo para descartar patología de retina asociada a la miopía.
Utilizamos fundamentalmente dos métodos para el cálculo del LIO:
Utilización de fórmulas del ASCRS Calculator, (IOLcalc.com), y de estos resultados tomamos los de Shammas, Wang-koch-Maloney, y Haigis-L, el ASCRS-Min y calculamos del HolladayConsultant con el método de Holladay 2 FlatK (JCRS 2013;39:1327-1335) . De estos sacamos un promedio.
El segundo método consiste en la utilización de una fórmula propietaria (que estará disponible en el Apple Store para enero del 2015), donde se toman en cuenta no solo los factores normales de una fórmula de cálculo de LIO (longitud axial, poder corneal, cámara anterior, espesor de cristalino, edad, etc.), sino que también los factores de asfericidad corneal y relación de la cara posterior y anterior de la córnea permitiendo obtener el valor real del poder corneal.
Con ambas técnicas hemos tenido unos resultados excelentes en pacientes post-LASIK de -0.17 D con desviaciones estándar de ± 0.65 D en estos difíciles casos.
Dr. Juan Carlos Caballero:
En ojos post LASIK hipermetrópico ¿qué tipo de esfericidad indica al elegir la LIO? ¿Por qué?
Dr. Eduardo Viteri
Es característico de los casos post LASIK hipermetrópico que la córnea tenga una esfericidad negativa, por lo que implanto lentes con esfericidad positiva, como el modelo SN60AT de Alcon o similares.
Dr. David Flikier
Debido a que la cirugía hipermetrópica busca incurvar la córnea central, la asfericidad corneal tiende a volverse más negativa, prolata, induciendo una aberración esférica cercana a cero o negativa, por lo que los lentes intraoculares asféricos que están hechos para corregir aberraciones esféricas positivas no son recomendables, porque aumentarían la aberración esférica negativa, reduciendo la calidad visual. Es por esto que en córneas prolatas post cirugía hipermetrópica se recomienda colocar LIO esféricos, que inducen una aberración esférica positiva, contrarrestando la negativa corneal inducida por el LASIK.
Dr. Juan Carlos Caballero:
¿En qué casos (post cirugía refractiva) indica y contraindica LIO de alta tecnología? ¿Cuál las razones?
Dr. Eduardo Viteri
En casos con antecedentes de cirugía refractiva evito utilizar lentes multifocales difractivos porque la predictibilidad en el cálculo del poder del lente intraocular es menor y la sensibilidad al contraste también se ve afectada.El único de estos lentes que puedo considerar es un lente intraocular tórico en caso de astigmatismo mayor de1,50 D
Dr. David Flikier
Primero hay que definir bien que son LIO de alta tecnología.
Si se considera lentes asféricos (IQ) como de alta tecnología, siempre intento mejorar la aberración esférica en todo paciente, sea operado o no previamente de cirugía refractiva. En corrección miópica previa siempre debe colocarse lentes que disminuyan la aberración esférica positiva, con un LIO asférico, mientras que en los pos-hipermetrópica una LIO esférica que disminuya la aberración negativa.
Los lentes tóricos los coloco siempre y cuando la toricidad corneal sea medible, simétrica, con un eje definible y estable.
Los lentes multifocales, creo que se pueden utilizar en casos muy selectos donde uno esté seguro que la aberración esférica final resultante sea casi normal, no existan aberraciones de alto orden elevados RMSmayores de 400 micras, no exista un ojo seco o problemas de superficie ocular, no exista glaucoma o necesidad de tratamientos tópicos en forma crónica, la mácula se encuentre totalmente sana, y no existan antecedentes de lesiones predisponentes retinianas o desprendimiento de retina. Además, que la cirugía se pueda realizar en forma bilateral. Por lo general en pacientes post LASIK miópico prefiere un monofocal (que puede ser tórico) y para post LASIK hipermetrópico, si cumple con todo la anterior, un multifocal esférico.
Dr. Juan Carlos Caballero:
¿Tiene experiencia con aberrometría intraoperatoria (ORA System, Wave Tec) o similar?
Dr. Eduardo Viteri
No he tenido oportunidad de utilizar aberrometría intraoperatoria.
Dr. David Flikier
La aberrometría transoperatoria permite hacer el cálculo del LIO, después de extraer la catarata, haciendo una aberrometría afáquica. Este método nunca va a ser perfecto, debido a que siempre existirá un factor que no es medible y que debe ser calculado, que es la posición efectiva del LIO. Es por eso que los reportes se mantienen en ±0.50 D en el 39 % de pacientes post LASIKmiópico (±1.00 D en 60 %) y 14 % post QR. (JCRS 2013;29:484-489), no superiores a los calculados con las mejores fórmulas.
Si es un buen método para la posición de los LIO tóricos.
Dr. Juan Carlos Caballero:
Cúal es su fórmula de elección en:
- posqueratotomía:
- postLASIK miópico:
- postLASIK hipermetrópico:
Dr. Eduardo Viteri
- posqueratotomía: Calculador de LIO pos cirugía refractiva de ASCRS
- postLASIKmiópico:Haigis-L
- postLASIK hipermetrópico: Haigis convencional, reduciendo el valor obtenido en 1.0 D a 1.5 D
Dr. David Flikier
- posqueratotomía: Haigis
- postLASIK miópico: Flikier, Shammas, Wang-koch-Maloney, y Haigis-L, el ASCRS-Min y calculamos del Holladayconsultant con el método de Holladay 2 FlatK
- postLASIK hipermetrópico: Flikier, Haigis-h, Holladay 2
Dr. Juan Carlos Caballero:
¿En qué casos post cirugía refractiva corneal contraindica la utilización del femtosegundo para la cirugía de catarata?
Dr. Eduardo Viteri
En casos de queratotomía radial previa se puede presentar dificultad en la ubicación de las paracentesis, pues se debe evitar que se entrecrucen con las incisiones previas y no es factible realizar la paracentesis en esclera con el femtosegundo.Adicionalmente las cicatrices corneales pueden interferir con el láser e impedir la realización de una capsulotomía completa.
Dr. David Flikier
Hemos realizado cirugía asistida con femtosecond en todo tipo de cirugía por lo que considero que no existe una contraindicación absoluta. En los casos de QR previa, si la cicatriz es muy gruesa, tanto el OCT como el rayo del láser podrían no penetrar adecuadamente y no lograrse una capsulorrexis perfecta o un corte adecuado del cristalino, y por la aplanación del cono (en los casos donde se utiliza) podría existir la entre abertura de las incisiones, con las consecuencias de mayor aplanación corneal (hipermetropización), inestabilidad posoperatoria y riesgos de infección.
La incisión principal en casos de QR preferimos hacerla más limbar-escleral, por lo que no la realizamos con el femto, sino manual al momento de la faco.
Dr. Juan Carlos caballero:
¿Qué opinión tiene sobre el cálculo mediante trazado de rayos? (RayTracing)
Dr. Eduardo Viteri
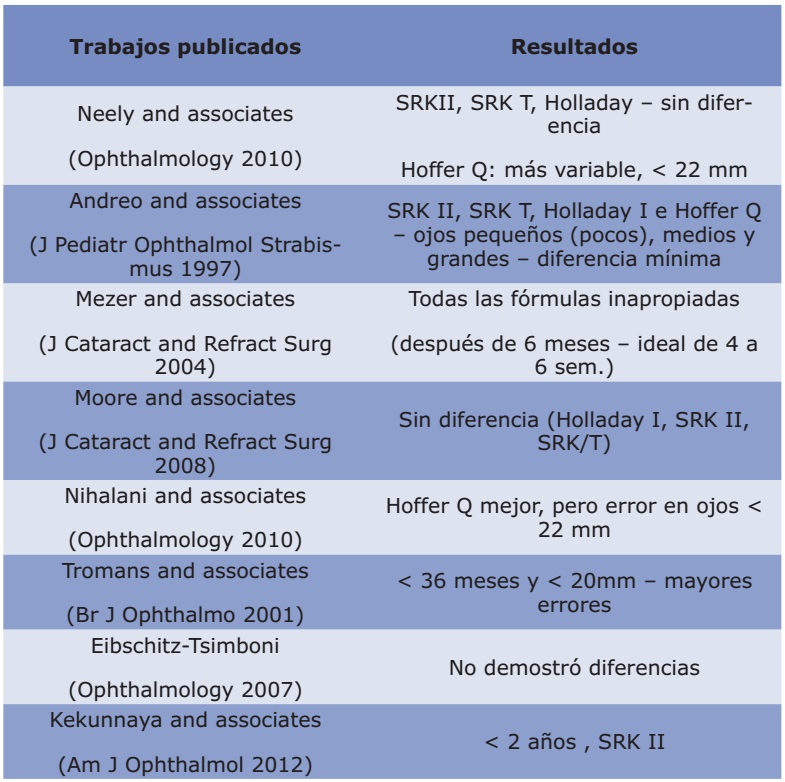
En casos promedio probablemente no sea más precisa que las fórmulas convencionales.En teoría esta tecnología tiene el potencial de ofrecer mayor precisión en casos extremos, córneas irregulares o en casos de cirugía refractiva previa, sin necesidad de tener que utilizar diferentes fórmulas.La mayoría de estudios publicados hasta la fecha no muestran más exactitud que las fórmulas de Haigis o de Holladay, pero seguramente con mayor experiencia se podrán perfeccionar.
Dr. David Flikier
Creo que es el método del futuro, donde se tomen en cuenta en forma precisa las curvaturas anteriores y posteriores de la córnea y los espacios intraoculares ACD y vítreo, así como la curvatura escleral posterior. En el momento actual los resultados no han demostrado ser mejores que por otros métodos, pero estos van a mejorar cuando se cuente con un equipo que logre hacer en forma más precisa la medidas peroperatorias y se encuentre un método para precisar mejor en cada ojo la posición efectiva del LIO, que sigue siendo el factor de mayor variabilidad en ojos que se salen de la norma. Es posible que con los nuevos equipos de OCT, y de ultrasonidos de alta frecuencia, se logren definir nuevos parámetros, como posición del ecuador del cristalino, para determinar la posición efectiva del lente y con esto lograr predicciones del poder del LIO mucho más precisas.