
Dr. Sebastián Amado – Argentina
Contacto
Dr. Sebastián Amado – sebastianamado@hotmail.com
Introducción
La membrana de Descemet (MD) es la membrana basal de las células endoteliales de la córnea, las cuales cumplen un rol fundamental en el mantenimiento de la integridad y translucencia corneal.
El DMD fue inicialmente descripto por Weve en 1927 y más sistemáticamente en la literatura americana por Bernard Samuels en 1928. En 1964, Scheie lo caracterizó como una complicación potencialmente peligrosa para la visión y resaltó su asociación a la cirugía intraocular. Si bien fue muy frecuente- mente asociado a cirugía de catarata, también se presenta en varios procedimientos oftálmicos incluidas la ciclo- diálisis, iridectomías, trabeculectomía, queratoplastia penetrante, vitrectomía por pars plana, etc.1,2
El desprendimiento de la membrana de Descemet (MD) es una complica- ción rara pero potencialmente seria de la cirugía de cataratas. Anderson reportó un 5 % de DMD por gonioscopía de rutina en cirugía de catarata con técnica extracapsular. Los casos que son visualmente significativos tienen incidencia en aproximadamente el 0.044 % al 0.52 % de las cirugías de facoemulsificación en base a reportes más recientes.3,4
Etiopatogenia
 Hay factores previos que aumentan las probabilidades de producir iatrogénicamente un desprendimiento de la MD, como las cámaras planas, córneas edematosas e hipotonía.5
Hay factores previos que aumentan las probabilidades de producir iatrogénicamente un desprendimiento de la MD, como las cámaras planas, córneas edematosas e hipotonía.5
En algunos casos pueden producirse de for- ma espontánea y tardía por causas genéticas que inducen una adhesión fibrilar estromal anómala, debido a una proteína de anclaje disfuncional (BIGH3) asociada a una mutación del gen TGFBI.6
Fisiopatológicamente es iniciado por una ruptura o tracción en la MD, lo que permite la aparición de un espacio real entre la misma y el estroma posterior.
La mayoría de los que ocurren durante la facoemulsificación, son resultantes de desgarros de las incisiones, producidos por instrumentos romos (espátulas, rotadores, inyectores, LIO) o cuchilletes poco filosos. La inyección inadvertida de viscoelástico subdescemético es otra causa frecuente y de difícil solución, principalmente cuando se utiliza un OVD de tipo dispersivo. La desinserción de la MD al introducir los lentes intraoculares, o al aspirar la misma durante la irrigación / aspiración de corteza confundiéndola con un remanente de la cápsula anterior, puede llevar a un desprendimiento extenso de la MD.7,8
Diagnóstico
En este punto debemos dividir el momento del diagnóstico en caso que sea transoperatorio. Clásicamente observaremos un flap ondulan- te en la cámara anterior, a nivel de la herida principal o paracentesis. En estos casos la inyección de azul tripán en cámara anterior y posterior lavado con solución salina balanceada puede ayudar a reconocer los límites y extensión del desprendimiento de la MD.9
En los casos en que se detecta posoperatoriamente, el paciente consultará con una agudeza visual variable, directamente relacionada al grado, extensión y localización del desprendimiento de la MD.
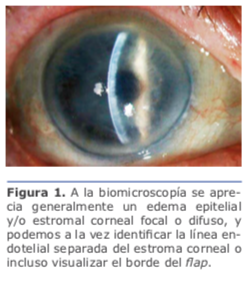
A la biomicroscopía se aprecia generalmente un edema epitelial y/o estromal corneal focal (ejemplo: sobre la herida principal o paracentesis) o difuso, y podremos a la vez identificar la línea endotelial separada del estroma corneal o incluso visualizar el borde del flap (Fig. 1). En muchas ocasiones, debido al edema estromal, será muy difícil realizar un diagnóstico de certeza con la lámpara de hendidura.
En estos casos, las nuevas tecnologías, como la ultrabiomicroscopía (UBM) y la tomografía de coherencia óptica (OCT, por sus siglas en inglés) han facilitado el diagnóstico. La MD se observa en estos casos
como una línea hiperreflectiva separada del estroma corneal. Winn y colaboradores compararon las imágenes obtenidas por UBM y OCT de segmento anterior, encontrando mejor definición con la OCT, a la vez que era más sencillo su examen y me- nor el riesgo de infecciones al no presentar contacto con los tejidos oculares.10
 Clasificación
Clasificación
A lo largo del tiempo han existido distintas clasificaciones, la establecida por Mackool y Holtz en 1977 dividía a los DMD en: Planares: <1 mm de separación y No plana- res: >1 mm de separación.
Soosan Jacob, conjuntamente con el Dr. Agarwal, describió una nueva clasificación en base a la OCT y fisiopatología del DMD, análoga a la del desprendimiento de retina.11
Propuso dividir a los DMD en:
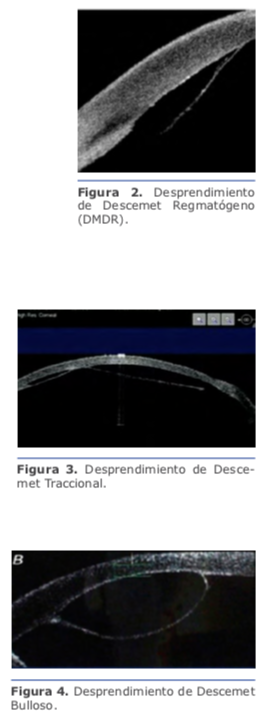
Desprendimiento de Descemet Regmatógeno (DMDR): Incluye a aquellos secundarios a un desgarro, agujero o diálisis a nivel de la línea de Schwalbe. Los DMDR se observan clínicamente como una membrana móvil durante la irrigación con solución salina durante la cirugía de catarata. En la OCT se aprecia una línea hiperreflectiva ondulante. (Fig. 2)
Desprendimiento de Descemet Traccional: Es poco común y causado por una tracción o acortamiento de la MD secundarios a inflamación, fibrosis o incarceración de la misma. En la OCT se observa una línea hiperreflectiva tensa y recta, con dos o más puntos de anclaje, lo que resulta en longitudes de arco del DMD menores que el de la córnea afectada suprayacente. (Fig.3)
Desprendimiento de Descemet Bulloso: En la OCT se observa una protrusión convexa de la MD en cámara anterior, en ausencia de una rotura o tracción de la
misma. Se produce por una entrada ma- siva de fluido, aire, OVD o sangre entre la MD y el estroma posterior. Un claro ejemplo es el desprendimiento producido intencionalmente durante la técnica de Big Bubble de Anwar. (Fig 4)
Desprendimiento de Descemet Complejo: Se presenta con pliegues, bordes enrollados y diversas configuraciones. Frecuentemente asociados a un posicionamiento imperfecto durante la cirugía de DMEK. (Fig 5)
 Manejo del desprendimiento de MD
Manejo del desprendimiento de MD
No hay un gold standard en el manejo del DMD. Los tratamientos descriptos en la literatura varían desde la observación y el tratamiento médico con esteroides e hiperosmóticos. La descemetopexia se ha realizado mediante la inyección intracamerular de aire, gases (SF6 o C3F8), viscoelástico, perfluoronoctano líquido. Han sido descriptas técnicas de sutu- ras transcorneales y finalmente, en casos donde todo lo anteriormente mencionado falla, la utilización de diversas técnicas de injerto endotelial (DMEK, DSAEK) o queratoplastia penetrante.12,13,14,15,16,17
Actualmente en nuestra institución adop- tamos el protocolo HELP (Fig. 6) descripto por Kumar y colaboradores para el manejo de los DMD poscirugía de cataratas. Este protocolo se basa en la medición tomográfica de la Altura (Height), Extensión (Ex- tent), Largo (Length) y Pupila (Pupil).4
El tratamiento de DMD pequeños, de menos de 100 micrones de altura y 1 mm de diá- metro se realiza médicamente con corticoides, agentes hiperosmóticos y antibióticos.
Aquellos que tengan entre 100 y 300 mi- crones, un diámetro de 1-2 mm y estén por fuera de los 5 mm centrales serán tratados de igual manera.
En caso que involucren los 5 mm centrales se realizará tratamiento quirúrgico con una pneumodescemetopexia (PDP) mediante aire, gas SF6 al 20 % (nuestra elección) o C3F8 al 14 %.
Los DMD que se presenten con una altura mayor que 300 micras, un diámetro mayor que 2 mm y estén dentro de los 8 mm centrales serán siempre tratados de la forma quirúrgica anteriormente descripta.
En casos recidivantes o resistentes a una primera PDP, se pueden asociar paracentesis corneales de descarga del fluido subdescemético junto a una reinyección de gas.
Por último, se ha reportado en algunas se- ries de casos que entre el 11.5 y el 13.3 % de los ojos con DMD requirieron un injerto de córnea.18,19
En conclusión, el DMD es una complicación infrecuente pero potencialmente seria para el cirujano de segmento anterior. El diagnóstico temprano, asociado a un correcto tratamiento, permite un excelente pronóstico visual en la inmensa mayoría de estos casos.
Bibliografía
- Weve H. Loslating der membraan van Descemet na lensextractie. Ned Tijdschr Geneeskd 1927; 71: 398 – 400.
- Samuels B. Deatachment of Descemet’s membra- ne. Trans Am Opthalmol Soc 1928; 26: 427-437.
- Ti SE, Chee SP, Tan DTH, et al. Descemet mem- brane detachment after phacoemulsification sur- gery: risk factors and success of air bubble tam- ponade. Cornea 2012; 32:454-459.
- Kumar DA, Agarwal A, Sivanganam S, Chandra- sekar R. Height, extent, length and pupil based (HELP) algorithm to manage postphacoemulsifica- tion Descemet membrane detachment. J Cataract Refract Surg 2015;41:1945-1953.
- Zeiter HJ, Zeiter JT. Descemet’s membrane sepa- ration during five hundred fourty four intraocular lens implantations. 1975-1982. J AM Intraocul Implant Soc. 1983;9:36-39.
- Hirano K, Kojima T, Nakamura M, et al. Triple an- terior chamber after full thickness lamellar kerato- plsty for lattice corneal dystrophy. Cornea. 2001; 20(5):530-3.
- Maar N, Graebe A, Schild G, Stur M, Amon M. In- fluence of viscoelastic substances used in cataract surgery on corneal metabolism and endothelial morphology: comparison of Healon and Viscoat. J Cataract Refract Surg. 2001; 27:1756-1761.
- Mackool RJ, Holtz Sj. Descemet’s membrane deta- chment. Arch Ophthalmol. 1977;95:459-463.
- Use of trypan blue dye during conversion of deep anterior lamellar keratoplasty to penetra- ting keratoplasty. J Cataract Refract Surg. 2008; 34(8):1242-45.
- Winn BJ, Lin SC, Hee MR, Chiu CS. Repair of Des- cemet membrane detachment with assistance of anterior segment optical coherence tomography. Arch Ophthlmol 2008; 126:730-732.
- Jacob S, Agarwal A, Chaudhry P, et al. A new clini- cal – tomographic classification and management algorithm for Descemet’s membrane detachment. Cont Lens Anterior Eye 2015;38:327-333.
- Marcon AS, Rapuano CJ, Jones MR, et al. Descemet’s membrane detachment after cataract surgery: management and outcome. Ophthalmo- logy. 2002; 109: 2325-30.
- Sonmez K, Ozcan PY, Altintas AG. Surgical repair of scrolled Descemet’s membrane detachment with intracameral injection of 1.8% sodium hyalu- ronate. Int Ophthlmol 2011; 31:421-423.
- Gatzioufas Z, Schirra F, Low U, et al. Spontaneous bilateral late-onset Descemet’s membrane deta- chment after successful cataract surgery. J Cata- ract Refract Surg. 2009; 35(4):778-81.
-
- Kim T, Hasan SA. A new technique for repairing Descemet’s membrane detachment using intracameral gas injection. Arch Ophthalmol. 2002; 120:181-3.
- Ghaffariyeh A, Honarpisheh N, Chamacham T. Supra- Descemet’s Fluid Drainage with Simultaneous Air Injection: An alternative treatment for Descemet’s membrane detachment. Middle East Afr J Ophthalmol. 2011; 18(2): 189-91
- Kumar MA, Vaithianathan V. Descemet’s membrane detachment managed with perfluoronoctane liquid. Indian J Ophthalmol 2012; 60:71-72.
- Kim JJ, Kim HK. Descemet membrane stripping endothelial keratoplasty for Descemet membrane detachment following phacoemulsification. Can J Ophthalmol 2015; 50:73-76.
- Nosé RM, Rivera-Monge Md, Forseto AS, Nosé W. Descemet membrane detachment in femtosecond laser assisted cataract surgery. Cornea 2016; 35:562-564.

