Cirugía de catarata en 3D
Dr. Juan Pablo Aparicio Colombia
Contacto
Dr. Juan Pablo Aparicio – jpaparicio@hotmail.com
Conocí la cirugía de catarata en 3D en un congreso de ASCRS hace unos años, de la compañía Truevision, en un booth. Siempre me ha atraído la tecnología. Cuando la vi pensé que eventualmente a futuro podría ser interesante. En ese entonces había conocido también la cirugía robótica con Da Vinci y pregunté cómo podría adaptarse un set de instrumental de oftalmología al robot. En mi imaginación pensé como sería una telecirugía de catarata con este tipo de instrumentos.
Pensé en dos limitaciones: primero, no existía un sistema de visualización que a la distancia pudiera permitirme tener percepción de profundidad, lo que haría imposible hacer una cirugía segura; y, la segunda, no había forma de transmitir la señal en tiempo real, tanto de la imagen como de mis movimientos como cirujano. En definitiva, no era factible la telecirugía.
Cuando conocí el Truevision pensé que podía ser la respuesta al primer obstáculo. Sin embargo, cuando lo probé en cirugía experimental, la latencia de la imagen hacía que los movimientos de mis instrumentos en la panta- lla no coincidieran con lo que es- taba sintiendo en mis manos. En ese momento pensé que era el comienzo, y que más adelante con mejores procesadores, cámaras, pantallas, etcétera podría conver- tirse en realidad.
 Años después me presentaron Ngenuity. Sin volver a saber del tema, Alcon había comprado la compañía que había evolucionado en el desarrollo de la plataforma y decidió lanzarla para cirugía de vítreo y retina.
Años después me presentaron Ngenuity. Sin volver a saber del tema, Alcon había comprado la compañía que había evolucionado en el desarrollo de la plataforma y decidió lanzarla para cirugía de vítreo y retina.
Con los antecedentes que yo tenía en mi cabeza, pensé que eso tenía que servir para cirugía de catarata; como era un uso off label del equipo, no pude obtener mucha ayuda. Sin embargo, seguí adelante y pude realizar mis primeras cirugías de catarata en ojos humanos con este novedoso sistema de visualización.
La experiencia fue fascinante. Si bien seguía observando algo de latencia en los movimientos, esta era mínima y fueron mucho más las ganancias que obtuve con el uso del sistema que las dificultades encontradas.
La primera de estas ganancias es la profundidad de campo; el sistema, al tener un diafragma que regula la apertura en la cámara, permite obtener una profundidad de foco muy superior a lo que se puede encontrar en un microscopio. Con el uso del sistema en 3D me encontré usando mucho menos el pedal de foco al poder tener gran parte del campo quirúrgico en adecuado foco en un momento dado. (Ver figura 1)
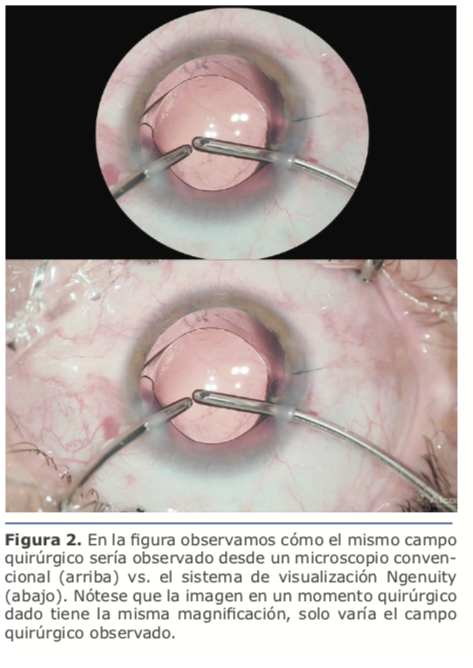
La otra gran ventaja que encontré es el campo visual. El estar en un n microscopio con un tubo circular, solo te permite ver lo que cabe n dentro del mismo. Con el sistema , 3D aún con gran magnificación se observa el limbo en 360 grados y la conjuntiva circundante en la periferia de la pantalla, lo que permite manejar los movimientos de los instrumentos quirúrgicos con mucha más libertad. (Ver figura 2)
Una ventaja muy importante que e va ligada a la anterior es la magnificación. Desde que uso el sistema 3D me a he encontrado trabajando con mucha más magnificación sin perder l la visualización del campo complea to, como sucede con cualquier mi-
croscopio.
Dicho en palabras sencillas y dejando a un lado el aspecto técnico, me encontré operando cataratas en el Ngenuity confiadamente y con tranquilidad de manera muy e rápida. Con el tiempo además me a di cuenta que al aumentar la mags nificación trabajaba con el campo quirúrgico completo en la pantalla de manera muy cómoda. Esos cambios de aumento (magnificación) que en ocasiones tenemos que hacer para realizar maniobras, como el pulido de la cápsula, resultaron muy cómodas con el sistema y la sensación de estar inmerso en el campo quirúrgico ha sido realmente satisfactoria.
Dentro de las ventajas no tangibles en visualización está la comor didad, pues a este tipo de sistemas o lo comparan algunas personas con o estar sentado presenciando un videojuego. En la práctica no lo considero así, a los cirujanos siempre nos va a incomodar la comparación de tener la responsabilidad de la visión de un ser humano en nuestras manos con la de un videojuego. Lo que sí puedo afirmar es que definitivamente el cansancio en cirugía se redujo notoriamente y, desde el punto de vista ergonómico, la espalda y especialmente el cuello agradecen mucho estar en una posición cómoda, apoyado en el espaldar de una silla y observando una pantalla.
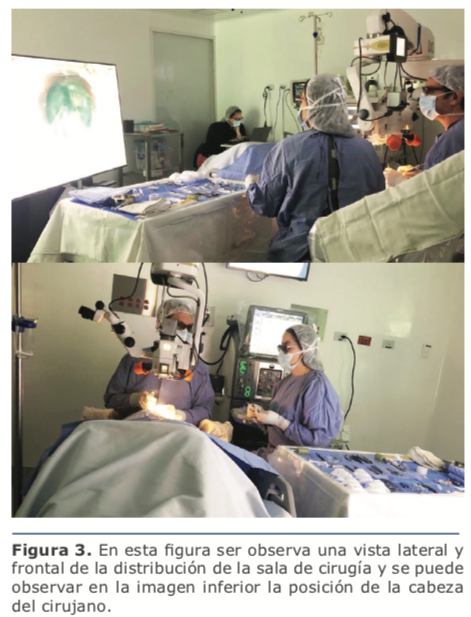
En este último aspecto no todo es color rosa; la versión actual del sistema implica tener la cámara en el tubo del microscopio incorporado a la base (estativo) actual del mismo encima del ojo del paciente, lo que obliga a posicionar el televisor 3D de manera lateral. Esto conlleva dos compromisos: el primero, a girar la cabeza de medio lado para observar la pantalla mientras tienes las manos en la cabeza del paciente en la posición habitual. Esta ha sido mi configuración habitual y con la que me siento más cómodo, y más adelante les explico el porqué. (Ver figura 3). El segundo consiste en desplazar la posición en la silla del cirujano hacia la pantalla manteniendo la espalda y la columna rectas, mientras giras tus brazos hacia la cabeza del paciente.
 Con respecto a la configuración elegida pienso que siempre es preferible cambiar la posición de la cabeza del cirujano manteniendo la posición de la cabeza del paciente en la misma relación con mis manos y mis hombros, dado que esto mantiene mis movimientos de la forma habitual. Al hacer esto me encuentro fluyendo más al entrar y salir de las paracentesis, al hacer la capsulorrexis, y en general en toda maniobra intraocular. Cuando intento cambiar la posición, como lo hice en los primeros casos, los movimientos de mis manos en relación al ojo del paciente cambiaron y me observé haciendo movimientos imprecisos en los que me sentí fuera de equilibrio.
Con respecto a la configuración elegida pienso que siempre es preferible cambiar la posición de la cabeza del cirujano manteniendo la posición de la cabeza del paciente en la misma relación con mis manos y mis hombros, dado que esto mantiene mis movimientos de la forma habitual. Al hacer esto me encuentro fluyendo más al entrar y salir de las paracentesis, al hacer la capsulorrexis, y en general en toda maniobra intraocular. Cuando intento cambiar la posición, como lo hice en los primeros casos, los movimientos de mis manos en relación al ojo del paciente cambiaron y me observé haciendo movimientos imprecisos en los que me sentí fuera de equilibrio.
Con el tiempo han ido viniendo actualizaciones del sistema, permitiendo además el uso de diferentes filtros de procesamiento de imagen (figura 4) que permiten cambiar el contraste en maniobras específicas, como el uso del filtro amarillo o azul durante la capsulorrexis. Similar a la utilidad que le dan los cirujanos de vítreo y retina al realizar maniobras en la base del vítreo o en la membrana limitante interna, podemos utilizar filtros especiales para mejorar la visualización de la cápsula anterior en alguna maniobra específica.
En la última actualización se incorporaron los parámetros del equipo de facoemulsificación en la pantalla. Personalmente me gusta mucho. Puedo ver en tiempo real un video sobrepuesto (overlay) en el que superviso cómo está el vacío, el flujo, la presión intraocular o el CDE (Ver figura 5). Al comienzo tuve dudas pensando que no quería una distracción adicional, sin embargo, no lo percibí como tal, y al contrario me ha gustado observar estos datos en pantalla. De hecho, me ha ayudado a ser más cauteloso con la posición del pedal y con la cantidad de energía liberada en la cámara anterior (CDE).
En conclusión, considero que la cirugía de catarata con el sistema de visualización en 3D ha sido un adelanto importante, que ha aportado a mi práctica quirúrgica, como lo ven en diferentes aspectos. Estoy convencido que es un camino interesante y que sé que los adelantos en el hardware y la imagen nos llevarán hacia un futuro donde posiblemente no necesitemos de un microscopio como lo conocemos hoy en día, e incluso podamos incorporar ítems adicionales como ayudas robóticas, visualización de exámenes adicionales como OCT, sistemas de rastreo de la posición ocular, del eje del cilindro refractivo, etc. Seguramente este será un paso adicional hacia la telecirugía en oftalmología.



 4. AS-OCT vs UBM: En ocasiones el OCT puede ser análogo del UBM y utilizarse con fines diagnósticos en patología del segmento anterior. El OCT-SA tiene como ventajas sobre el UBM que no requiere de contacto con el ojo del paciente, lo cual toma mayor relevancia en casos de cuerpos extraños corneales los cuales hay duda de su profundidad para un retiro seguro, además el OCT presenta una resolución de 15 micras a comparación de las 50 micras del UBM y permite valorar un mayor diámetro del ojo (16 x 6 mm vs 5 x 5 mm), sin embargo, tiene como desventaja que no permite estudiar lesiones por detrás del iris. El OCT tiene además ventaja sobre el UBM en algunas neoplasias de superficie ocular en el diagnostico y seguimiento, además de casos de adelgazamientos corneal o esclerales.
4. AS-OCT vs UBM: En ocasiones el OCT puede ser análogo del UBM y utilizarse con fines diagnósticos en patología del segmento anterior. El OCT-SA tiene como ventajas sobre el UBM que no requiere de contacto con el ojo del paciente, lo cual toma mayor relevancia en casos de cuerpos extraños corneales los cuales hay duda de su profundidad para un retiro seguro, además el OCT presenta una resolución de 15 micras a comparación de las 50 micras del UBM y permite valorar un mayor diámetro del ojo (16 x 6 mm vs 5 x 5 mm), sin embargo, tiene como desventaja que no permite estudiar lesiones por detrás del iris. El OCT tiene además ventaja sobre el UBM en algunas neoplasias de superficie ocular en el diagnostico y seguimiento, además de casos de adelgazamientos corneal o esclerales.


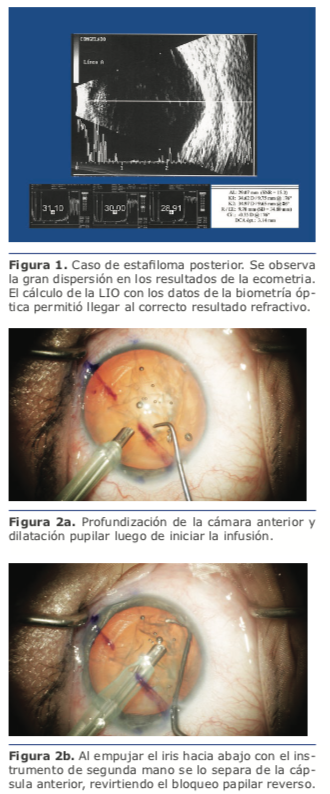
 Los materiales de los lentes intraoculares que se implantan en el mundo son diversos y con propiedades físicas específicas. Algunos de estos materiales pueden sufrir una pérdida de su transparencia secundaria a estímulos diversos.
Los materiales de los lentes intraoculares que se implantan en el mundo son diversos y con propiedades físicas específicas. Algunos de estos materiales pueden sufrir una pérdida de su transparencia secundaria a estímulos diversos.






 Biomicroscopía, córnea clara, CA formada,
Biomicroscopía, córnea clara, CA formada,

 Durante la cirugía, debemos adaptarnos a ciertas incomodidades que presentan estos ojos en comparación con los normales, así como prevenir las descompresiones bruscas, que nos predisponen al desprendimiento de retina en los ojos muy largos o a la hemorragia supracoroidea en los muy cortos. En el seguimiento posoperatorio, debemos controlar la retina en los ojos largos.
Durante la cirugía, debemos adaptarnos a ciertas incomodidades que presentan estos ojos en comparación con los normales, así como prevenir las descompresiones bruscas, que nos predisponen al desprendimiento de retina en los ojos muy largos o a la hemorragia supracoroidea en los muy cortos. En el seguimiento posoperatorio, debemos controlar la retina en los ojos largos.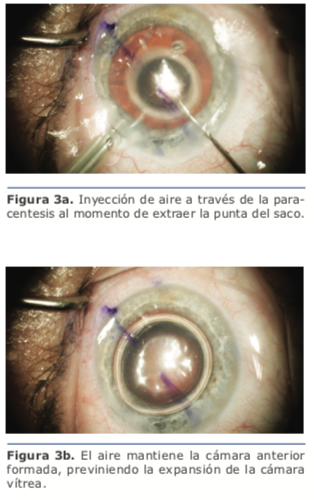 Otra particularidad en el cálculo de la lente en estos ojos es que frecuentemente necesitan LIO de bajas dioptrías, y muchas veces de dioptrías negativas, las que se caracterizan por su configuración en menisco, que geométricamente son más delgadas que las biconvexas. Esto genera un cambio en la constante, por lo que debe tenerse en cuenta que, si en nuestro calculador utilizamos la constante de la versión con dioptrías positivas, la refracción intentada será distinta a la que buscamos.
Otra particularidad en el cálculo de la lente en estos ojos es que frecuentemente necesitan LIO de bajas dioptrías, y muchas veces de dioptrías negativas, las que se caracterizan por su configuración en menisco, que geométricamente son más delgadas que las biconvexas. Esto genera un cambio en la constante, por lo que debe tenerse en cuenta que, si en nuestro calculador utilizamos la constante de la versión con dioptrías positivas, la refracción intentada será distinta a la que buscamos.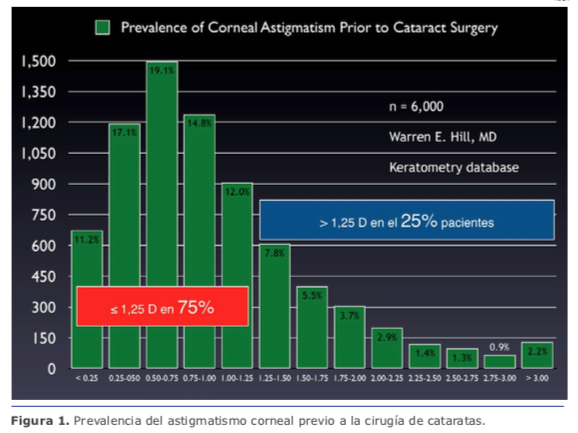

 Con esto, como fue mencionado, tenemos resuelto el 75 % de los astigmatismos. En mi práctica, las ILR no son una alternativa en astigmatismos ≥1.50 D (la regresión es casi de regla). Para esos casos, recomiendo lentes intraoculares tóricos.
Con esto, como fue mencionado, tenemos resuelto el 75 % de los astigmatismos. En mi práctica, las ILR no son una alternativa en astigmatismos ≥1.50 D (la regresión es casi de regla). Para esos casos, recomiendo lentes intraoculares tóricos.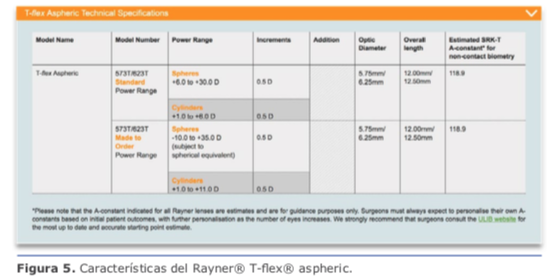 Durante mucho tiempo la recomendación fue determinar nuestro astigmatismo quirúrgi- co inducido (SIA) considerando un valor absoluto y no un vector como realmente debemos hacerlo. Actualmente la recomendación es utilizar el valor de centroide de 0.1 de SIA en el calculador de Barrett para los cirujanos que operan por temporal, lo que brinda resultados consistentes, con muy poca variación, incluso utilizando incisiones de tamaño variable entre 2.20 mm y 2.75 mm.
Durante mucho tiempo la recomendación fue determinar nuestro astigmatismo quirúrgi- co inducido (SIA) considerando un valor absoluto y no un vector como realmente debemos hacerlo. Actualmente la recomendación es utilizar el valor de centroide de 0.1 de SIA en el calculador de Barrett para los cirujanos que operan por temporal, lo que brinda resultados consistentes, con muy poca variación, incluso utilizando incisiones de tamaño variable entre 2.20 mm y 2.75 mm. Dicho esto, para astigmatismos entre 1.5 D y 4.25 D (desde 0.4 D en astigmatismo ATR, pues recordemos que debemos invertirlo a 0.4 WTR), en lo personal utilizo la plataforma Acrysof® Toric. Con este grupo de pacientes, agregamos un 24 % de los casos, con lo que tenemos cu-
Dicho esto, para astigmatismos entre 1.5 D y 4.25 D (desde 0.4 D en astigmatismo ATR, pues recordemos que debemos invertirlo a 0.4 WTR), en lo personal utilizo la plataforma Acrysof® Toric. Con este grupo de pacientes, agregamos un 24 % de los casos, con lo que tenemos cu- cional del LIO producto del diámetro del saco capsular es importante saber que contamos con el anillo endocapsular (CTR) de Henderson, manufacturado por FCI® MR-10C (https://fci-ophthalmics.com/pro- ducts/henderson-ctr) y Morcher® Eyejet CTR type 10C (http://www. morcher.com/nc/en/products/cap- sular-rings.html). Este CTR fue diseñado para facilitar la aspiración de la corteza, pero dado su diseño se puede utilizar para entregar soporte adicional al LIO y evitar movimientos posteriores. Ver figura 11.
cional del LIO producto del diámetro del saco capsular es importante saber que contamos con el anillo endocapsular (CTR) de Henderson, manufacturado por FCI® MR-10C (https://fci-ophthalmics.com/pro- ducts/henderson-ctr) y Morcher® Eyejet CTR type 10C (http://www. morcher.com/nc/en/products/cap- sular-rings.html). Este CTR fue diseñado para facilitar la aspiración de la corteza, pero dado su diseño se puede utilizar para entregar soporte adicional al LIO y evitar movimientos posteriores. Ver figura 11. La capsulorrexis debe cubrir 0.50 mm a 0.75 mm del borde del LIO en 360o, de tal forma que podamos prevenir el descentramiento, la capsulofimosis y las opacidades capsulares posteriores. Al quedar parte del LIO descubierto, se pueden ver rápidamente desplazamientos de la óptica que comprometen significativamente los resultados.
La capsulorrexis debe cubrir 0.50 mm a 0.75 mm del borde del LIO en 360o, de tal forma que podamos prevenir el descentramiento, la capsulofimosis y las opacidades capsulares posteriores. Al quedar parte del LIO descubierto, se pueden ver rápidamente desplazamientos de la óptica que comprometen significativamente los resultados.