Resumen de la historia de la Asociación Latinoamericana de Cirujanos de Catarata, Segmento Anterior y Refractiva (ALACCSA-R)

Dr. William De la Peña USA Contacto w@dlp.la
La Asociación Latinoamericana de Cirujanos de Catarata, Segmento Anterior y Refractiva (ALACCSA-R) fue fundada en el año 1991. Se registró oficialmente en Estados Unidos con el nombre original de ALACCSA (Asociación Latinoamericana de Cirujanos de Catarata y Segmento Anterior) como una organización sin ánimo de lucro, con su sede radicada desde siempre en Montebello, California. En el año 2008, ALACCSA adopta la sigla R para subrayar en sus siglas la importancia de la cirugía refractiva y de catarata. En este resumen nos referimos a ALACSSA al relatar los eventos sucedidos antes de 2008, y a ALACCSA-R al hablar de su historia a partir del 2008.
Desde su fundación, ha sido una organización pionera y líder del sector, con una misión puramente educacional y científica, que busca mejorar el nivel de educación a los oftalmólogos en esta especialidad de la oftalmología. ALACCSA pronto forjó una identidad como la sociedad que abrió espacios para la oftalmología latinoamericana internacionalmente en nuestra sociedad. Siempre se ha caracterizado por ejecutar su misión con una filosofía de inclusión, apertura y acercamiento a otras sociedades. Esto implicó utilizar políticas muy novedosas de acercamiento a otras sociedades, lo cual impulsó su misión educativa. Se permitió, por ejemplo, que los miembros de las asociaciones filiales se convirtieran automáticamente en miembros de ALACCSA.
ALACCSA-R es la única sociedad regional latinoamericana para la especialidad de catarata y cirugía refractiva. Actualmente cuenta con una mesa directiva y ejecutiva, comités científicos, delegados de los diferentes países, y una secretaría para el trabajo administrativo.
En 1995, en Ecuador, se celebró una junta entre las mesas directivas de la PAAO y de ALACCSA. Durante esta reunión se acordó una afiliación académica mutua con la cual ALACCSA se convirtió en la sociedad afiliada de la PAAO para catarata y cirugía refractiva. Si bien ambas sociedades mantuvieron su independencia, a partir de ahí, ALACCSA quedó a cargo de la organización de cursos de las especialidades de catarata y cirugía refractiva durante el congreso bianual de la PAAO.
La política de afiliaciones de la sociedad continuó expandiéndose y en 1997, ALACCSA empezó a dialogar con ASCRS, ESCRS y APACRS para fomentar la colaboración académica entre las cuatro sociedades y buscar proyectos en conjunto. El resultado de la colaboración de las cuatro sociedades de catarata y cirugía refractiva fue la creación en 1999 del World Federation of Ophthalmology.
En 1997, ALACCSA registra el nombre de LASCRS (Latin American Society of Cataract and Refractive Surgeons) para crear un paralelo con nuestros colegas de otras sociedades regionales de catarata y cirugía refractiva. A partir del año 2000, ALACCSA empieza una estrecha colaboración preparando cursos para el congreso anual de ASCRS en Estados Unidos.
Desde sus inicios se decidió que la misión educativa de la sociedad se fortalecería dictando los cursos en español para poder aprovechar el alto nivel de conocimiento de los doctores latinoamericanos.
Atendiendo a este propósito académico, ALACCSA-R ha ayudado a muchas sociedades nacionales y locales con el desarrollo de sus propios congresos, organizando programas de alto contenido científico sobre catarata y cirugía refractiva. Sin embargo, en 1998, la sociedad decidió empezar a crear sus propios congresos, que hoy se alternan entre el Cono Norte, en la Ciudad de México, y el Cono Sur, entre Argentina, Uruguay y Perú.
Actualmente, ALACCSA-R es una sociedad autosustentable gracias al apoyo y generosidad de muchos miembros e individuos que creen en su misión de educación. Así mismo, el apoyo de las casas comerciales ha sido fundamental para el desarrollo de la sociedad. Entre ellas cabe destacar a: Alcon, Abbott, Allergan y Bausch + Lomb, entre muchas otras empresas.
La misión educativa de ALACCSA también comenzó a expandirse y se transmitió a través de una publicación científica impresa. Su primer nombre fue Fronteras y su lanzamiento se dio en el año 1996. Esta publicación física se distribuía trimestralmente sin costo en toda Latinoamérica.
En 2006, el nombre de la publicación cambió a Noticiero, y ALACCSA decidió colocarse a la vanguardia del mundo de las publicaciones adoptando un formato digital. Hoy cuenta con un comité editorial formado por la Dra. María José Cosentino (Argentina) y el Dr. Espaillat (República Dominicana), quienes bajo la guía del Dr. Centurión han sido los encargados de difundir el mensaje de Noticiero a una nueva generación de doctores.
Los directivos de ALACCSA-R decidieron modernizar el formato digital de Noticiero en 2013, convirtiéndola en una revista digital interactiva.
A finales de los años 90 se lanza el sitio web de ALACCSA. En 2013, el Dr. Miguel Srur y el Dr. Luis Escaf lideraron el proyecto de la renovación de la página. La nueva página web es de más fácil acceso, un diseño más limpio, una interfaz mucho más rápida y ágil, mejorando la interactividad entre el usuario y la página. Esta plataforma cuenta con galerías de fotos de los eventos pasados de ALACCSA-R, videos/entrevistas que se han realizado en los diferentes eventos, artículos de investigación sobre catarata y refractiva, y además, integra el nuevo y renovado Noticiero ALACCSA-R.
La página se sigue actualizando para ofrecer a los visitantes la mejor experiencia posible. Los invitamos a que visiten y compartan la página de ALACCSA-R (alaccsa.com) y sus contenidos de gran actualidad y de vital importancia para toda la comunidad oftalmológica internacional. Únase a la familia de ALACCSA-R.





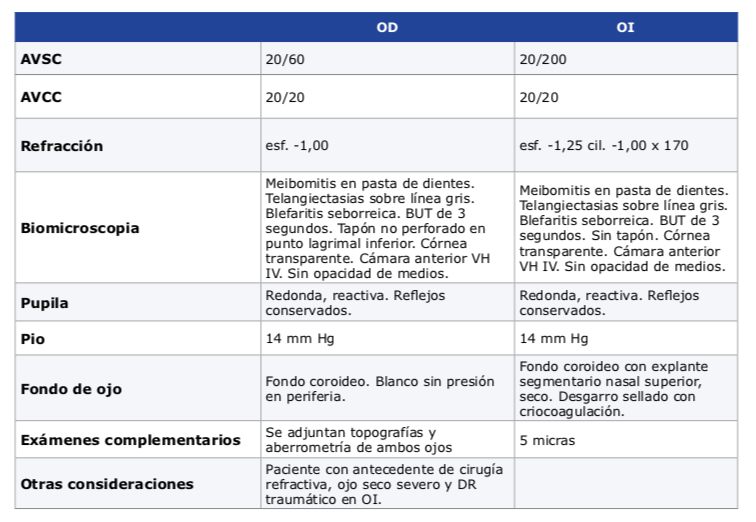
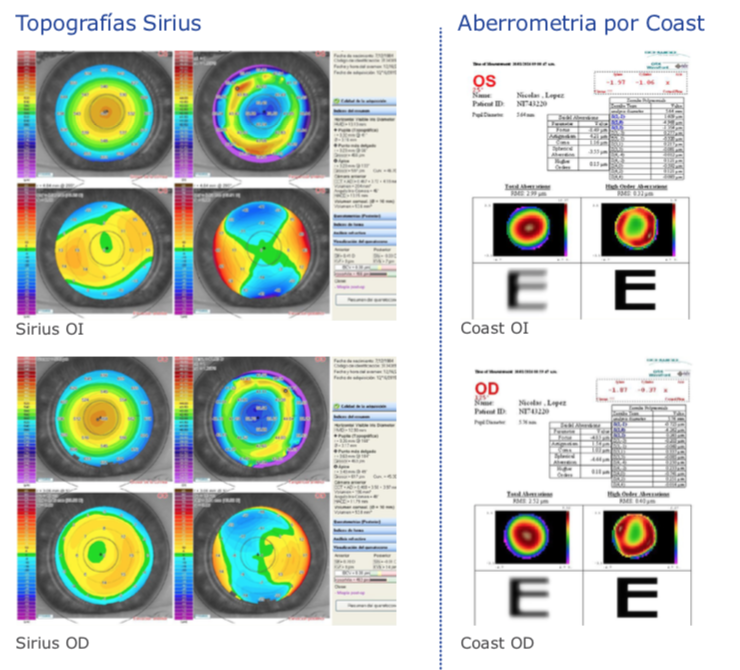
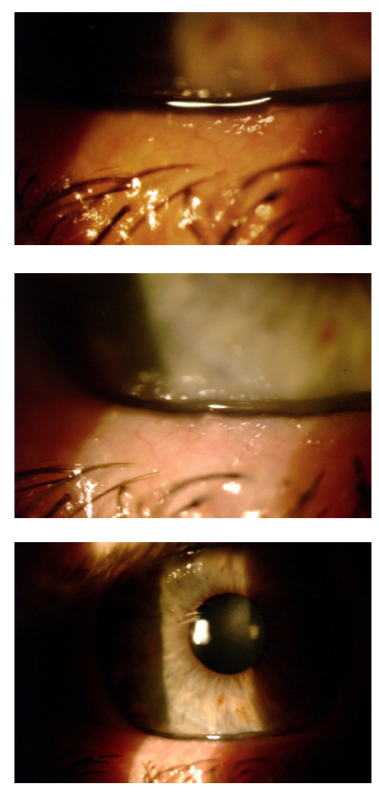
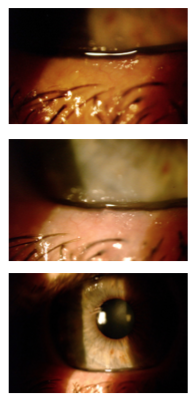
 Laser de Femtosegundo y Cirugía de Facoemulsificación Durante una sesión de trabajos libres que comparaban la técnica de facoemulsificación manual vs. la técnica con el laser del femtosegundo (FLACS), se habló de distintos y variados aspectos a comparar entre un técnica y la otra.
Laser de Femtosegundo y Cirugía de Facoemulsificación Durante una sesión de trabajos libres que comparaban la técnica de facoemulsificación manual vs. la técnica con el laser del femtosegundo (FLACS), se habló de distintos y variados aspectos a comparar entre un técnica y la otra.