El artículo investiga el uso de lentes intraoculares trifocales secundarias implantadas en el surco ciliar para lograr la independencia de las gafas en pacientes pseudofáquicos, aquellos que ya tienen lentes monofocales tras cirugía de cataratas. El estudio observó a 11 pacientes (18 ojos) y evaluó sus resultados visuales a lo largo de 6 meses. Los resultados mostraron una mejora significativa en la visión lejana, intermedia y cercana, con un alto nivel de precisión refractiva. No se reportaron complicaciones significativas durante el proceso quirúrgico ni en el seguimiento. Se concluyó que las lentes secundarias son una opción segura y efectiva para mejorar la calidad visual y eliminar la dependencia de gafas.
INTRODUCCIÓN
La presbicia es una condición relacionada con la edad que afecta la capacidad de enfoque del cristalino del ojo, generalmente apareciendo en la quinta década de vida y afectando a aproximadamente 1,8 mil millones de personas. La cirugía de cataratas, que implica la sustitución del cristalino opaco por una lente intraocular (IOL), es un procedimiento común, pero el 95% de los pacientes reciben lentes monofocales que solo corrigen la visión de lejos, lo que deja a muchos pacientes dependientes de gafas para ver de cerca. Para abordar esto, se han desarrollado lentes intraoculares multifocales, pero existe una demanda creciente de independencia total de las gafas en pacientes pseudofáquicos.
Este estudio se centra en la implantación de una lente trifocal secundaria en el surco ciliar como una alternativa a la sustitución de lentes monofocales, con el objetivo de evaluar su seguridad y eficacia en términos de resultados visuales y refractivos.
MATERIAL Y MÉTODOS
Este estudio prospectivo incluyó 18 ojos de 11 pacientes pseudofáquicos que habían recibido previamente lentes monofocales y que deseaban lograr la independencia de las gafas. Los criterios de inclusión incluyeron la presencia de una lente monofocal bien posicionada en la bolsa capsular, una cámara anterior normal y una estabilidad refractiva posterior a la cirugía de cataratas.
Se realizaron exámenes preoperatorios que incluyeron topografía corneal, aberrometría, tomografía de coherencia óptica (OCT), recuento endotelial y medición de la presión intraocular (PIO). Después de la implantación de la lente trifocal secundaria, se realizaron evaluaciones postoperatorias durante 6 meses, midiendo agudezas visuales para visión de lejos, intermedia y cerca, así como curvas de desenfoque. También se monitorizó la densidad de células endoteliales y la posición de las lentes.
Tabla 1: Demografía de los Pacientes en el Preoperatorio


Imagen 1: Diseño de la Lente Trifocal Secundaria AddOn

RESULTADOS
Los resultados mostraron que el 83,3% de los ojos lograron una refracción esférica dentro de ±0,5 dioptrías de la emetropía, y el 100% de los ojos alcanzó una refracción esférica dentro de ±1,0 dioptrías del objetivo. Las agudezas visuales y las curvas de desenfoque confirmaron el buen rendimiento óptico trifocal de las lentes secundarias. Los pacientes lograron una independencia completa de las gafas, mejorando significativamente su visión a todas las distancias (lejos, intermedia y cerca).
Tabla 2: Resultados Visuales Pre y Postoperatorios
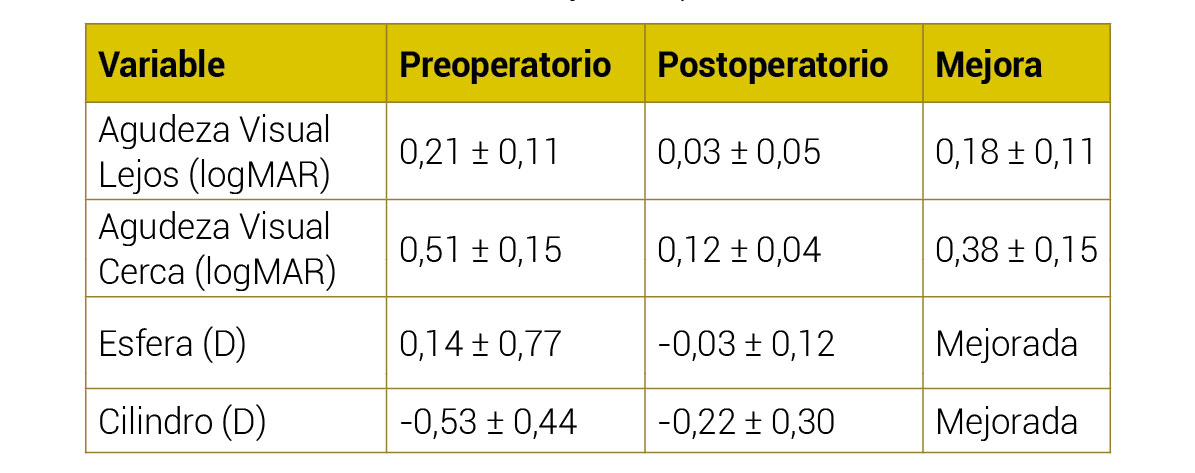
Además, no se observaron complicaciones intraoculares ni adversidades durante el seguimiento de 6 meses. No se reportaron cambios negativos en el recuento endotelial ni aumentos en la presión intraocular.
CONCLUSIONES
La implantación de la lente intraocular trifocal secundaria se consideró una solución segura y eficaz para lograr la independencia de las gafas en pacientes pseudofáquicos con lentes monofocales implantadas previamente. Los resultados visuales y refractivos fueron altamente satisfactorios, mejorando la calidad de vida de los pacientes sin comprometer la salud ocular. La lente secundaria trifocal ofrece una alternativa viable para quienes desean mejorar su capacidad visual sin necesidad de gafas adicionales.
Referencias
Fricke TR, Tahhan N, Resnikoff S, et al. Global prevalence of presbyopia and vision impairment from uncorrected presbyopia: systematic review, meta-analysis, and modelling. Ophthalmology. 2018;125 (10):1492–1499. doi:10.1016/j.ophtha.2018.04.013
Arlt E, Krall E, Moussa S, Grabner G, Dexl A. Implantable inlay devices for presbyopia: the evidence to date. Clin Ophthalmol. 2015;9:129–137. doi:10.2147/OPTH.S57056
World Health Organization. [homepage on the internet] Priority eye diseases: cataract. Prevention of Blindness and Visual Impairment. Available from: https://www.who.int/blindness/causes/priority/en/index1.html. Accessed May 24, 2015.
Marcos S. Ocular ageing: improving the quality of sight for cataract and presbyopia sufferers. Lychnos R&D Aging Dev New Technol. 2010;2:60–65.
Mertens EL, Is a robust growth of premium IOL use in the cards? – The answer is likely yes, according to manufacturers of premium IOLs and market scope research. Cataract Refract Surg Eur. 2015;10:8.
Slade SG, Corley JA, Doane JF, et al. The premium IOL channel: pitfalls & prospects. Cataract Refract Surg Eur. 2018. Issue ‘Is Lens surgery the new LASIK?’. Available from: https://crstoday.com/articles/2018-may/the-premium-iol-channel-pitfalls-prospects/. Accessed January 10, 2020.
Manzouri B, Dari M, Claoué C. Supplementary IOLs: monofocal and multifocal, their applications and limitations. Asia Pac J Ophthalmol (Phila). 2017;6:358–363.doi:10.22608/APO.2017110
Hill WE. Refractive enhancement with piggybacking intraocular lenses. In: Chang D, editor. Mastering Refractive IOLs – the Art and Science. Chapter 217. Thorofare: Slack Inc.; 2008:792‒793.
Rubenstein JB. Piggyback IOLs for residual refractive error after cataract surgery. Cataract Refract Surg Today. 2012;12:28–30.
Reiter N,Werner L,Guan J, et al. Assessment of a new hydrophilic acrylic supplementary IOL for sulcus fixation in pseudophakic cadaver eyes. Nat Eye (London). 2017;31(5):802–809. doi:10.1038/eye.2016.310
Gundersen KG, Potvin R. A review of results after implantation of a secondary intraocular lens to correct residual refractive error after cataract surgery. Clin Ophthalmol. 2017;3(11):1791–1796.doi:10.2147/OPTH.S144675
Gerten G, Kermani O, Schmiedt K, Farvili E, Foerster A, Oberheide U. Dual intraocular lens implantation: monofocal lens in the bag and additional diffractive multifocal lens in the sulcus. J Cataract Refract Surg. 2009;35(12):2136–2143. doi:10.1016/j.jcrs.2009.07.014
Kahraman G, Amon M. New supplementary intraocular lens for refractive enhancement in pseudophakic patients. J Cataract Refract Surg. 2010;36(7):1090–1094.doi:10.1016/j.jcrs.2009.12.045
Scharioth GB. New add-on intraocular lens for patients with agerelated macular degeneration. J Cataract Refract Surg. 2015;41 (8):1559–1563. doi:10.1016/j.jcrs.2015.07.018
Nekolova J, Rozsival P, Sin M, Jiraskova N. Scharioth macula lens: a new intraocular implant for low-vision patients with stabilized maculopathy-first experience. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 2017;161(2):206–209. doi:10.5507/bp.2017.014
Fernández J, Rodríguez-Vallejo M, Martínez J, Tauste A, Piñero DP. Biometric factors associated with the visual performance of a high addition multifocal intraocular lens. Curr Eye Res. 2018;43(8):998–1005. doi:10.1080/02713683.2018.1478981
García-Bella J, Ventura-Abreu N, Morales-Fernández L, et al. Visual outcomes after progressive apodized diffractive intraocular lens implantation. Eur J Ophthalmol. 2018;28(3):282–286. doi:10.5301/ejo.5001030
Gyory JF, Madár E, Srinivasan S. Implantation of a diffractiverefractive trifocal intraocular lens with centralized diffractive rings: two-year results. J Cataract Refract Surg. 2019;45(5):639–646.doi:10.1016/j.jcrs.2019.01.024
World Medical Association. World medical association declaration of Helsinki: ethical principles for medical research involving human subjects. JAMA. 2013;310(20):2191–2194.doi:10.1001/jama.2013.281053
Mangione CM, Lee PP, Gutierrez PR, Spritzer K, Berry S, Hays RD. Development of the 25-item national eye institute visual function questionnaire. Arch Ophthalmol. 2001;119(7):1050-1058. doi:10.1001/archopht.119.7.1050
LeBoyer RM, Werner L, Snyder ME, Mamalis N, Riemann CD, Augsberger JJ. Acute haptic-induced ciliary sulcus irritation associated with single-piece AcrySof intraocular lenses. J Cataract Refract Surg. 2005;31(7):1421–1427. doi:10.1016/j.jcrs.2004.12.056
1stQ AddOn® Calculator. [homepage on the Internet] Available from: https://www.1stq.de/en/34-addoncalculator. Accessed January 10, 2020.
Palomino-Bautista C. Experiences with the 1stQ AddOn® trifocal supplementary intraocular lens. Mendeley Data. 2019. doi:10.17632/msbfkx4gv8.1
Srinivasan S, Scharioth G, Riehl A, et al. Implantation of Scharioth macula lens in patients with age-related macular degeneration: results of a prospective European multicentre clinical trial. BMJ Open Ophthalmol. 2019;4:e000322. doi:10.1136/bmjophth-2019-000322
Amon M, Mularoni A, Spedale F, et al. Prospective multicentre evaluation assessing visual acuity and patient satisfaction in pseudophakic patients with bilaterally implanted supplementary trifocal intraocular lens. Available from: https://www.google.com/url?sa=t & r c t = j & q = & e s r c = s & s o u r c e = w e b & c d = 2 & v e d=2ahUKEwiS2OTO9obkAhXjwosKHX5HCtQQFjABegQIARAC&url=https%3A%2F%2Frayner.com%2Fwp-content%2Fuploads%2F2019%2F05%2F337.Prospective-multicentre-evaluation-asses sing-visual-acuity-and-patient-satisfaction-in-pseudophakicp a t i e n t s S u l c o fl e x T r i f o c a l . p d f & u s g =AOvVaw3lGX7LvbBB9i13fCEySKR7. Accessed January 10, 2020.
McLintock CA, McKelvie J, Gatzioufas Z, Wilson JJ, Stephensen DC, Apel AJG. Outcomes of toric supplementary intraocular lenses for residual astigmatic refractive error in pseudophakic eyes. Int Ophthalmol. 2019;39(9):1965–1972. doi:10.1007/s10792-018-1027-7
Hwang HB, Lyu B, Yim HB, Lee NY. Endothelial cell loss after phacoemulsification according to different anterior chamber depths. J Ophthalmol. Epub 2015 Aug 31.
Sobottka-Ventura AC, Wälti R, Böhnke M. Corneal thickness and endothelial density before and after cataract surgery. Br J Ophthalmol. 2001;85(1):18–20. doi:10.1136/bjo.85.1.18
Basarir B, Kaya V, Altan C, Karakus S, Pinarci EY, Demirok A. The use of a supplemental sulcus fixated IOL (HumanOptics Add-On IOL) to correct pseudophakic refractive errors. Eur J Ophthalmol 2012;22(6):898–903. doi:10.5301/ejo.5000156
Schrecker J, Blass S, Langenbucher A. Silicone-diffractive versus acrylic-refractive supplementary IOLs: visual performance and manual handling. J Refract Surg. 2014;30(1):41-48. doi:10.3928/108 1597X-20131217-05





 Dr. Carlos Palomino Bautista
Dr. Carlos Palomino Bautista


 Luis Fernando Mejia
Luis Fernando Mejia Luisa Fernanda Anaya
Luisa Fernanda Anaya Paulo Dantas
Paulo Dantas José Miguel Vargas
José Miguel Vargas


















 Coordinador:
Coordinador:





