Tratamiento quirúrgico de la catarata pediátrica

Instituto Oftalmológico Dr. Cristóbal
Dr. José A. Cristóbal MD, Ph., FEBO.
Académico de número de la RAMZ
Zaragoza – España
Resumen
Hace diecinueve años comenzamos a implantar lentes intraoculares multifocales difractivas en la cirugía de la catarata monolateral pediátrica. Varios fueron los motivos que nos animaron en nuestro comienzo. Por una parte, nuestra experiencia en las cataratas traumáticas de la infancia con lentes multifocales con resultados satisfactorios y por otra parte, el avance indudable de las técnicas quirúrgicas y de las nuevas lentes multifocales.
Los resultados obtenidos en estos años, nos demuestran con claridad en nuestra experiencia, que el tratamiento quirúrgico de la catarata pediátrica unilateral o bilateral, si las condiciones son las adecuadas, es el implante de lentes multifocales.
Hablar de catarata infantil es hablar de la existencia de una opacidad de cristalino que produce déficit visual en individuos de 0 a 15 años. Aunque la frecuencia estimada de esta patología no sea elevada (1 a 15 / 10.000 niños), su relevancia como causa de ceguera tratable bien merece una actualización de conceptos y visión general de las posibilidades
de tratamiento.
La catarata pediátrica puede ser uni o bilateral, estacionaria o progresiva. Esto engloba desde las cataratas nucleares embrionarias o fetales, que aparecen en el momento del nacimiento, hasta las progresivas. Lo primero que debemos considerar en cada caso es el pronóstico visual, que dependerá de factores relacionados con la opacidad cristaliniana, pero también del entorno sanitario y familiar.
Como oftalmólogo dedicado a la práctica quirúrgica de la patología del segmento anterior, mi intención ha sido incorporar los avances obtenidos en el campo de la Oftalmología y la Óptica en el adulto, a las técnicas quirúrgicas y terapias postoperatorias en las cataratas infantiles. La incorporación de LIO plegables, los cálculos de potencias modificados según la edad, nuevas fórmulas biométricas, la práctica de capsulorrexis anteriores y posteriores manuales o con femtosegundo, las vitrectomías anteriores mecanizadas y cirugía de pequeña incisión, son avances que hemos ido incorporando a la cirugía de la catarata infantil y que nos han proporcionado mejores resultados quirúrgicos, menores reacciones inflamatorias en el postoperatorio, menor astigmatismo inducido y en general una disminución del número de complicaciones y reintervenciones en estos casos. Con el objetivo de progreso y calidad hace 20 años que nos planteamos la posibilidad de implantar LIO multifocales difractivas en niños comenzando por aquellos casos de cataratas infantiles donde la presbicia pseudofáquica ocasionada pudiera ser más difícil de tratar, como ocurre en las cataratas infantiles unilaterales y en las que el ojo contralateral es emétrope (1,2,3,4).
Actualmente considero el empleo de LIO multifocal, trifocal, EDOF en estos casos como técnica de elección, como solución cómoda y estética que permite realizar actividades propias de la infancia, favorece el cumplimiento de la rehabilitación visual y proporciona un mejor desarrollo psicosocial y emocional. (1,2,5,6)
¿Cuándo una catarata pediátrica es visualmente significativa?
No permite ver el reflejo rojo de fondo
Pierden habilidad para atrapar objetos con la palma de la mano
Opacidad mayor de 3mm. Que ocupa el eje visual
Presencia de signos de alarma: estrabismo,
nistagmus, fotofobia….
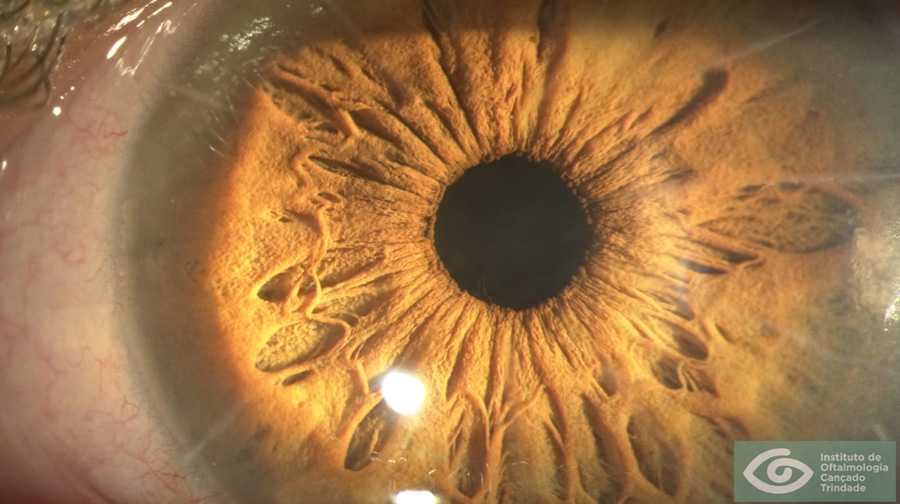
Atendiendo a la clasificación de las cataratas pediátricas, si consideramos el grupo de las cataratas centrales, las nucleares generalmente son congénitas y estacionarias, aunque las del embrionario-fetal pueden ser evolutivas, pero las zonulares suelen ser progresivas y de buen pronóstico, pues casi siempre son bilaterales. En el grupo de las anteriores, la polar anterior suele ser pequeña y no afectar a la visión, pero la piramidal anterior provoca con frecuencia cambios corticales circundantes que obligan a su extracción quirúrgica. (Figura 1,2,3)
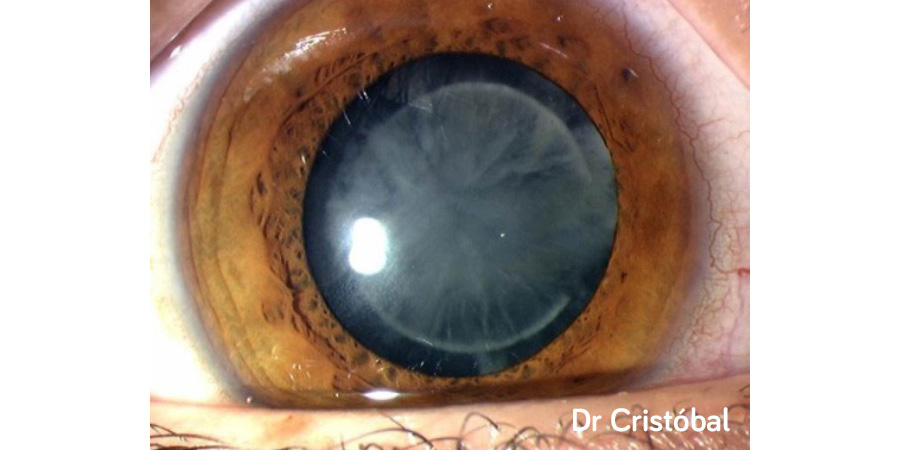
Figura 1: Catarata infantil cortico-nuclear.
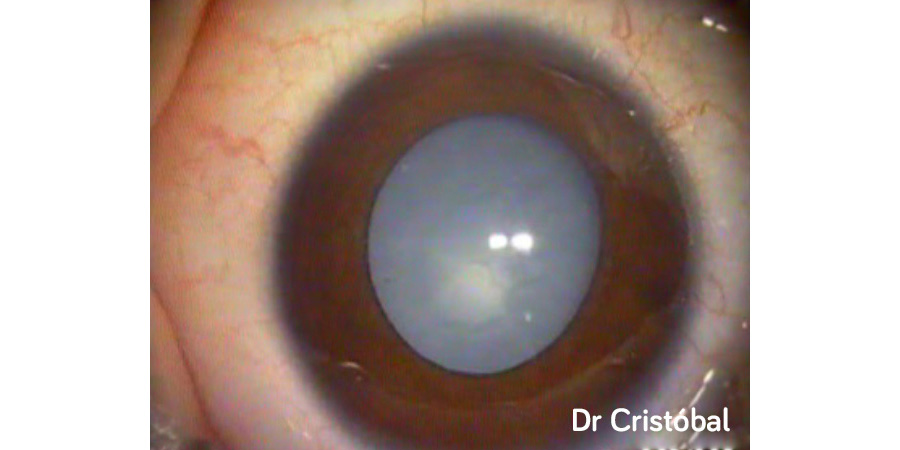 Figura 2: Catarata nuclear difusa y polar posterior.
Figura 2: Catarata nuclear difusa y polar posterior.
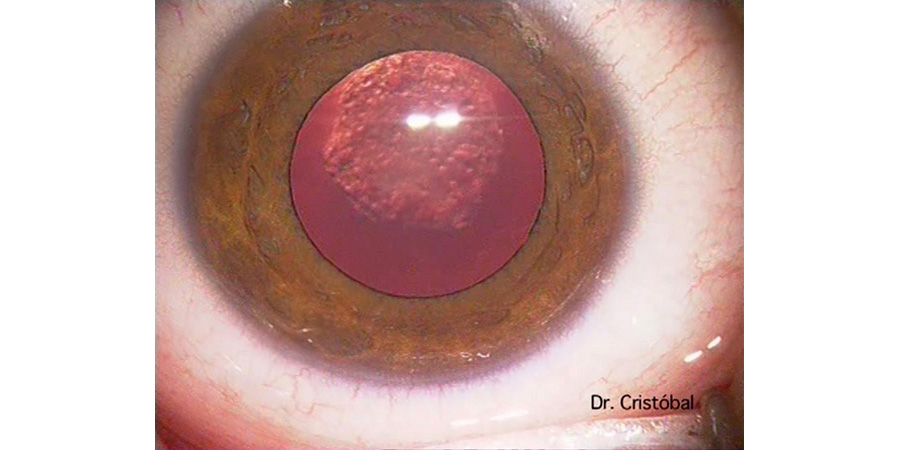 Figura 3: Catarata traumática
Figura 3: Catarata traumática
Tratamiento
La actitud terapéutica de una catarata congénita dependerá del tipo de opacidad (parcial o total) y de si es unilateral o bilateral.
¿En qué casos hay que intervenir?
Casos de alto riesgo de desarrollo de ambliopía
Cataratas unilaterales
Presentes en el momento del nacimiento
Opacidades situadas en el eje visual
Opacidades densas
¿Cuándo hay que intervenir?
Cuando la catarata es visualmente significativa.
No permite ver el reflejo rojo de fondo
Opacidad mayor de 3 mm. Que ocupa el eje visual
Presencia de signos de alarma
Una vez decidida la cirugía, debe hacerse lo antes posible para evitar la ambliopía por deprivación (2 primeros meses en opacidades congénitas).
Peculiaridades de la cirugía
Técnica quirúrgica “delicada”
Mayor incidencia de opacificación del eje visual que en el adulto
Mayor reactividad (inflamación, sinequias…)
Dificultad del cálculo de la LIO
Mecanismos de opacificación del eje visual
Proliferación y migración de células epiteliales en cápsula posterior
Membranas inflamatorias
Opacificación de la hialoides anterior
Técnicas quirúrgicas. Maniobras especiales
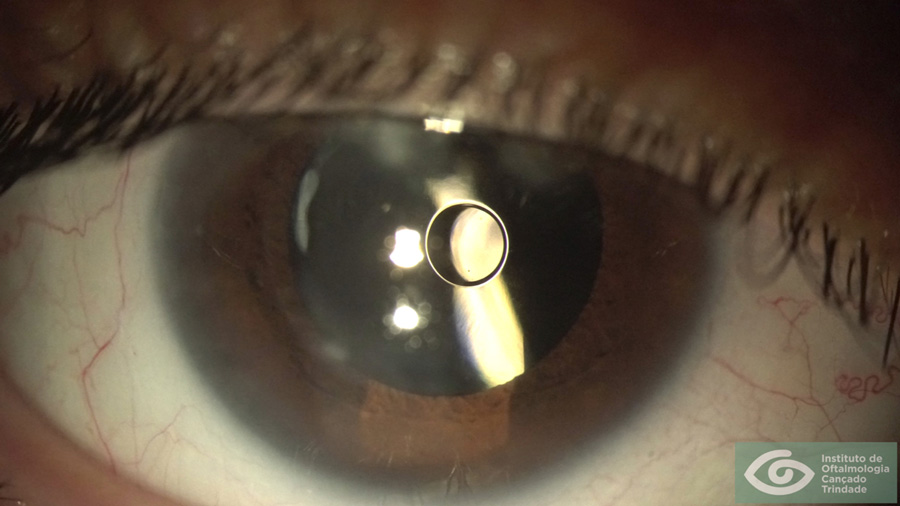
Tinción capsular y capsulorrexis cuidadosa
(Figura 4). Precisa de tracciones centrípetas por su tendencia a la extensión centrífuga.
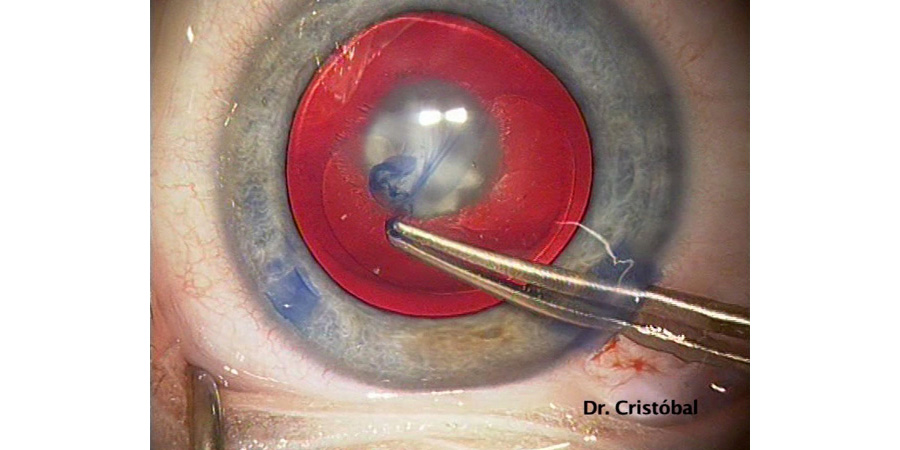 Figura 4: Capsulorrexis anterior
Figura 4: Capsulorrexis anterior
Maniobras para evitar la opacificación del eje visual:
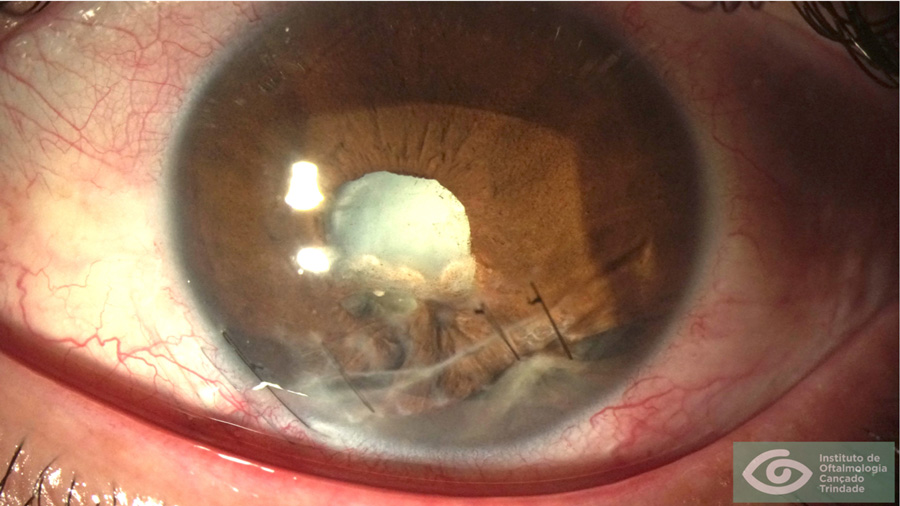
Capsulorrexis posterior (Figura 5). Es una maniobra necesaria en menores de 3 años y recomendable en menores de 5 años. Tras inyección de viscoelástico en el espacio de Berger.
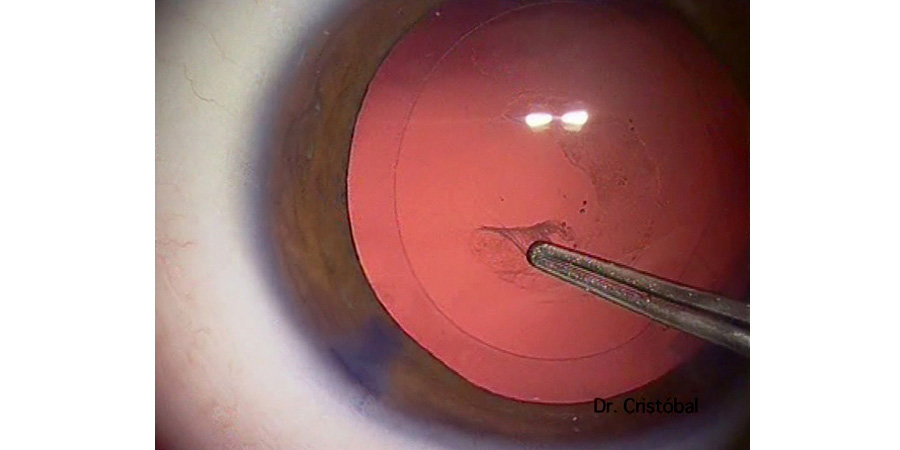 Figura 5: Capsulorrexis posterior
Figura 5: Capsulorrexis posterior
Vitrectomía anterior. La hialoides anterior tiene más densidad en el niño y funciona como puente para la migración y proliferación de células epiteliales.
Captura de la óptica de la LIO en la capsulorrexis posterior con LIO de 3 piezas.(Figura 6,7).
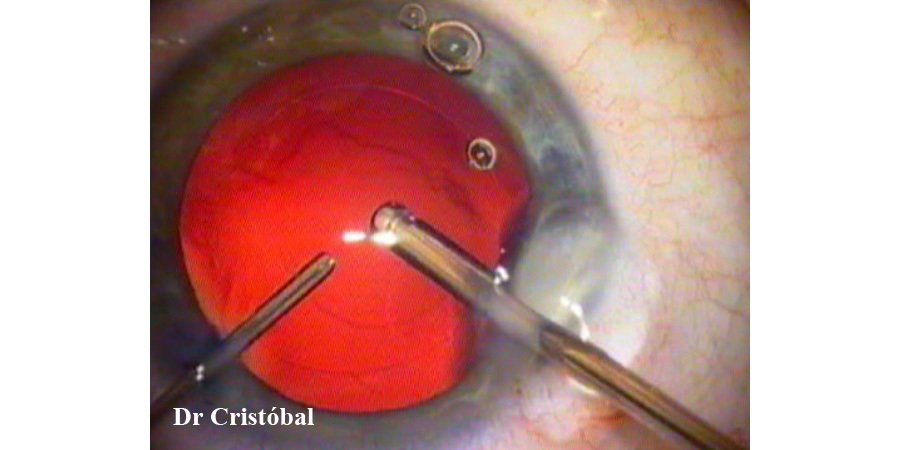 Figura 6: Vitrectomía anterior
Figura 6: Vitrectomía anterior
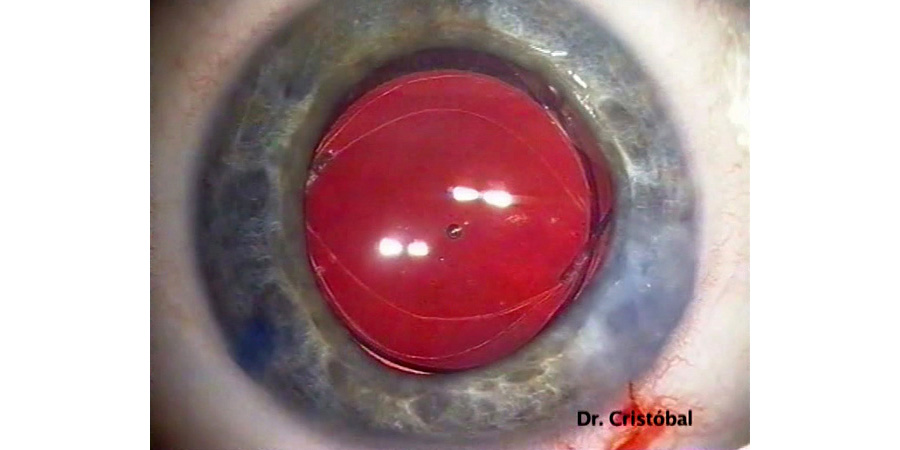 Figura 7: Captura de la óptica en la capsulorrexis posterior
Figura 7: Captura de la óptica en la capsulorrexis posterior
VENTAJAS: Previene la opacificación capsular al favorecer el contacto de ambas cápsulas. Mejora el centrado. Establece una barrera definitiva entre humor acuoso y vítreo (compartimentación).
INCONVENIENTES: Su dificultad técnica, ya que requiere una capsulotomía posterior centrada y ligeramente menor que el diámetro de la óptica de la LIO.
Tratamiento y control postoperatorio.
Se deben utilizar antiinflamatorios esteroideos por vía sistémica controlados por pediatría, además del tratamiento tópico.
Control oftalmológico precoz y diario.
Tratamiento óptico
Cirugía sin LIO.
Gafas. Permiten una correcta rehabilitación visual en casos bilaterales sin anisometropías. El problema son las altas correcciones necesarias.
Lentes de contacto que permiten corregir las grandes anisometropías.
– LIO en 1er. Tiempo. Lentes de cámara posterior intrasacular, siempre que sea posible.
Nuestra refracción objetivo
< de 2 años. Hipocorrección. Reducir 20 % potencia de la LIO. Objetivo +2
2-6 años. Hipocorreción. Reducir 10% potencia de la LIO. Objetivo +1
> de 6 años. Hipocorreción +0.50 o emetropía.
– LIO en 2º tiempo
– LIO multifocal
Debemos seleccionar la LIO multifocal con menor sensibilidad al descentramiento, mayor pupilo independencia ya que los niños tienen mayor diámetro pupilar, diseño que asegure la estabilidad a lo largo del tiempo y material que asegure la resistencia al deterioro y opacificación.
Requisitos
Crecimiento ocular suficiente (> 3 años)
Cálculo biométrico adecuado
Pronóstico visual favorable
Posibilidad de seguimiento postoperatorio
Soporte capsular óptimo
Ventajas
Favorece el cumplimiento de la rehabilitación visual
Evita la necesidad de corrección óptica con gafas bifocales o progresivas
Es la solución más cercana a la acomodación natural
Proporciona un mejor desarrollo psicosocial y emocional, al no sentirse portador de una minusvalía.
José A. Cristóbal MD, Ph, FEBO
Zaragoza – España
email: jcristobal22@gmail.com
Referencias
- Cristóbal JA, del Buey MA, Palomar MT, Remón L. Lente intraocular multifocal difractiva Acrysof Restor en catarata infantil monolateral. Microcirugía Ocular 2004;12(4):165-168.
- Cristóbal JA, Remón L, Del Buey MA, Montés-Micó R. Multifocal intraocular lenses for unilateral cataract in children. J Cataract Refract Surg 2010;36(12):2035-2040.
- Lapid-Gortzak R, van der Meulen IJ, Jellema HM, Mourits MP,Neuwendaal CP. Seven- year follow-up of unilateral multifocal pseudpphakia in a child. Int Ophthajmol. 2017;37(1):267-270.
- Ram J, Agarwal A, Kumar J, Gupta A. Bilateral implantation of multifocal versus monofocal intraocular lens in children above 5 years of age. Graefes Arch Clin Exp Ophthalmol.2014; 252(3);441-447.
- Cristobal JA, Mateo A, del Buey MA. LIO difractivas en la infancia. En Alfonso JF: Lentes intraoculares bifocales, multifocales y acomodativas en la cirugía del cristalino. Monografía SECOIR 2007. Mcline SL. Madrid. 181-187.
- Cristóbal JA, del Buey MA, Ascaso FJ, Remón L. Lentes intraoculares multifocales en niños. En Lorente R, Mendicute J: Cirugía del cristalino. LXXXIV Ponencia Oficial de la Sociedad Española de Oftalmología 2008. Macline. Madrid. 845-852.






















 Coordinador:
Coordinador: Claudio Orlich
Claudio Orlich Roger Zaldivar
Roger Zaldivar