Coordinador
Dr. Ángel Pineda – Venezuela
Panelistas
Dra. Bruna Ventura – Brasil
Dr. Fernando Aguilera – México
Dr. Humberto Carreras – España
Dr. Arturo Maldonado Bas – Argentina
Caso clínico
Se trata de paciente masculino de 7 años de edad quien es traído por su madre a la consulta por presentar disminución de la agudeza visual. Niega antecedentes personales, familiares y patológicos de importancia.
Al examen presenta agudeza visual sin corrección de:
OD: 20⁄200
OI: 20⁄200
Refracción bajo cicloplegia:
OD: Esf -2.0 Cil. -6.0 x 80 (20⁄100) OI: Esf -3.0 Cil. -7.0 x 100 (20⁄150)
A la biomicroscopía se aprecia (hallazgos positivos) subluxación del cristalino (transparente) hacia área superior, de aproximadamente 180 grados con pupila dilatada en ambos ojos (Figura 1).
Examen de fondo de ojo: dentro de límites normales.
Después de estudiar al paciente con la ayuda de pediatría, genética y cardiología, no se encuentra ninguna alteración sistémica, llegando al diagnóstico de subluxación del cristalino idiopática, ODI.
 Preguntas del caso:
Preguntas del caso:
1.¿Cuáles criterios visuales y clínicos considera para tomar una conducta médica o quirúrgica en estos casos?
Dra. Bruna Ventura: El criterio principal que utilizo para determinar cuándo seguir con la cirugía en un determinado paciente con subluxación del cristalino es su mejor agudeza visual. En este caso, 20/100 en OD y 20/150 en OI son muy distintos del normal para su edad. La limitación en obtener una buena agudeza visual se explica por el cristalino
subluxado, con su borde prácticamente en el eje visual, lo que resulta en mucha distorsión de la visión y astigmatismo lenticular grande. Cuando la mejor agudeza visual del paciente es insatisfactoria debido a la subluxación del cristalino, la conducta médica con gafas no tiene un gran impacto visual, siendo indicada la conducta quirúrgica.
Dr. Fernando Aguilera: Tomo en cuenta indicaciones visuales y anatómicas en subluxación de cristalino: se debe hacer cirugía cuando hay un astigmatismo asimétrico alto que no permite visión corregida mejor de 20/40 para disminuir la posibilidad de ambliopía, y se debe hacer cirugía cuando el ecuador del cristalino divide al medio el área pupilar.
Dr. Humberto Carreras: Realmente estamos ante un caso muy peculiar y, en mi experiencia, poco habitual, donde confluyen varios aspectos que nos condicionan la actitud terapéutica. Por un lado, la presencia de la propia subluxación. Sabemos que si bien la ectopia lentis infantil más habitual suele ir asociada a enfermedades metabólicas (Marfan, homocistinuria, hiperlisinemia, síndrome de EhlersDanlos, Síndrome de Weill-Marchesani, déficit de sulfito oxidasa…), otra etiología nos sugiere una historia de ectopia lentis esencial, muchas veces de carácter familiar. En este caso, descartado un origen genético o sistémico y sin aparentes antecedentes familiares, nos quedaremos con un diagnóstico idiopático. Establecido el diagnóstico, un aspecto de mucha consideración es el grado de subluxación, en este caso elevado, al comprender 180o, lo que aporta una importante inestabilidad y riesgo real de luxación completa a futuro, con las importantes consecuencias que ello tendría.
Otro aspecto relevante es el defecto refractivo existente, con un importante astigmatismo miópico, muy característico de este cua- dro, y cuya corrección óptica sería de difícil manejo con medidas conservadoras.
Y por último, como desarrollaré en la siguiente pregunta, la edad del paciente (7 años) y el establecimiento de una ambliopía condiciona la actitud terapéutica.
En definitiva, considero necesario valorar en estos casos la severidad de la subluxación, el problema refractivo que origina y el riesgo de ambliopización profunda que supone.
En la exploración, señalar el interés que puede tener el analizar la profundidad de cámara anterior y una valoración del astigmatis- mo corneal (en mi caso suelo realizarlo con Pentacam y Cassini). También el realizar una BMU y/o OCT de segmento anterior si están disponibles. Y por supuesto el reto en este caso de obtener una buena biometría, basada en astigmatismo corneal total, y descartando el cristaliniano.
Dr. Arturo Maldonado Bas: Siendo el examen de fondo de ojo normal y no padeciendo de patología asociada como queratocono, estudiaría la sensibilidad macular con interferometría o PAM.
Con esa luxación, el paciente tendrá diplopía monocular en cada ojo y, además, el cristalino generará una miopía y astigmatismo. A los 7 años, el niño ha terminado la maduración de su retina, por lo que sin duda la conducta es quirúrgica.
 2.¿Tomando en cuenta que la mejor agudeza visual corregida no mejora más de 20⁄100 OD y 20⁄150 OI, tomaría una conducta quirúrgica?
2.¿Tomando en cuenta que la mejor agudeza visual corregida no mejora más de 20⁄100 OD y 20⁄150 OI, tomaría una conducta quirúrgica?
Dra. Bruna Ventura: Sí. Este es mi criterio principal para la indicación quirúrgica en estos pacientes. Además, es importante que la cirugía sea pronto, una vez que este niño ya tiene 7 años de edad y probablemente algún grado de ambliopía. Es común ver una ganancia importante de visión en estos pacientes sencillamente con la cirugía, pero para alcanzar su potencial visual máximo es común que necesitemos de tratamiento antiambliopía efectivo con gafas y oclusores.
Dr. Fernando Aguilera: Se respondió en la anterior pregunta.
Dr. Humberto Carreras: Efectivamente, la agudeza visual corregida en este caso nos
Dr. Fernando Aguilera
habla del desarrollo de una ambliopía bilateral, que a mi juicio condiciona de manera absoluta la indicación quirúrgica. Una hipotética mejor agudeza visual corregida podría hacernos plantear el uso de medidas conservadoras con mo- nitorización frecuente del desarrollo visual; pero en este caso partimos ya de una situación visual muy comprometida, y con edades límites en cuanto a desarrollo sensorial.
De hecho, la edad del paciente nos puede hacer prever que incluso ante un resultado quirúrgico óptimo, la potencial mejoría visual puede estar limitada, y habrá que informar a los padres de esta situación de pronóstico funcional incierto.
Dr. Arturo Maldonado Bas: Por todo lo explicado anteriormente, sin duda la conducta es quirúrgica y si no hay lesiones asociadas, la visión del niño mejorará.
 3.¿Qué abordaje quirúrgico realizaría en cada ojo y por qué? Describir técnica quirúrgica.
3.¿Qué abordaje quirúrgico realizaría en cada ojo y por qué? Describir técnica quirúrgica.
Dra. Bruna Ventura: En este paciente específicamente, la subluxación ya es demasiado grande para la técnica
Ventura, y yo seguiría con el plan de lensectomía y fijación escleral de lente intraocular (LIO) utilizando los poc- kets de Hoffman. Al indicar la lensectomía, en general organizo para hacer la cirugía juntamente con un cirujano de retina y vítreo para que se la haga asociada a una vitrectomía vía pars plana con mapeo de retina intraoperatorio y aplicación de láser en caso de que sea necesario. No es raro en estos pacientes con subluxación del cristalino que necesiten de aplicación de láser retiniano, al igual que profilác- tico. Cuando el cirujano de segmento anterior tiene experiencia con cirugía vía pars plana, puede llevarla a cabo toda solo, pero de todas formas es importante la evaluación preoperatoria y posoperatoria con un especialista en retina para examinar la perife- ria. La fijación escleral con los pockets de Hoffman es excelente. En general hago los pockets a una profundidad de 350μm,disecounáreade3x3mmy entro con la aguja a 1,5 mm del limbo para fijar las hápticas. Utilizo un lente plegable de tres piezas y el cow hitch
knot. Es importante que los pockets sean hechos a 180o uno del otro para que el lente quede centrado y que idealmente sea utilizado el hilo Prolene 9-0 o Gore-Tex, que tardan más a biodegradar que el Prolene 10-0.
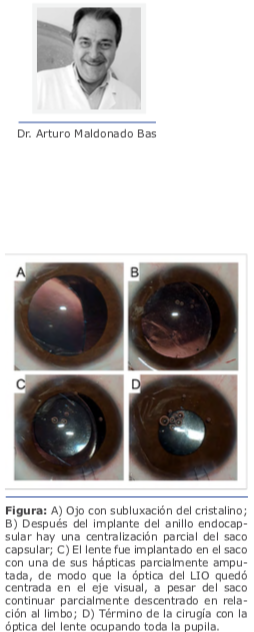
Cuando la subluxación es más pequeña (en general más pequeña que 180o) y hay zónulas remanentes en el área de subluxación sin la presencia de vítreo en la cámara anterior, mi técnica de preferencia es la técnica Ventura del háptica parcialmente amputada (Figura). En esta técnica, se implanta un anillo endocapsular para relajar la zónula 360o. Después, se inyecta el lente intraocular con una de las hápticas parcialmente amputada. Con esto, logramos una centralización de la óptica del LIO en el eje visual del paciente, lo mismo sucede sin haber una centralización total del saco capsular. Esta técnica no interrumpe la interfaz vítrea ni estresa la zónula, lo que resulta en muy buena estabilidad del complejo LIO-saco capsular a largo plazo.
Dr. Fernando Aguilera: En cuanto a la técnica quirúrgica intento preservar la bolsa a toda costa y realizar una cirugía temprana. Realizaría anillo capsular tipo Cioni y segmento de Ahmed suturado a esclera con Gore-Tex, mínimo con dos puntos de fijación, dada la evolución de estos casos a empeorar con el tiempo. En caso de no poder preservar la bolsa, sería hacer vitrectomía anterior vía PP con LIO suturado a esclera con Gore-Tex.
Dr. Humberto Carreras: La cirugía de un cristalino subluxado es un reto para cualquier cirujano, a lo cual se suma el estar intervi- niendo un paciente pediátrico. Obviamente recurriría a una anestesia general, dada la edad del paciente.
El debate clásico sería si optamos por una cirugía de vitrectomía pars plana con lensectomía, o abordaje anterior. Y respecto a las lentes, si optamos por una lente intraocular (LIO) de fijación a sulcus, LIO suturada a iris, LIO pinzada a iris, anillos de tensión capsular (ATC) suturados a esclera con implante de LIO, LIO de cámara anterior.
 En mi caso, y dado que soy cirujano de segmento anterior, optaría por este abordaje, aunque sometería el caso también a la con- sideración del retinólogo ante una eventual complicación intraoperatoria.
En mi caso, y dado que soy cirujano de segmento anterior, optaría por este abordaje, aunque sometería el caso también a la con- sideración del retinólogo ante una eventual complicación intraoperatoria.
Mis objetivos principales serían estabilizar el saco para una correcta facoaspiración e implante de LIO, y por otro lado estabilizar el complejo LIO-saco de cara al futuro, con un buen centrado de la LIO.
Respecto a la incisión, como norma, prefiero realizarla en la zona contraria a la subluxación; en este caso, al ser superior, la haría a 90o de la misma, para evitar hemorragias vítreas o agrandamiento de la subluxación. Además, haría los tapetes esclerales puesto que mi pretensión es suturar anillos tipo Cionni.
Puede ser útil la tinción capsular con azul de metileno con técnica de pincel, a modo de «pintar» la cápsula bajo viscoelástico, sin llenar la cámara anterior de colorante; hay que evitar el riesgo de paso a cavidad vítrea con el consiguiente empeoramiento del reflejo de fondo de ojo.
Procuro no presurizar en exceso la cámara anterior con viscoelástico, para evitar progresión de la desinserción.
La capsulorrexis es un reto en sí misma. Desde el principio se evidencia la dificultad, puesto que la inestabilidad del cristalino nos dificultará la punción de la cápsula, y habrá que evitar posteriormente tracciones sobre los márgenes del defecto zonular, ni traccio- nar de manera centrífuga al defecto. Dada esta complejidad creo que el femtosegundo puede aportar seguridad al procedimien- to, toda vez que la realización de la capsulotomía no perjudicaría la inestabilidad zonular. De cualquier modo, la desviación superior en este caso puede dificultar y mucho un tratamiento centrado.
Habiendo conseguido la capsulorrexis, usaría dispositivos de suspensión capsular enganchados al reborde capsular en la zona de la desinserción para fijar y centrar el saco capsular. Uso normalmente los clásicos retractores de iris, si bien algunos compañeros
prefieren los de MacKool, específicos para suspensión capsular, porque tiene unas ramas más largas que van hacia el ecuador de cristalino y estabilizan mejor el saco.
Hidrodisección sin deprimir el cristalino.
Para la facoaspiración establecería parámetros bajos, tipo slow motion, bajando botella, el flujo y el vacío.
Para estabilizar el saco a largo plazo tenemos varios tipos de dispositivos. En general, para desinsercio- nes amplias como la que nos ocupa, suelo preferir anillos de tensión capsular tipo Cionni 2L, si bien es discutible el momento de su implantación (antes o después de la facoaspiración). Me permito recomendar la lectura de un artículo publicado por el Dr. Byrd y colaboradores en el Journal Cataract Refractive Surgery de 2018 que reporta la experiencia tras un seguimiento de 10 años de cirugía de ectopia lentis con anillos de tensión capsular de fijación transescleral, con magníficos resultados visuales y de estabilidad del saco.
Por último, implantaría el LIO en saco capsular, con una consideración sobre el LIO: aunque cada vez se indican más lentes multifocales en cirugía pediátrica, creo que el riesgo de un descentramiento haría inclinarme por un lente monofocal, menos sen- sible a dichos cambios futuros, y evitando así complicaciones añadidas en este caso.
En cualquier caso, estamos ante una cirugía compleja, donde debemos estar preparados para complicaciones intraoperatorias.
Dr. Arturo Maldonado Bas:
Realizaría capsulorrexis anterior circular continua, fijaría el borde de la
rexis con ganchos de iris, una facoaspiración, anillo de tensión capsular y LIO de tres piezas en el bag suturado a hora 6.
En hora 6 antes de comenzar la cirugía, hay que realizar un pequeño flap escleral para enterrar la sutura de Prolene 10.0
Resolución de caso por Ángel Pineda
Debido a que la mejor agudeza visual de ambos ojos no mejora más de 20⁄100 y debido a la alta probabilidad de ocurrir una ambliopía severa y permanente en el paciente, decidí tomar la siguiente conducta quirúrgica, primero en el OI. Realicé una facoemulsificación del cristalino transparente con implante de un lente intraocu- lar (LIO) de tres piezas en el saco capsular, con fijación escleral de una háptica en el lugar de la debilidad zonular.
Debido a que la zonulopatía que existe en casos de subluxación del cristalino idiopática no es progresiva, a diferencia de una proporción nada despreciable de pacientes con síndrome de Marfan, es suficiente con fijar una sola háptica a esclera, con lo cual se consigue centrar en el área pupilar y estabilizar el complejo saco capsular-LIO (Figura 2). El Pentacam muestra un LIO centrado y sin inclinación, tres meses después de la cirugía (Figura 3). La refracción en OI, con tres meses posoperatorios, fue: Esf. -0.75 D Cil. -1.0 D x 110, mejorando la agudeza visual a 20⁄30.
Pasos de la Cirugía bajo anestesia general
- Realización de colgajo escleral de forma triangular de 50 % de profundidad, localizado del lado de la debilidad zonular.
- Realización de incisión corneal de 2.2 mm en córnea clara en hora 10 y paracentesis de 1.0 mm en hora 3. Colocación de viscoelástico dispersivo en cámara anterior.
- Introducción de una aguja calibre 23 debajo del colgajo escleral a 1.5 mm detrás del limbo, pasándolo debajo del iris y llegando al área pupilar.
- Introducción de la aguja recta con el Prolene 9-0 a través de la incisión corneal en cámara anterior y luego se introduce dentro de la aguja 23 previamente introducida en cámara anterior, de forma que sirve de guía para extraer la aguja y el Prolene a través del colgajo escleral.
- Realización de capsulorrexis en área central del cristalino, tratando de realizar la menor cantidad posible de tracción sobre el área de zonulopatía.
- Hidrodisección, facoemulsificación y aspiración de restos corticales.
- Introducción del LIO de tres piezas (AMO AR40) en el saco capsular, dejando el háptica distal fuera de la incisión corneal principal.
- Se anuda el extremo distal del Prolene 9-0 al tercio distal del háptica y se puede cauterizar la punta de la misma con un cauterio monopolar, para formar un pequeño bulbo que impida que se deslice y se suelte el Prolene 9-0 del háptica.
- Aspiración del viscoelástico y cierre del colgajo escleral, conjuntiva e incisión corneal principal con nailon 10-0.Se introduce el háptica ya anudada a cámara anterior y rotando el LIO, se coloca en el área de la zonulopatía donde va a ser fijado a esclera. Durante esta maniobra, la óptica del LIO puede salirse del saco capsular, lo cual se soluciona presionando suavemente el LIO hacia dentro del saco, reintroduciéndolo.
- Colocación del háptica anudada al Prolene 9-0 debajo del iris, se tracciona suavemente el Prolene 9-0 desde afuera, para centrar el complejo saco capsular-LIO en relación a la pupila. Se anuda el Prolene en el lecho del colgajo escleral, manteniendo la tracción del háptica para que quede centrado el LIO

