Casos complicados de cirugía refractiva
Coordinadora:
Dra. Ángela María Gutiérrez – Colombia
Ponentes:
Dr. José Miguel Varas Torres – Ecuador Dr. Fernando Polit – Ecuador
Dr. Emilio Méndez – Colombia
En esta sesión de ALACCSA-R deseamos presentar unos casos complicados de cirugía refractiva o “el peor” caso de cirugía refractiva. Se trata de cirujanos con mucha experiencia que describen complicaciones que sucedieron en años recientes y que probablemente son muy infrecuentes y otras obedecen a la aplicación de nuevas tecnologías. A través de la descripción y demostración mediante fotos y videos, los presentadores invitados responderán a las preguntas que nos hacemos siempre que hay una complicación:
1Descripción de la complicación y ¿qué nos hace pensar que ha sido “uno de los peores casos” o uno de los más “complicados” de cirugía refractiva?
2¿Cómo se diagnosticó y qué manejo se le dio a la complicación?
3¿Cómo prevenir esta complicación? ¿Dejó algún aprendizaje?
Mi peor caso de cirugía refractiva. Haze post TransPRK
Autor: Dr. José Miguel Varas Torres
Se describe un paciente operado de TransPRK y Mitomicina C, utilizando esta última sustancia para evitar la cicatrización anómala. Monocularmente, se presenta un haze tardío que a pesar de los tratamientos adicionales, persiste durante el seguimiento. El caso está ilustrado con los estudios pre y posoperatorios.
Mi peor caso de cirugía refractiva de la córnea en la era del láser de femtosegundo
Autor: Dr. Fernando Polit H.
Se presenta un caso con una miopía bilateral en el que se planeó un procedimiento FLEx para su corrección. En el segundo ojo, se lleva a cabo una fotodisrupción irregular central y una pérdida de succión. Como consecuencia, se suspende el procedimiento. En esta presentación, se comenta cómo se corrige el defecto refractivo con una técnica sencilla alterna. Se acompaña de fotos y video.
Mi peor caso de cirugía refractiva: Macroestrías
Autor: Dr. Emilio Méndez A.
Se describe un caso de un paciente operado de LASIK con “macroestrías” en el disco corneal en el posoperatorio. Se hace un resumen del hallazgo y luego un análisis del tema. También se anexa el video que muestra cómo se solucionó la complicación.
Presentación de los ponentes Caso 1.
MI PEOR CASO DE CIRUGÍA REFRACTIVA
Dr. José Miguel Varas Torres
Contar las malas experiencias en nuestra práctica médica o quirúrgica nunca es algo agradable de presentar. Así como nuestro ego se enriquece narrando los éxitos que coleccionamos en nuestro ejercicio profesional, los fracasos y las complicaciones nos deprimen. La careta de optimismo que generalmente mostramos a nuestros pacientes cuando los intentos de mejorar una dolencia acaban en el fracaso, nos deprime. Paradójicamente lo sentimos aún más cuando el paciente se resigna en vez de increpar nuestro desatino.
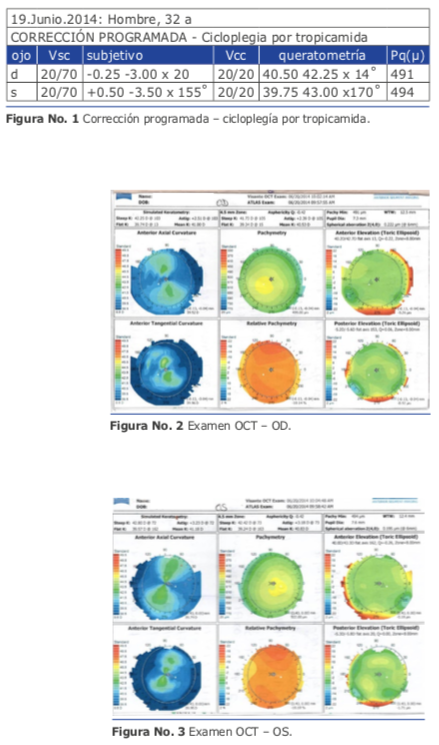 Mi peor caso de cirugía refractiva lo padecí con un hombre de 32 años que en el año 2014 me consultó para la corrección de un astigmatismo miópico elevado que habitualmente debe corregirse con Femto Láser y zona óptica grande, pero en este caso, presentaba córneas de menos de 500 micras. Usé el Excimer AMARIS 750 de Schwind. Tenía buena experiencia con la técnica de TransPRK con Mitomicina C y en las ventajas de la nueva tecnología de “smart pulse”. Realicé una ablación corneal de ambos ojos siguiendo los pasos habituales que dictaba mi experiencia:
Mi peor caso de cirugía refractiva lo padecí con un hombre de 32 años que en el año 2014 me consultó para la corrección de un astigmatismo miópico elevado que habitualmente debe corregirse con Femto Láser y zona óptica grande, pero en este caso, presentaba córneas de menos de 500 micras. Usé el Excimer AMARIS 750 de Schwind. Tenía buena experiencia con la técnica de TransPRK con Mitomicina C y en las ventajas de la nueva tecnología de “smart pulse”. Realicé una ablación corneal de ambos ojos siguiendo los pasos habituales que dictaba mi experiencia:
Ablación de epitelio y estroma en un solo paso, asumiendo un epitelio de 55 μ en el centro de la córnea, Mitomicina C al 0.02 % por 15 segundos, lavado y colocación de lentes de contacto terapéuticospor3días. Larefracción inicial, topografías preoperatorias y el protocolo de ablación se muestra en las figuras 1,2,3 y 4.Al cabo de dos semanas, el resultado fue espectacular, documentado en su refracción y topografía (Ver figuras 5, 6 y 7).
El paciente regresó al cabo de 1 año, con un haze leve que no presentaba en su posoperatorio próximo (de los 15 días). Se indicó medicación con Pred
nisolona en gotas al 1% por un mes en ambos ojos, que fue bien tolerado, sin hipertensión ocular. El haze desa- pareció en el ojo derecho, pero no ce- dió en el ojo izquierdo y el astigmatis- mo siguió aumentando en ambos ojos. (Ver figura. 8)
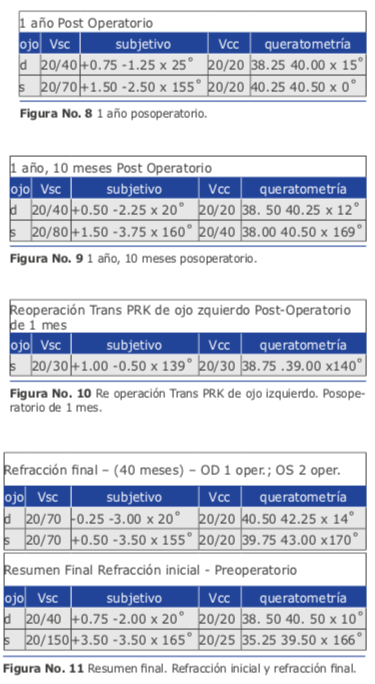
Al cabo de 2 años de la operación, ha- biendo comprobado la estabilidad de la refracción, resolví repetir la operación de transPRK en el ojo izquierdo (Ver fi- gura 9). Con esta segunda operación aspiraba a eliminar el haze remanente y lograr una rectificación de su defecto astigmático. Cumplí el mismo protocolo que en su primera intervención.
 El resultado al cabo de 1 mes fue muy bueno (Ver figura 10). La visión sin corrección mejoró 4 líneas (de 20/80 a 20/30). Pero lamentablemente el efecto logrado se perdió totalmen- te en 3 meses.
El resultado al cabo de 1 mes fue muy bueno (Ver figura 10). La visión sin corrección mejoró 4 líneas (de 20/80 a 20/30). Pero lamentablemente el efecto logrado se perdió totalmen- te en 3 meses.
El último control del paciente fue en julio de 2018, pocos meses antes de que contáramos con un OCT de polo ante- rior que permitiera estudiar el espesor del epitelio corneal.
Una síntesis de su evolución se muestra en las Figuras 11.
EPICRISIS
La regresión de los procedimientos refractivos con ablación de la córnea usando excimer láser son poco frecuen- tes en correcciones de miopía simple o miopía con astigmatismos menores de 3 dioptrías.
No sucede lo mismo en las hipermetro- pías o en astigmatismos hipermetró- picos, donde las regresiones son más frecuentes.
Los nuevos instrumentos de OCT permiten analizar no solo la topografía corneal anterior y posterior sino además estudiar el comportamiento compensatorio del epitelio corneal que se hipertrofia en las zonas de ablación subyacentes del parénquima corneal. En el caso de ablaciones por PRK, la hipertrofia del epitelio podría ser aún mayor que en LASIK o intra-corneales con láser de femtosegundo (SMILE).
Además del efecto de hipertrofia epitelial que trabaja siempre en contra del efecto de ablación que queremos lograr en forma estable, las ablaciones superficiales en algunas personas producen reacciones de fibrosis, que se manifiestan con haze y su presentación no siempre se controla con el uso de la mitomicina aplicada sobre el área cruenta al final de la operación.
En el caso que se presenta, el espesor corneal nos limitaba la capacidad de practicar LASIK sin llegar a un debilitamiento estructural de la córnea. Pero lo más frustrante del caso presentado es la regresión acelerada del buen efecto correctivo logrado al cabo del primer mes.
Caso 2.
Mi peor caso de cirugía refractiva de la córnea, en la era femtosegundos.
Dr. Fernando Polit
Se presenta el caso de una paciente de 34 años, con historia de miopía e intolerancia al uso de lentes de contacto. Su refracción registraba 3.25 D de miopía, tenía un cilindro corneal de 1D, con la regla, que era compensado con un astigmatismo lenticular (Ver figura 1). Su agudeza visual corregida lograba 20/20. Lo más relevante de su examen con el biomicroscopio era El estudio topométrico con el Pentacam mostró una queratometría promedio de 46.83 D, con un astigmastismo corneal posterior de 0.3 D. Su espesor central más delgado marcó 497 micras (Ver figura 2).
Según el análisis realizado con el Tensile Strength Pocket Calculator, vemos que el espesor residual quedaría aproximadamente en 339 micras, por lo que se decidió programarla para un FLEx (Femtosecond Lenticule Extraction). Los parámetros del tratamiento para el colgajo fueron: diámetro 7.50 mm, profundidad 115 micras, ángulo de la incisión a 90 grados, posición de la bisagra a 90 grados, ancho de la bisagra 3.27 mm; para el lentículo, zona óptica de 6.0 mm, espesor mínimo 15 micras, espesor máximo 59 micras (Ver figuras 3,4,5 y 6).
 Durante la cirugía la paciente resultó muy aprensiva. El ojo derecho logró operarse sin inconvenientes, pero en la cirugía del ojo izquier do colapsó emocionalmente (Ver vídeo).
Durante la cirugía la paciente resultó muy aprensiva. El ojo derecho logró operarse sin inconvenientes, pero en la cirugía del ojo izquier do colapsó emocionalmente (Ver vídeo).
Durante la talla del lentículo, había ya movido y provocado una irregularidad central. Luego, termino de tallar el colgajo (Ver figuras 7 y 8).
Pero mientras realizaba el corte periférico del colgajo, movió el ojo hacia atrás, se soltó la interfaz, resultando en un corte periférico excéntrico. Causó preocupación ver que el borde de la incisión comprometiera el área visual (Ver figuras 9 y 10). El procedimiento fue abortado y se decidió esperar un tiempo prudencial para reintentar corregir su miopía. El perfil psicológico de la paciente no le permitió tolerar su diferencia refractiva entre ambos ojos y apuró la reintervención.
Al mes, en el examen topométrico no se hallaron alteraciones ni diferencias con el preoperatorio. Y bajo la lámpara de hendidura no se observaron huellas de ninguna acción quirúrgica. La densitometría corneal no mostraba ninguna cicatriz en su superficie, a diferencia del ojo derecho que recibió el FLEx y sí mostraba la cicatriz correspondiente al borde del colgajo (Ver figura 11).
Si se hubiera tratado de una paciente emocionalmente estable, se habría intentado una nueva cirugía femtolamelar. nica más amigable y procedimos con una QFR (Queratectomía Fotorrefractiva). 55 u del epitelio, más 36 u de la ablación, quedaba un espacio de 24 u antes de alcanzar el plano de la entrecara del colgajo previo (Ver figura 12).
Cinco semanas luego de la QFR se apreciaba turbidez subepitelial. A 112 micras de espesor la densitometría no mostraba índices elevados. Aunque el resultado refractivo fue favorable, al analizar la calidad óptica, la proporción de Strehl y la MTF se mostraron bajas en las mejores condiciones refractivas: 0.182 y 56.5% respectivamente.
(Ver figuras 13 y 14)
En comparación con el ojo contralateral que recibió el FLEx, en el que vemos una proporción de Strehl de 0.603 y una MTF de 95.1% (Ver figura 15).
A las nueve semanas pos QFR, la córnea central presentaba turbidez leve, y su agudeza visual alcanzó 20/20sin corrección (Ver Figura 16).
Discusión
En la técnica FLEx, el láser de Femtosegundos crea un lentículo intraestromal de 6.0 mm de diámetro, seguido de un colgajo de 7.5 mm con su respectivo corte periférico. Se extrae el lentículo, a cielo abierto, y se repone el colgajo.1-2 Los lentículos son regulares; la recuperación clínica, precoz. FLEx, si bien se basa en la ley de espesores,3 representa una versión lasérica de la queratomileusis in situ, de Barraquer y Ruiz. 4-5
En este caso, si la interfaz no se hubiera soltado, se habría podido realizar el corte del colgajo corneal. No obstante, al retirar el lentículo se habría encontrado una superficie irregular en la zona óptica, consecuencia del movimiento del ojo durante la talla refractiva, que podría haber resultado en una mala agudeza visual. Tal vez, esto habría sido un motivo suficiente para decidir abortar la cirugía.
En otros procedimientos de cirugía refractiva lamelar, al realizar la densitometría corneal se observa con mucha preci-sión el borde del colgajo. En este caso abortado, luego de un mes de la cirugía, no se notaba ninguna cicatriz. Es probable que la marca del borde del colgajo corneal, que resultó excéntrica y que parecía comprometer la zona óptica, en realidad no haya alcanzado la profundidad programada, esto es que penetró únicamente el epitelio corneal. La decisión de realizar una ablación de superficie fue acertada y el posoperatorio cursó sin inconvenientes, logrando restaurar su agudeza visual sin corrección óptica. Este caso nos recuerda que la tecnología de láser de femtosegundos no está exenta de complicaciones.6 No obstante, ante un corte fallido del colgajo por pérdida de la succión las posibilidades de causar secue
las visuales definitivas son escasas, historia que no podríamos contar del microquerátomo.
Caso 3.
Caso clínico macroestrías
Dr. Emilio Méndez
Paciente de 28 años de edad.
Antecedentes médicos negativos. Hobby: levantamiento de pesas.
Error refractivo OD _250-100 x 10 OI -250 -075 x 170
Se realiza LASIK AO.
Primer control posoperatorio anota per- dida severa de visión por AO.
AV SC cuenta dedos AO.
BIO ODI pliegues marcados de ambos “flaps” como “papel arrugado”.
Se lleva a cirugía, se coloca sutura de nylon a la mitad de espesor, una en cada cuadrante de la córnea y se retiran al quinto día.
Al día siguiente de la sutura ya se ob- serva desaparición completa de los pliegues y recuperación de la AV SC OD 20/20 OI 20/20. (Ver video caso clínico macroestrías https://youtu. be/Wc1HXYh6C7Q)
Referencias Caso Dr. Fernando Polit.
- Sekundo W, Kunert K, Russmann C, Gille A, Bissmann W, Stobrawa G, Sticker M, Bischoff M, Blum M: First efficacy and safety study of femtose- cond lenticule extraction for the correction of myopia – Six-month results. J Cataract Refract Surg 2008, 34:1513–1520.
- Blum M, Flach A, Kunert, K, Sekundo W. Five-year results of refractive lenticule extraction. J Cataract Refract Surg. 2014 Sep;40(9):1425-9.
- Barraquer JI. Conducta de la córnea frente a los cambios de espesor. Arch Soc Am Oftal Optom 1964;5:81
- Barraquer JI (1996) The history and evolution of keratomileusis. Int Oph- thalmol Clin 36:1–7
- Arenas E, Sanchez JC, Naranjo JP, Hernandez A. Myopic keratomileusis in situ: A preliminary report. J Cataract Refract Surg-Vol 17, July 1991
- Ramirez A, Ramirez T, Navas A, Graue E. Refractive Lenticule Extraction Complications. Cornea 2015;34(Suppl):S65–S67

