Coordinadora
Dra. Ximena Núñez – Colombia
Panelistas
Dr. Lyle Newball – Colombia
Dr. Oscar Guerrero Berger – México
Paciente de 72 años operada de FACO más LIO en ojo derecho.
En la primera cirugía hay ruptura cap- sular y colocan lente multifocal de 3 piezas en sulcus.
Al día siguiente encuentran el lente descendido y deciden amarrar el hápti- ca superior.
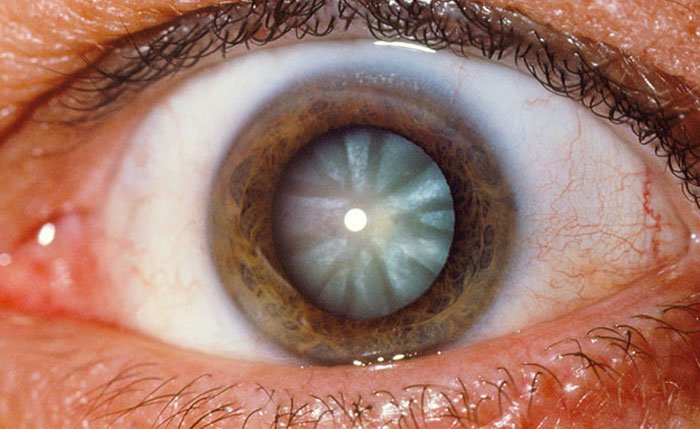
Consulta 6 meses después porque no ve bien de lejos ni de cerca, su agudeza visual sin corrección de lejos es 20/60 y de cerca es 20/200. Se encuentra en lámpara de hendidura el lente con la zona central por fuera del eje visual y pigmento en su superficie. (Ver Fotografía).
La refracción es de +1.25 y la visión mejor corregida de lejos es 20/30 y de cerca 20/30.
1.¿Cómo hubiera manejado el caso durante la cirugía inicial?
Dr. Lyle Newball: Una vez se presen- ta la complicación debemos evaluar los restos capsulares y el soporte restante, para de esta manera posicionar el lente intraocular de acuerdo al área de diálisis o de la ruptura. Es claro que los lentes de una pieza no están hechos para ser ubi- cados en el sulcus, ya que pueden quedar en contacto con el iris y producir compli- caciones como dispersión de pigmento, uveítis crónica y glaucoma secundario.
Es importante saber en qué momento de la cirugía se presenta la complica- ción ¿presentó salida de vítreo, fue ne- cesario hacer Vitrectomía, fue una diáli- sis o una ruptura de la cápsula posterior o un desgarro de la rexis anterior?
El recuento endotelial muestra disminución del conteo celular para la edad y macrocélulas (ver Recuento) y el ubm (ver Ubm) muestra que el lente además de descendido está inclinado con un apoyo con roce permanente del iris y cierre del ángulo por presión.
Si la capsulorrexis anterior es continua y su tamaño es menor que el de la óp- tica, se podría pensar en hacer un abo- tonamiento de la óptica a la capsulo- rrexis anterior con un lente de 3 piezas multifocal, siempre teniendo en cuenta el resultado mió- pico que tiene el ubicar la óptica del lente más ante- rior. En el caso de una rup- tura no muy grande de la capsula posterior, evaluar la posibilidad de convertirla en una capsulorrexis posterior y de esta manera poder ubi- car un lente de una pieza en el saco capsular.
La decisión de ubicar un len- te de 3 piezas en el sulcus fue adecuada, pero al tomar la decisión de poner un lente multifocal debemos tener su- ficiente soporte que garanti- ce la estabilidad del mismo, ya que este tipo de lente es exigente y cualquier descen- tramiento o inclinación pue- de ser muy sintomático para el paciente. En el caso de no estar seguro es mejor implan- tar un lente monofocal o en su defecto programar al paciente para un implante secundario de lente multifocal de 3 pie- zas fijado a esclera por túnel escleral sin suturas, en donde precisamente una de las ven- tajas es el centraje y la esta- bilidad del lente.
Dr. Oscar Guerrero Berger: La prioridad en ca- sos de ruptura capsular pos- terior, con o sin lente multifo- cal programado, será siempre resolver la potencial pérdi- da vítrea, evitar tracciones vi- treoretinianas, limpieza com- pleta de restos de cristalino y la mayor preservación posible del saco capsular.
Resuelto lo anterior, se debe valorar el estado de la capsulorrexis anterior, con el fin de un implante de LIO multifocal de 3 piezas en sulcus con abotonamien- to posterior de la óptica. Esto será po- sible siempre y cuando ésta haya sido ejecutada de forma correcta, centrada y de menos de 6 mm de diámetro. De ser posible, se deberá hacer el reajuste de la potencia de la lente en vista de que la PEL sufrirá un discreto cambio.
En caso de que los restos capsulares no sean suficientes para la maniobra, pro- cedería a una fijación transescleral de LIO esférico de tres piezas monofocal. Por su diseño, la tolerancia al descen- trado e inclinación de una LIO multifo- cal ásferica es escasa.
2.Actualmente ¿cómo maneja este caso?
Dr. Lyle Newball: Primero que todo tener en cuenta que no es un endotelio sano por lo tanto hay que tratar de ma- nipular lo menos posible este ojo ya que existe el riesgo de descompensación corneal con el procedimiento quirúrgico. En ese orden de ideas en el momento de operar uso viscoelástico dispersivo para protección endotelial y paráme- tros bajos de fluídica para generar la menor turbulencia posible en la cáma- ra anterior.
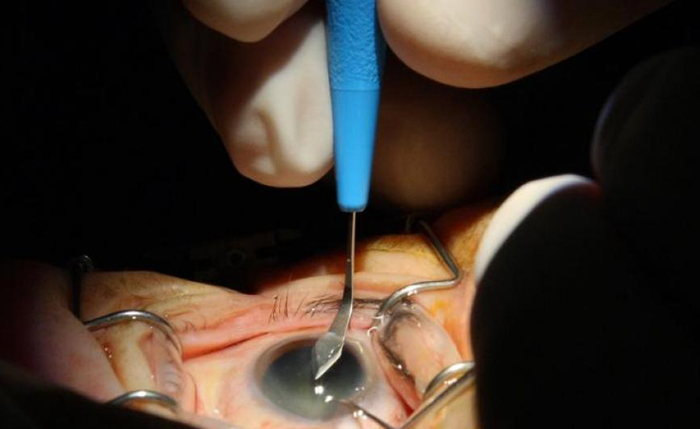
Mi técnica quirúrgica sería fijar este mismo lente de 3 piezas a esclera con la técnica descrita por el Dr. Gabor Scharioth (J Cataract Refractive Surg 2007;33:1852-1855). Fijación escleral por túnel escleral sin suturas. Esta téc- nica genera buena estabilidad y centra- je a largo plazo y la posibilidad de in- clinación (tilt) es mínima siempre y cuando hagamos nuestras escleroto- mías simétricas.
A continuación descri- bo la técnica quirúrgica que realizaría:
Peritomía nasal y temporal, tú- nel de 1.5-2.0 mm parale- los al limbo, a una profundidad del 50% de espesor de la escle- ra. Marcación del sitio de las es- clerotomías que deben ser si- métricas a 180 grados una de la otra. Paracentesis para manipula- ción del lente intraocular y luxa- ción del mismo a cámara anterior y mantenedor de cámara ante- rior. Vitrectomía anterior y capsu- lectomía con pieza de vitreófago. Esclerotomías. Recuperación de hápticas a través de las esclero- tomías. Introducción de hápticas por túnel escleral y centraje del lente. Cierre de conjuntiva.
Es importante confirmar que las esclerotomías queden selladas, ya que la hipotonía puede ser causa de luxación del lente.
Esta es una técnica quirúrgica que está in- dicada para manejo de afaquia, lentes de 3 piezas subluxados y en casos de cirugía de catarata complicada en donde hay pobre so- porte capsular. Tiene las ventajas de traba- jar por una incisión mas pequeña, no uso de suturas, no creación de un flap escleral, mí- nimo riesgo de tilt y muy buen centraje por lo cual se pueden utilizar lentes premium.
Dr. Oscar Guerrero Berger: Este pa- ciente tiene un conjunto de complicaciones que hay que atender con la misma priori- dad. 1) El impacto negativo endotelial, pro- bablemente secundario a los eventos qui- rúrgicos previos, 2) la inclinación de LIO con roce y dispersión de pigmento iridiano y el riesgo de un potencial glaucoma futuro,3)la alteración de la refracción y aberracio- nes ópticas generadas por el desplazamien- to de la óptica multifocal, y 4) el riesgo de una tracción vitreoretiniana no resuelta ge- nerada durante el evento quirúrgico.
Si resulta evidente que la corrección de este caso tiene que ser estrictamente qui- rúrgica, se debe informar al paciente sobre todos los posibles riesgos que dicho proce- dimiento podría tener, indistintamente la técnica quirúrgica a elegir.
Mi abordaje quirúrgico en este caso se- ría vía pars plana, con valoración exhaus- tiva de la base del vítreo, vitrectomía pos- terior y subsecuente aplicación de Perfluoro Octano, con el fin de liberar/evitar traccio- nes vítreas indeseadas y controlar las con- diciones fluidicas de presión en cámara posterior. Esta condición permite realizar maniobras en el LIO en planos más ante- riores, y al mismo tiempo reduciendo ries- gos de hipotensión. Mi decisión quirúrgica sería retirar el LIO multifocal vía anterior, e implantaría LIO monofocal esférico 3 piezas con fijación transescleral controlada.