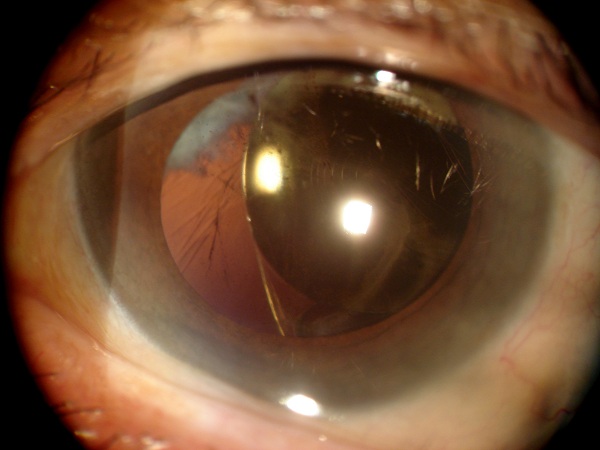
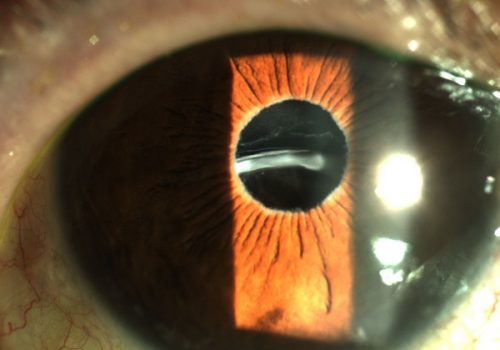
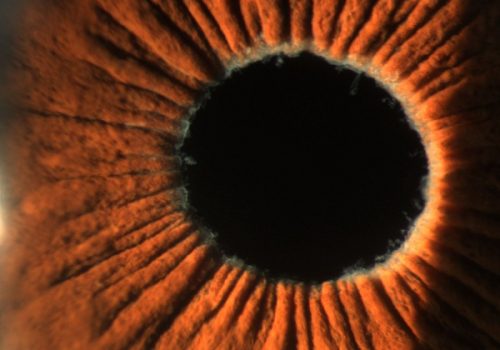
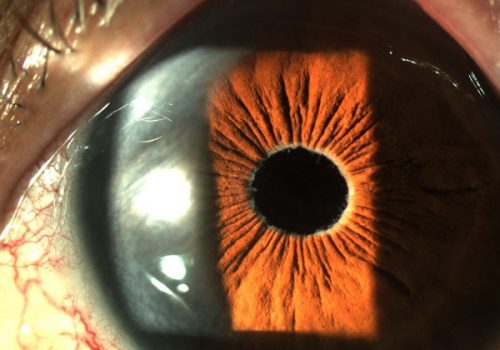
1.- ¿Qué criterios, límites y consideraciones maneja para la toma de decisiones Pre quirúrgicas?
Dr. Juan Pablo Garcés
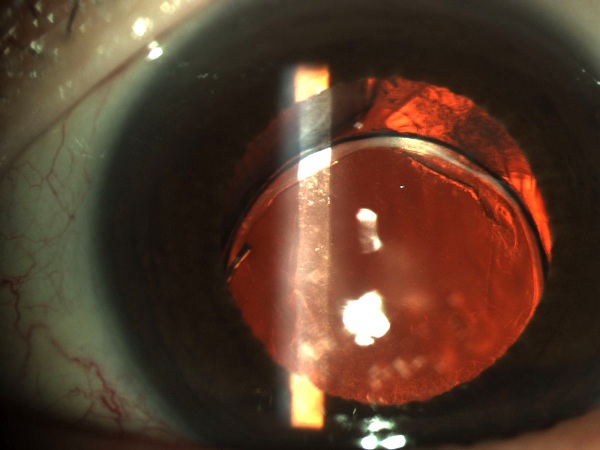
La principal consideración es la clínica: si el paciente ya presenta edema corneal (como en este caso que presenta visión turbia en las mañanas), procedo con triple procedimiento: Faco + LIO + DSAEK. Si no hay edema clínico me guío por los parámetros del Dr. Walter J. Stark (*), en los que cuando las paquimetrías son < a 640 mm preoperatorias tienen 10% de chance de necesitar una queratoplastia en los primeros 1 a 2 años. La microscopía especular es una ayuda, pero no es el parámetro para definir la necesidad del procedimiento combinado.
Dr. Luis Escaf
Este caso es relativamente frecuente y el cual abordamos conversando con el paciente y explicándole lo importante que es el endotelio normal para que la córnea sea transparente, en este caso es una paciente odontóloga y entiende mejor la situación del estado de su endotelio y las consecuencias de someterse a una cirugía de catarata.
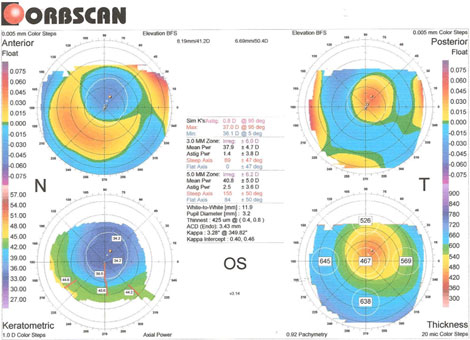
Me gusta observar el estado del endotelio en la periferia ya que usualmente el recuento muestra solo el centro o unos pocos milímetros paracentrales y esto distorsiona el estado real de la capacidad global del endotelio de funcionar como bomba de achique, una muestra indirecta es la paquimetría que está un poco aumentada pero debajo de 600 u. Sería bueno tener un mapa paquimétrico de la periferia.
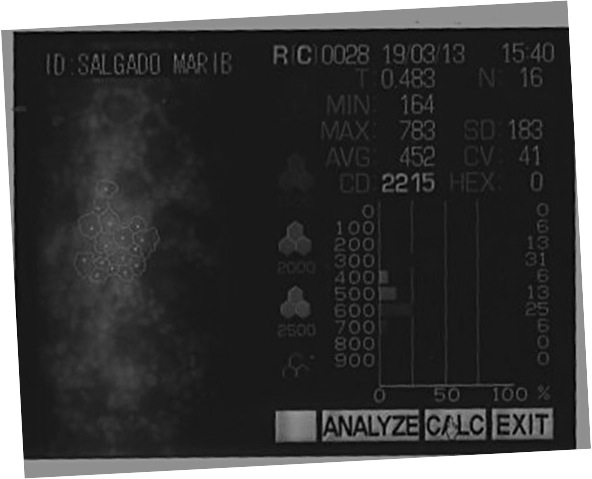
El recuento endotelial si lo miramos fríamente como un dato aislado es normal en número, pero la hexagonalidad (debe ser mayor de 50) y el tamaño de las células está comprometida en OI (normal menor de 30) . No me queda claro cuántas células tomaron en cuenta para hacer el análisis ya que entre más alto el número los resultados son diferentes (20,30, 50, 60). Considero que en éste caso el estudio del endotelio no es muy congruente.
Dra. Yan Chen
AVSC y AV mejor corregida, refracción, dureza del cristalino, edad del paciente más de 50a, personalidad y demanda visual.
Microscópica especular, paquimetria y OCT de cornea, parámetro para faco densidad celular mayor de 1.500/mm2, CV menor a 33%, paquimetría hasta 600 micras
Hay que considerar lo que el paciente manifiesta en cuanto a que su AV empeora por la mañana, esto podría ser un síntoma de edema corneal subclínico aunque su paquimetría sea menor de 650micras, por lo tanto hay que verificar la microscópica especular que el valor reportado, sea confiable, que el número de células contadas sea de 30 o más.
Dr. Miguel Angel Lopez
En todo caso que decidamos realizar cirugía de Catarata, en pacientes con Distrofia de Fuchs nuestro interés debe estar enfocado en la educación al paciente, es importante que el paciente entienda que el procedimiento de catarata no significa que en un futuro la córnea se puede afectar. Debemos explicarle al paciente que el deterioro de sus células es progresivo por su condición de padecer esta patología corneal. Mis criterios y límites para decidir cirugía de catarata depende del grosor corneal central < de 620 micras, además de la microscopia especular > 1,000 mm2, a pesar que hemos realizado cirugías de Facoemulsificación manual con números por debajo de estas cifras, los resultados post-operatorio presentan buena transparencia corneal.
Luego de discutir los pro y contras con el paciente, decido cirugía combinada en pacientes con Distrofia de Fuchs, si la paquimetria es > a 640 micras y tiene cambios importantes en la visión matinal, programamos el paciente para Queratoplastia Endotelial y facoemulsificación. Es bueno señalar que la decisión final de la Queratoplastia Endotelial con Facoemulsificación, no solo depende del número que tenga la paquimetría o microscopía, sino también de las expectativas del paciente.
Dr. Luis Izquierdo
Al parecer estamos en un caso de un paciente con Distrofia de Fuchs versus Distrofia Polimorfa posterior (por el informe de la biomicroscopia), pero con un buen contaje endotelial, un espesor corneal mayor de lo normal sin ser patológico (Patológico usualmente mayor de 620 micras)
2.- ¿Realizaría solo Faco o pensaría en un procedimiento combinado?
Dr. Juan Pablo Garcés
En este caso particular haría el procedimiento combinado, ya que presenta un endotelio funcionalmente agotado, a pesar de que las cifras del recuento endotelial no son tan extremas, pero las imágenes del endotelio sí muestra abundantes excrecencias endoteliales.
Dr. Luis Escaf
En estos casos donde la catarata no es dura :
- OD : NO3NC2 con opacidades corticales anteriores y posteriores de 2 (LOCSIII).
- OI: Catarata NO2NC2 con opacidades corticales anteriores y posteriores de 2 (LOCSIII).)
Aconsejaría operar precozmente y así utilizar menos ultrasonido al momento de emulsificar.
Pienso que inicialmente le practicaría solo la faco y no agregaría mas morbilidad a la cirugía, poniéndole de presente la posibilidad de un trasplante endotelial si hay una descompensación precoz o tardía.
Le implantaría una lente monofocal de una pieza, hidrofobica sin filtro, pudiendo ser monovisión.
Dra. Yan Chen
Realizaría sólo faco con LIO monofocal, y le explico a la paciente que podría requerir de un transplante endotelial en un 2do tiempo, sobre todo en el ojo derecho que tiene CV de 40, córnea gutata.
Dr. Miguel Angel Lopez
En este caso en particular prefiero realizar facoemulsificación con el Femtosegundo, a pesar de presentar pleomorfismo y polimegatismo tiene un buen conteo endotelial y paquimetría por debajo de 600 micras, haciendo referencia siempre al seguimiento post-operatorio con Gotas de Cloruro de Sodio y Glicerina. La educación al paciente en su visita a la consulta al 1er día, 1 semana, 2 semanas, 1 mes, a los dos 2 meses realizamos paquimetría y microscopia especular. Siempre utilizo gotas de cloruro de sodio 3 veces al día por tiempo prolongado, y seguimiento cada 4 meses. Recordemos que estos casos son bilaterales y requieren cirugía de catarata de su otro ojo inmediatamente observemos transparencia corneal del ojo operado.
Dr. Luis Izquierdo
Con estos datos yo consideraría realizar un procedimiento de faco solo, ya que la córnea se encuentra transparente.
3.- ¿Qué variaciones en su técnica quirúrgica y parámetros realizaría?
Dr. Juan Pablo Garcés
En los casos que hago solo la cirugía de catarata, utilizo un viscoelástico dispersivo, con abundante uso de este, y unas maniobras intraoculares muy gentiles, disminuyendo la energía ultrasónica. Trato de usar los recursos que nos ofrecen los equipos de última generación que nos permiten disminuir la energía ultrasónica, como el OZIL y el IP del Infinity.
Dr. Luis Escaf
Para realizar la capsulorexis (5.0mm) un viscoelastico cohesivo de alto peso molecular (healon plus o Discovisc).
Realizamos una buena hidrodiseccion con el fin de que la corteza este suelta al momento de aspirarla.
Para fracturar el nucleo un prechoper mecánico tipo Akahoshi o uno desarrollado por nosotros (escaf prechopper –Asico) que divide muy bien la catarata dejando libre los fragmentos.
Bajo **infusión continua de viscoelastico ** por el puerto de la paracentesis (cánula diseñada por nosotros –Asico-) y realizando la facoaspiración con muy poca energía torsional lineal ( 40 de poder torsional) con botella a 90 , vacío en 200, flujo 20.
Los restos corticales nos gusta la cánula de polímero de Alcon.
Implantamos el LIO **sin viscoelástico ** (irrigación continua por paracentesis) con el fin de disminiuir los líquidos al tener que aspirar el viscoleastico. Por esta razón realizamos una CCC de 5 mm , con el fin de que el LIO quede de una en el saco y no se salga al ser inyectado. Usamos el inyector motorizado de Alcon que nos permite un mejor control al inyectar el Lio.
Dra. Yan Chen
Generalmente hago stop and chop, divide y conquista. En este caso sí modificaría mi técnica para disminuir en lo posible el uso de ultrasonido. No opero si no tengo Viscoat, para la capsulorexis uso la misma técnica soft shell, pero para fracturar el núcleo le haría prefractura con Akahoshi, divido el núcleo en 4 cuadrantes, usando generosamente viscoelástico tipo Viscoat, varias veces en la facoemulsificación de los cuadrantes y verificando la presencia de viscoelástico en cámara anterior por las pequeñas burbujas que se forman adheridas en la cara endotelial de la cornea. Uso el Infiniti, U/S torsional lineal, debajo del plano de iris, para implantar el LIO lleno la bolsa capsular con viscoelástico de fácil aspiración y coloco un punto de seguridad al final para no hidratar la incisión principal.
Dr. Miguel Angel Lopez
Las variaciones en mi técnica quirúrgica están dirigidas a reducir los parámetros de la máquina de faco. Siempre realizo incisiones corneales es vía temporal, utilizo viscoelástico dispersivo en grandes cantidades, trato de utilizarlo cada 3 CDE, mi técnica es Phaco Chop, siempre con la punta hacia abajo, los parámetros de la máquina de faco son bajos, vacío de 250 mm Hg, aspiración 25 cc/min, si nuestro CDE es > de 8 y BSS por debajo de 100 ml, la pérdida de células endoteliales será menor, tendremos menos edema y la recuperación de la agudeza visual será más rápida.
Dr. Luis Izquierdo
Realizaría la cirugía, con especial cuidado en el uso de viscolasticos, especialmente dispersivos con una emulsificación un poco más posterior del nivel del iris y con el menor tiempo posible de irrigación en el ojo
4.- ¿Bajo qué esquema de tratamiento maneja inflamación, endotelitis postfaco, edema corneal?
Dr. Juan Pablo Garcés
Utilizo el antibiótico y el esteroide separados, porque en muchos de estos casos el uso del esteroide será más prolongado. Advierto al paciente que es probable que la recuperación visual no será inmediata. En algunos casos utilizo en el postoperatorio inicial la solución salina hipertónica al 5%.
Dr. Luis Escaf
Al finalizar la cirugia inyectamos 0.1 ml de Vigadeza intracameral y colocamos un lente de contacto (dejamos ojo sin vendaje) y damos hipotensores orales por uno o dos días, antibióticos y corticoides tópicos por 8 -10 dias. Igualmente le formulamos gotas de solución salina hipertónica 4 veces al día por 14 dias y después una a dos por varios meses.
Dra. Yan Chen
Le colocaría triamcinolona en cámara anterior 0,05-0,1 cc y la lavo con la misma solución de la irrigación para que los cristales de la triamcinolona se dispersen en la cámara anterior y se adhieran al iris y al endotelio. Luego le indicó antibiótico combinado que tenga dexamentasona cada 3 hora en el post operatorio inmediato.
Dr. Miguel Angel Lopez
En el post-operatorio además de las gotas de prednisolona y Moxifloxacina en gotas, utilizo Glicerina y Cloruro de Sodio en gotas. Si el edema es severo utilizamos cloruro de sodio en ungüento al acostarse y si observamos inflamación severa del endotelio, usamos esquema corto de esteroides sistémicos.
Dr. Izquierdo
En casos de edema corneal fuera de lo normal, utilizo corticoide tópico solo y admistrando en mayor número de veces diarias.
Así mismo, si hay presencia de inflamación adiciono el uso de corticoides orales (Prednisona 1 mg por cada kg de peso), y verificando la presión ocular.
5.- ¿Qué espera en el postoperatorio? Posibles escenarios Positivos y Negativos.
Dr. Juan Pablo Garcés
En el postoperatorio: si es FACO sola, puedo esperar edema corneal más prolongado y retardo en la recuperación de la visión. Si es procedimiento combinado (FACO + DSAEK), advierto al paciente que la recuperación de AV definitiva será de 3 a seis meses.
Dr. Luis Escaf
En el postoperatorio inmediato lo usual es encontrar un edema endotelial y estromal central ( se puede tomar una paquimetría), usualmente no lo hago para no retirar el LC. Podemos según el edema agregar corticoides sistémicos.
Revisar al paciente cada semana hasta que se estabilice o definitivamente se descompense. Pero mínimo unos 2 mes para definir esto último.
Si no hay edema importante, procedemos operar el otro ojo con los mismos parámetros y técnica que el anterior ojo.
Vigilar cada 6 meses con toma de AV, paquimetría y recuento endotelial (procurando que sea en el mismo sitio de la córnea)
Dra. Yan Chen
Escenario positivo, que el edema sea moderado, y que mejora a la semana o 2 semanas sin necesidad de una 2da cirugía, escenario negativo, que el edema persista y requiera que le haga un transplante endotelial esperaría unas 4 semana después de la cirugía. Ya la paciente había sido advertida de este escenario desde su abordaje al inicio. El escenario positivo es muy probable para el ojo izquierdo, no así el OD.
Dr. Miguel Angel Lopez
Espero al principio tener edema post-quirúrgico, la recuperación de la visión y transparencia corneal es más lenta que un caso sin patología de la córnea. En el aspecto negativo si la córnea se descompensa, luego de 3 a 6 meses de manejo con medicamentos y calor peri-ocular, decidimos realizar la Queratoplastia Endotelial.
En general el éxito quirúrgico de los pacientes con catarata y Distrofia de fuchs depende de varios factores, pero si podemos utilizar la tecnología del Femtosegundo, el uso de bastante viscoelástico dispersivos, reducción del CDE y BSS con un buen control de la inflamación, un seguimiento oportuno, y operamos estos pacientes con cataratas en etapa temprana las pérdidas de células endoteliales serán menores y nuestros resultados visuales serán mucho mejor.
Dr. Luis Izquierdo
En el postoperatorio temprano, si se ha realizado una cirugía cuidadosa, no espero diferencias con otro tipo de pacientes.
Si he tenido alguna manipulación mayor, procedería con la terapia mencionada anteriormente (corticoide tópico).