Artículo Editorial: Corrección del astigmatismo en catarata con lentes tóricos, ¿Qué hay? ¿Qué no hago?
 Dr. Fernando Mayorga
Dr. Fernando Mayorga
Dra. Rodriguez Martini Valentina
Dra. Alvarez Juli
La cirugía de cataratas dejó hace tiempo de ser un procedimiento rehabilitador para convertirse en una intervención refractiva de alta precisión. Sin embargo, a pesar de contar con biometrías sofisticadas, topógrafos de elevación y lentes intraoculares con ingeniería óptica avanzada, todavía persiste una paradoja: se implantan lentes premium y se tolera astigmatismo residual como si fuera una variable secundaria, y no lo es.
La primera verdad incómoda es simple: si no se coloca una lente tórica en un paciente con astigmatismo corneal, la tecnología del lente intraocular no podrá desplegar su potencial óptico. Podemos implantar el EDOF más moderno o la multifocal con mejor tecnología, pero si dejamos cilindro sin corregir, el sistema óptico completo queda comprometido. No es que la lente no funcione; es que la obligamos a trabajar en un entorno ópticamente imperfecto.
Además, las lentes premium no toleran más de 0,50 dioptrías de astigmatismo residual sin afectar la calidad visual. Superar ese umbral implica pérdida de contraste, disminución de agudeza visual sin corrección y pacientes insatisfechos que sienten que “no ven como esperaban”. En cirugía facorrefractiva, aceptar más de medio cilindro en una lente premium no es opcional.
El estudio preoperatorio debe ser exhaustivo. La queratometría aislada pertenece a otra época. La evaluación del astigmatismo exige topografía corneal y, preferentemente, tomografía de elevación. Los topógrafos de elevación permiten analizar no solo la curvatura anterior, sino también la cara posterior y los mapas de elevación, ofreciendo una visión tridimensional indispensable cuando el objetivo es precisión refractiva.(Imagen 1) Analizar solo la superficie anterior es mirar la mitad del problema y esperar exactitud.

Imagen 1. Evaluación preoperatoria mediante topografía corneal de elevación (Pentacam), fundamental para la planificación del astigmatismo en la cirugía de cataratas.
La cara posterior modifica el vector final del astigmatismo, desestimarla conduce a sobrecorrecciones o subcorrecciones, especialmente en astigmatismos contra la regla. Integrar topografía, tomografía y biometría óptica de alta precisión es el estándar mínimo cuando se busca un resultado predecible y reproducible (Imagen 2).

Imagen 2. Biometría óptica con Argos para el cálculo de lente intraocular tórica y planificación del astigmatismo en cirugia de cataratas.
A esto se suma un factor que suele subestimarse: el astigmatismo inducido por el cirujano (SIA). Cada incisión genera un vector propio, dependiente del tamaño, la arquitectura y la localización. Utilizar valores promedio sin calcular el SIA personal introduce un error sistemático en cada planificación. El SIA no es “aproximadamente 0.50”, la cirugía refractiva exige asumir que es un dato personal, medible y corregible en el cálculo.
En el quirófano, el eje no se improvisa. El meridiano más curvo no se estima a simple vista ni se recuerda mentalmente; se marca (Imagen 3). La ciclotorsión entre la posición sentada y el decúbito puede modificar varios grados el eje real, y en lentes tóricas los grados importan. Una rotación de 10° reduce aproximadamente un 33% del efecto del cilindro; a 30°, la corrección prácticamente desaparece. Implantar una lente correctamente calculada y alinearla de forma imprecisa es una manera elegante de comprometer el resultado.
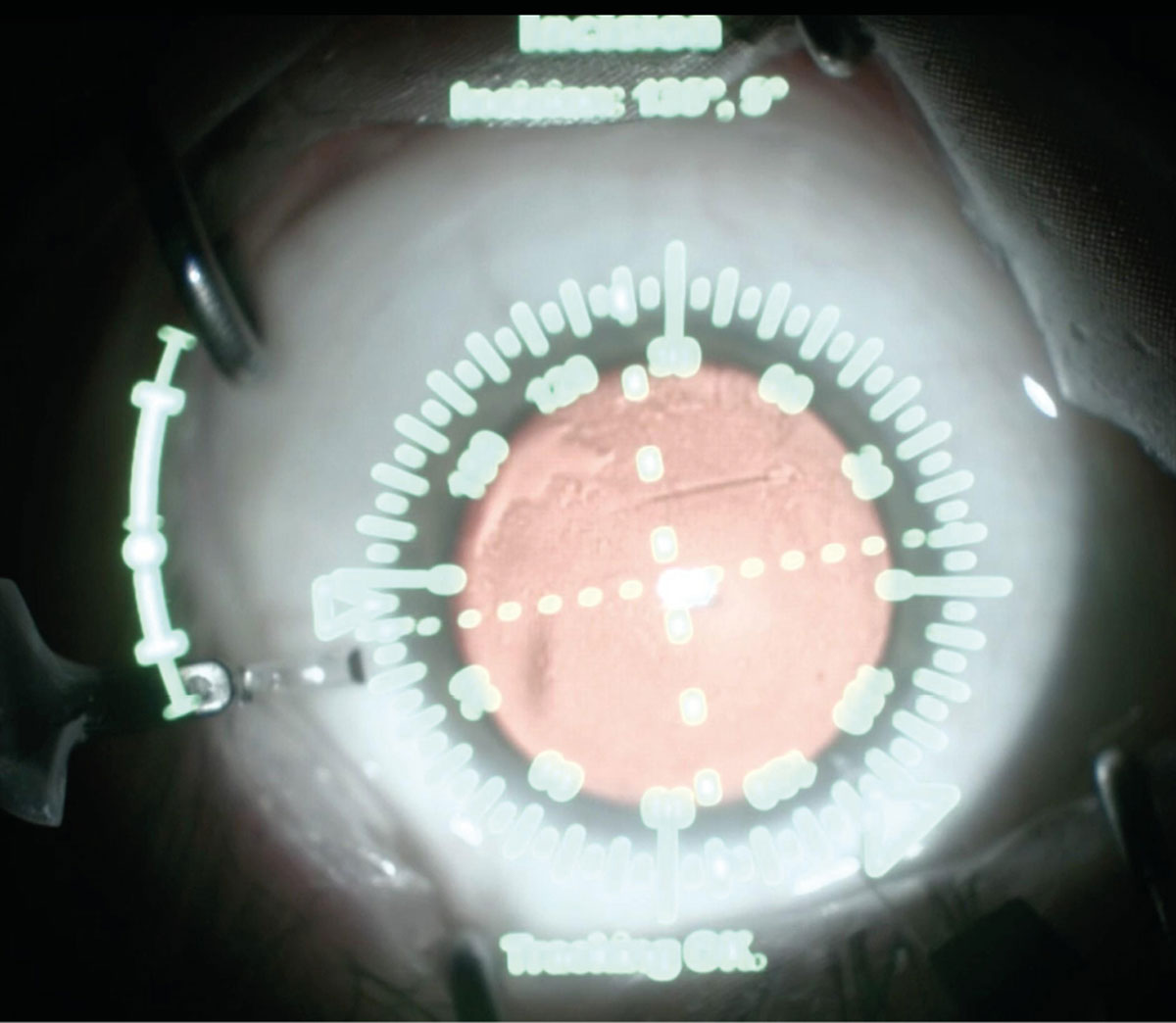
Imagen 3. Sistema de guiado digital Verion utilizado para planificación y alineación intraoperatoria de lentes intraoculares tóricas en cirugía de cataratas.
Incluso con una planificación rigurosa y una alineación adecuada, puede aparecer astigmatismo residual. Y aquí surge la segunda verdad incómoda: si, pese a haber colocado una lente tórica, el paciente queda con un cilindro significativo, es obligatorio corregirlo. No se minimiza ni se justifica como “residual tolerable”. Si la causa es desalineación, el lente debe rotarse; si el poder es incorrecto, puede requerirse intercambio o retoque con láser excímer. La cirugía moderna no termina cuando se retira el blefarostato, sino cuando el resultado refractivo coincide con el objetivo planificado.
La rotación del lente intraocular es relativamente sencilla si se realiza en forma temprana. Con el paso de los días, la fibrosis capsular convierte una maniobra simple en un procedimiento más complejo. Por eso, el control de las primeras 24 horas no es solo inflamatorio, es refractivo. La medición de la agudeza visual sin corrección, la autorrefractometría (ARM) y corroborar a la biomicroscopía la correcta posición del lente, en ese primer control permiten detectar errores de alineación o cálculo tempranamente.
Una ARM alejada de cero al día siguiente plantea dos posibilidades: edema corneal significativo o un problema con la lente, ya sea de alineación, posición o cálculo. Esa lectura obliga a interpretar el resultado en términos refractivos. Las primeras 24 horas son también el período de mayor riesgo de rotación del lente tórico, ya sea porque no quedó perfectamente alineado al finalizar la cirugía o porque el paciente puede frotarse el ojo y generar una pérdida transitoria de cámara que favorezca su desplazamiento. Por esta inestabilidad inicial, el control precoz es determinante. Sin embargo, aunque ese sea el momento crítico, en los controles posteriores también debe verificarse sistemáticamente la alineación del lente, junto con la ARM y la agudeza visual sin y con corrección, asegurando la estabilidad refractiva en el tiempo.
En definitiva, no colocar una lente tórica cuando está indicada limita el resultado. Colocarla y aceptar más de 0,50 dioptrías de astigmatismo residual en una lente premium también lo limita. La tecnología no falla; falla la estrategia cuando se subestima la importancia del cilindro.
La cirugía de cataratas actual es cirugía refractiva. El objetivo ya no es simplemente remover una opacidad, sino entregar un resultado óptico predecible y coherente con las expectativas que nosotros mismos generamos. Tanto en cirugía de catarata como en de presbicia, el paciente no evalúa la transparencia del cristalino extraído, sino la calidad de visión que obtiene. En ese contexto, el astigmatismo no es un detalle menor ni una variable secundaria, es un determinante directo del resultado.

