Reviva el primer Webinar de este 2021, que se llevó a cabo el pasado 2 de febrero. Un gran panel de expertos nos acompañaron durante dos horas.
Astigmatismo Post Faco Post RK
Redactado por
Dr. Daniel Badoza– Argentina
dabadoza@gmail.com Chairman de Conexión ALACCSA-R
Ponentes
Dr. Eusebio Garcia Riccomini – Chile
eusebio.garcia@cop.cl
Dr. Gabriel Quesada- El Salvador
gabriel.quesadalarez@gmail.com
Dr. Roberto Mansur – Argentina
mansur1954@icloud.com
Dr. Agustín Carrón – Paraguay
agustincarron@hotmail.com
Dr. Roger Zaldivar – Argentina zaldivarroger@gmail.com
Dr. Bruno Trindade – Brasil
bruno.trindade@ioct.org
Resumen:
Conexión ALACCSA-R es una plataforma online de acceso gratuito donde podemos compartir casos, técnicas y perlas, así como debatir sobre temas candentes en la oftalmología. Para participar debes registrarte en www.conexion.alaccsa.com. Recibirás un correo electrónico con el resumen diario de todas las opiniones del día anterior. Participar en los mismos o iniciar un nuevo hilo de discusión desde el resumen diario es muy fácil. Sólo debes tocar el enlace “Inicia un nuevo hilo” al inicio del resumen diario o en “Responder al grupo” al lado del mensaje del colega sobre el que quieres aportar tu opinión. Además, en la plataforma web quedan almacenadas todas las opiniones y archivos, para que tengas acceso a ellas en el momento en que lo necesites gracias a su motor de búsqueda con filtros.
En esta sección del Noticiero ALACCSA-R te vamos a resumir las opiniones que se generan en hilos seleccionados por su aporte a la práctica cotidiana de la cirugía de segmento anterior.
En esta ocasión compartimos las opiniones con respecto al caso con astigmatismo luego de facoemulsificación en una paciente con queratotomía radial (QR) previa presentado por el Dr. Agustín Carrón Alvarado.
Se trata de una mujer de 55 años con mala visión luego de faco bilateral con LIOs monofocales no tóricos realizadas meses an- tes apuntando a monovisión, realizada meses antes por otro co- lega. La paciente tiene QR de 6 cortes en ambos ojos.
La agudeza visual en OD es 20/25 con +0.50=cil -3.25 x180, y en OI es 20/25 con -0.25=cil -2.25 x10.

Mi elección en este caso es una LIO piggy-back. Cirugía rápida, que consiste básicamente en reabrir incisión previa, implantar la LIO y aspirar la viscoelástica, sin riesgos con la cápsula ni la córnea. Debido al defecto astigmático prefiero Toric EVO ICL, que corrigen el astigmatismo de forma predecible y estable. Usándola como piggy back, el vaulting deja de ser una preocupación.

Con PRK no puedes usar mitomicina porque puede penetrar en las incisiones e intentando una ablación positiva para lograr monovisión, el riesgo de Haze es muy alto.
El LASIK es riesgoso porque la succión puede abrir alguna de las radiales y perder cámara. Salvo escasas excepciones, yo no corrijo a los pacientes con QR previa con lentes tóricos, debe ser muy regular el astigmatismo.


¿Qué tenemos que saber a cerca del rol de la UBM?
Dr. Esteban A. Travelletti – Argentina
etravelletti@fmed.uba.ar
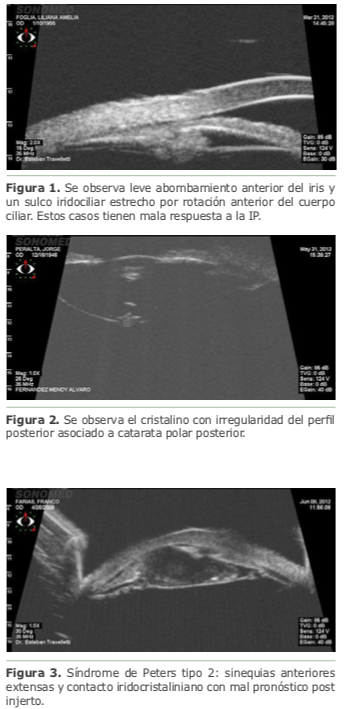
Resumen
La UBM (ultrasound biomicroscopy) es un método de diagnóstico por imágenes que utiliza el ultrasonido para formar cortes tomográficos de alta resolución de estructuras oculares poco profundas. Su principal indicación, entre muchas otras, es el estudio de estructuras retroiridianas que no son alcanzadas por el examen con lámpara de hendidura ni con otros estudios ópticos. Requiere de cierta colaboración por parte del paciente, la obtención e interpretación de las imágenes por parte de un médico experimentado y la estrecha comunicación entre el médico solicitante y el ecografista.
La biomicroscopía ultrasónica o UBM es un método de diagnóstico por imágenes desarrollado por el Dr. Charles Pavlin de la Universidad de Toronto hacia principios de la década del 90 que permite evaluar ecográficamente con gran detalle las estructuras oculares hasta pocos milímetros de su superficie. A diferencia de los ecógrafos oculares modo B convencionales que operan a 10 MHz, los equipos de UBM lo hacen entre 35 y 50 MHz. Esto conlleva la ventaja de aportarle al estudio una resolución espacial mucho mayor, aunque la distancia a la que penetra el ultrasonido a esta frecuencia es menor y, por lo tanto, su ventana diagnóstica también lo es.1
Si bien en la actualidad contamos con estudios que valoran y miden con muy alto detalle y gran precisión las estructuras del segmento anterior y parte del posterior como la tomografía de coherencia óptica de segmento anterior (AS-OCT), estos realizan un escaneo óptico del sector a estudiar que conlleva beneficios y contras. Los beneficios son: no requieren contacto ni recostar al paciente, son de relativamente fácil obtención, y la resolución óptica es considerablemente mayor a la ultrasónica. Las contras: no ofrecen información confiable sobre lo que se encuentra posterior o dentro de estructuras opacas como el iris, la esclera, una córnea no transparente, o tumoraciones intra o epioculares.2-3
La UBM, por el contrario, requiere que el paciente se encuentre en decúbito dorsal y cierto contacto con el globo ocular, ya que el ultrasonido no viaja por el aire. Siempre con cierta colaboración por parte del paciente, se puede realizar colocando una copa de inmersión apoyada sobre la superficie del ojo, o interponiendo una membrana de látex cargada de líquido. Una tercera opción es la de realizarla a través del párpado cerrado. Si bien existe cierto deterioro de la imagen y menor penetración, es una técnica útil en pacientes con simbléfaron, blefarofimosis o neonatos.
Como el ultrasonido atraviesa el iris, la esclera y otras estructuras ópticamente opacas permite valorar como con ningún otro estudio el cuerpo ciliar, las fibras zonulares, el sulco iridociliar, la retina y coroides de la extrema periferia, el ecuador cristalineano, la cápsula posterior (aun detrás de opacidades), las estructuras angulares (intracamerulares e intraesclerales), el segmento anterior detrás de una córnea opaca, y tumoraciones o cuerpos extraños a cualquiera de estos niveles.
En el estudio del paciente con glaucoma, permite conocer, además de la apertura angular, el estado y posición del cuerpo ciliar.
Esta información es clave para definir la conducta terapéutica: su rotación anterior puede predecir el fracaso de una iridotomía periférica (ver figura 1), o el potencial desarrollo de un glaucoma maligno post lensectomía.4 La aposición entre fibras zonulares y el epitelio pigmetario del iris puede explicar el desarrollo de un glaucoma pigmentario. En el paciente operado de glaucoma permite conocer estado, trayecto y posición de tubos valvulares, de implantes intraesclerales o de drenaje intraocular, la valoración de una trabeculectomía (ostium, iridectomía, ubicación escleral, ampolla), o cambios morfológicos posteriores a una iridotomía periférica, iridoplastía o cualquier cirugía que pueda modificar el perfil angular.5 En el estudio del paciente con hipotensión permite dilucidar su causa: desprendimiento ciliar asociado o no a membranas epiciliares, edema o hipotrofia ciliar y/o inflamación periciliar.
Gracias al desarrollo de nuevos cristales piezoeléctricos y la computación, los equipos de UBM más modernos han logrado ampliar la ventana diagnóstica de 5 mm a 16 mm. Estos desarrollos y la disminución de la frecuencia de ultrasonido lograron además aumentar la profundidad de la ventana sin sacrificar resolución. Así, se ha logrado capturar en una misma imagen el segmento anterior en su totalidad desde un limbo al opuesto, desde la superficie de la córnea a la cápsula posterior del cristalino.
Estas capturas permiten medir la distancia sulco a sulco para la colocación de lentes fáquicas de segmento posterior, evaluando el sulco iridociliar (su apertura o la presencia de quistes), o la posición y estado de una lente intraocular ya implantada.6-7 También son útiles para valorar el estado de la cápsula posterior ante la sospecha de una catarata polar posterior o cataratas traumáticas y anticipar posibles complicaciones intraoperatorias (ver figura 2). En los traumatismos o luxaciones cristalinianas, permiten evaluar la presencia y estado de las fibras zonulares y posibles irido y/o ciclodiálisis para poder elegir la mejor estrategia terapéutica.
En pacientes con opacidades de córnea adquiridas o congénitas, permite conocer el estado del segmento anterior, posibles sinequias anteriores, posición y estado del cristalino para decidir la viabilidad de un injerto (ver figura 3). En los pacientes con hipemas totales, otorga información sobre su origen y alteraciones asociadas.8
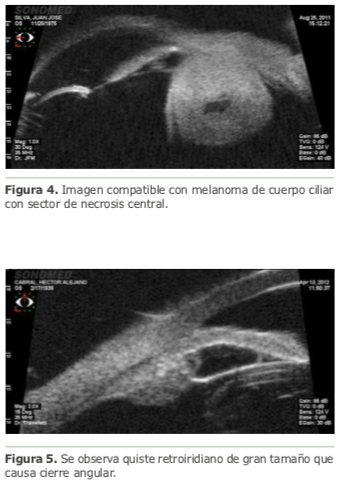
También es la UBM el estudio de elección para la patología tumoral del segmento anterior y la retina periférica, pudiendo obtener con ella las dimensiones de las lesiones, sus características ecográficas internas (que pueden brindar información sobre su posible malignidad), su relación con estructuras adyacentes, sus bordes y la presencia o no de planos de clivaje (ver figura 4).9 Los quistes iridociliares retroiridianos son las lesiones más habitualmente observadas. Si bien su comportamiento es benigno, en ocasiones su multiplicidad puede causar un estrechamiento angular de difícil solución, y conocer con exactitud su localización, extensión y cantidad es imprescindible para decidir la conducta a seguir (ver figura 5).10
Si bien la utilidad y las ventajas de la biomicroscopía ultrasónica son evidentes, es cierto que la exactitud de la información que brinda se encuentra muy ligada a la pericia del médico que la realice. No solamente requiere bastante práctica para lograr capturar imágenes aceptables, sino que requiere mucho entrenamiento para poder interpretarlas. Es indispensable una clara comunicación entre el médico que solicita el estudio, aclarando el motivo de la indicación y los antecedentes relevantes, como un detallado informe por parte del ecografista, ya que las imágenes capturadas no alcanzan a transmitir toda la información que se obtiene dinámicamente. Con sus casi 30 años de uso, la UBM demostró ser un método de diagnóstico indispensable y fiable en un sinnúmero de patologías, lejos de ser estudio de moda efímera para información irrelevante.
REFERENCIAS
- Pavlin CJ, Foster F. Ultrasound Biomi- croscopy of the Eye. NY: Springer-Ver- lag New York. 1995
- Hau SC, Papastefanou V, Shah S, Sagoo MS, Restori M, Cohen V. Evaluation of iris and iridociliary body lesions with anterior seg- ment optical coherence tomography ver- sus ultrasound B-scan. Br J Ophthalmol. 2015 Jan; 99(1): 81–86.
- Dada T, Sihota R, Gadia R, Aggarwal A, Man- dal S, Gupta V. Comparison of anterior seg- ment optical coherence tomography and ultrasound biomicroscopy for assessment of the anterior segment. J Cataract Refract Surg. 2007 May;33(5):837-40.
- Mansoori T, Balakrishna N. Anterior Seg- ment Morphology in Primary Angle Clo- sure Glaucoma using Ultrasound Biomi- croscopy. J Curr Glaucoma Pract. 2017 Sep-Dec; 11(3): 86–91.
- Dada T et al. Ultrasound biomicroscopy in glaucoma. Sep-Oct 2011;56(5):433-50.
Cómo mejorar la estabilidad de las lentes intraoculares tóricas
Dr. Claudio Orlich – Costa Rica
orlichclaudio@hotmail.com
La desalineación de una lente intraocular tórica (LIOT) está intrínsecamente relacionada con su capacidad para corregir el astigmatismo corneal. Existe una relación entre el aumento de la longitud axial, la distancia blanco a blanco y el diámetro de la bolsa capsular con la rotación temprana de los LIOT. Las primeras LIOT fueron aprobadas por la FDA en noviembre de 1998 (la AA4203 de la compañía Staar).1 Posteriormente en septiembre de 2005 la lente AcrySof SN60T (Alcon) de acrílico hidrofóbico de una sola pieza con hápticas abiertas se convirtió en la segunda lente intraocular tórica aprobada por la FDA. Los estudios iniciales mostraron menor rotación que la lente en plato AA4203 de Staar.2,3 El diseño de la lente puede estar relacionado con la incidencia en la rotación de los LIOT.
Hoy en día existen numerosas plataformas de LIOT. Diferentes trabajos 4,5 han demostrado la importancia de la estabilidad rotacional de la lente, por cada grado de rotación, se pierde aproximadamente un 3.3% de su corrección, así una rotación de 3 ̊ puede resultar en un astigmatismo refractivo residual posquirúrgico equivalente al 10% del poder del cilindro original, una rotación de 30 ̊ puede llevar a un astigmatismo residual de igual magnitud al astigmatismo inicial y con una rotación mayor más bien se puede generar un astigmatismo mayor.
Para obtener resultados óptimos con estos lentes es necesario determinar que la córnea tenga un astigmatismo regular, descartar problemas de la superficie ocular que afecten las mediciones de la curvatura corneal anterior, considerar la curvatura posterior de la córnea y marcar al paciente previo a la cirugía de pie o sentado para evitar la ciclotorsión. Aún escogiendo al paciente y al lente intraocular adecuados, se puede producir una desalineación del eje por la colocación incorrecta de la LIO durante la cirugía, por la rotación de la LIO después de la cirugía, o ambas, en esta sección queremos dar 10 consejos prácticos para evitar la rotación de una lente intraocular tórica.
1. Reposo durante la primera hora
En la mayoría de los estudios la rotación posoperatoria de una LIOT se analiza generalmente al día 1 después de la operación. Sin embargo, un estudio de 72 ojos que examinó la plataforma Tecnis Toric de Johnson & Johnson demostró que la mayor rotación (4.09° ± 6.43°) ocurrió dentro de la primera hora después de la cirugía (P <0.001).6
2. Aspirar el viscoelástico
El viscoelástico detrás del lente puede reducir la fricción entre la óptica y las hápticas del lente intraocular y la bolsa capsular,7 de aquí la importancia de aspirar completamente el viscoelástico.
3. Disminuir la presión intraocular
Por un concepto similar al anterior, es preferible no dejar el ojo hipertenso o con un exceso de BSS para que la bolsa capsular y el lente intraocular estén en contacto.
4. Pulido de las células epiteliales de la cápsula anterior
Algunos cirujanos prefieren no pulir o aspirar las células epiteliales de la cápsula anterior para generar una mayor fusión entre las cápsulas y evitar una rotación de la LIOT. Guo y col.8 reportaron un estudio de 39 ojos implantados con LIO tórica de la plataforma Acrysof con un seguimiento de 3 meses no encontraron rotación posquirúrgica y comentaron que una posible explicación puede ser el hecho de que no hicieron pulido de las células epiteliales de la cápsula anterior.
5. Anillo de tensión capsular
No está claro si la combinación con un anillo de tensión capsular sea suficiente para evitar la rotación del lente. Safran y col.9 reportan dos pacientes con miopía axial alta, cataratas bilaterales y astigmatismo que se sometieron a una cirugía de catarata con implante de una lente intraocular tórica sin un anillo de tensión capsular en el primer ojo en el cual la lente se rotó poco después de la cirugía.
En el segundo ojo de ambos pacientes, se utilizó una LIO tórica del mismo tipo y poder, con una orientación similar a la del primer ojo, sin embargo, se colocó un anillo de tensión capsular en el momento de la cirugía. En ambos casos, no hubo rotación de la LIO en el segundo ojo, por lo que concluyen que la colocación de un anillo de tensión en el momento de la cirugía en ojos muy miopes puede ayudar a prevenir la rotación posoperatoria de una LIO tórica. Por su parte Sagiv y Sachs han descrito un caso en el que se implantó un anillo de tensión y una LIO tórica en un ojo altamente miope y aún así la lente se rotó, por lo que colocaron un segundo anillo en el momento de reposicionar el lente.10
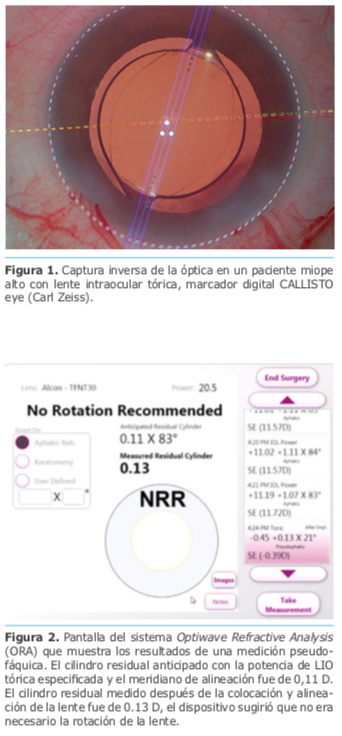
6. Captura inversa de la óptica del lente Ganesh y col.11 estudiaron 221 casos de cirugía de catarata con lente intraocular tórico, utilizando cinco diferentes plataformas de LIOT, encontrando que existe una mayor posibilidad de rotación si la longitud axial es > 24 mm. El concepto de fijar la LIO con la capsulorrexis circular continua (CCC) fue desarrollado por Gimbel 12 y se le conoce como captura inversa de la óptica, la óptica es capturada anteriormente con la CCC, dejando las hápticas por detrás de la cápsula anterior, en una especie de abotonamiento anterior de la lente. El mismo Gimbel describe la estabilización de la óptica de una lente tórica con la captura inversa de la óptica.13 Aunque es una maniobra difícil de realizar, una vez que se abotona el LIO con la CCC, este no se rota, siendo una buena solución para los casos de implantes tóricos con ejes axiales por encima de 24 mm. La desventaja de este procedimiento es que no se puede hacer en presencia de una CCC que esté descentrada o sea más grande que el diámetro óptico. Figura 1
7. Hacer una CCC pequeña
Una CCC de 4.6 a 5.00 mm permite mayor fricción del lente con la cápsula anterior, disminuye el riesgo de “tilt” o inclinación del lente, siempre es bueno tener una superposición de la capsulorrexis alrededor de la óptica, además una capsulorrexis ligeramente más pequeña que la óptica, permite la captura de la óptica en caso de ser necesario.
8. Aberrometría intraoperatoria
El aberrómetro intraoperatorio puede ser una herramienta muy útil para determinar si la posición de la lente intraocular es la correcta, en caso necesario se pueden realizar ajustes finos en el momento para lograr la mayor corrección posible. Figura 2.
9. Determinar el eje adecuado de un lente rotado
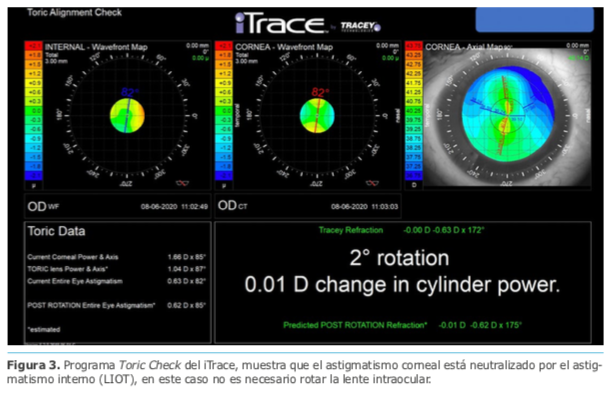
Los errores producidos por alguna combinación de desalineación o potencia incorrecta de la LIO tórica se pueden evaluar utilizando el valor de refracción y queratometrías posoperatorias, mediante el análisis de vectores, el astigmatismo refractivo residual posoperatorio y la queratometría se pueden utilizar para calcular el ángulo de desalineación de la lente.14 Hay varios calculadores en línea disponibles para determinar el eje adecuado de un lente rotado: Berdahl & Hardten Toric IOL Calculator (www.astigmatismfix.com) y el Panacea del Dr. David Flikier (http:/www.panaceaiolandtoriccalculator.com/downloads.html). Otro método para determinar la desalineación de la lente es por medio del iTrace utilizando el programa “toric check”, a partir de las aberraciones oculares internas y la topografía corneal, se determina la orientación de la LIO tórica, sin requerir dilatar la pupila. Figura 3.
10. Momento ideal para recolocar un LIOT rotado
En pacientes miopes o con ojos grandes (> 24 mm), es recomendable esperar entre 10 y 15 días antes de corregir la posición del lente, para permitir que la bolsa capsular se contraiga y no se desaliñe nuevamente. En casos de ojos de tamaño inferior a 24mm el lente se debe reposicionar a la brevedad posible.
Crosslinking asociado a cirugía refractiva
Coordinador:
Dra. Ximena Nuñez – Colombia
ximena@visionsana.com
Panelistas:
Dr. Gustavo Tamayo – Colombia
centrogustavotamayo@gmail.com
Dr. Luis Fernando Mejía – Colombia
lfmejia@lfmejia.com
1. ¿Realiza crosslinking más refractiva en queratoconos o sospechas de queratocono y qué parámetros de irradiación emplea?
Dr. Gustavo Tamayo: Absolutamente sí. Realizo tratamiento de regularización de la superficie corneal en queratoconos seleccionados desde el año 2.000 (artículo publicado en Journal of cataract and Refractive Surgery October 2.000 y en European Journal of cataract and Refractive Surgery January 2001). Desde la llegada del Cross Linking a mis manos en diciembre del año 2006, lo adicione en casos selectos de queratocono (Ver Clinical Ophthalmology October 2017 y Clinical Ophthalmology May 2020). Actualmente utilizo el Cross Linking Acelerado y Vibex Rapid (Glaukos Avedro) con aplicación de Riboflavina por 6 a 10 minutos dependiendo de la severidad y 3 minutos de la luz UV a 30 mw/cm2
Dr. Luis Fernando Mejía: Sí realizo CXL + refractiva en ojos con queratocono 1 y 2 y en sospecha de queratocono. No lo hago en queratoconos grado 3 o mayor. Radiación 5.4 J/cm2 por 30 minutos.
2. ¿Cuál es su experiencia en casos de crosslinking en ectasia post LASIK?
Dr. Gustavo Tamayo: Utilizo dependiendo de la severidad de la ectasia, la regularización de la superficie de la córnea (topografía guiada) junto con KXL Acelerado o guiada por onda frontal (Wave Front) combinado con KXL Acelerado. Creo firmemente que todos los casos de ectasia corneal deberían recibir el Cross Linking para evitar su progresión y la perdida de agudeza visual. Mis resultados en las publicaciones mencionadas, altamente satisfactorios.
Dr. Luis Fernando Mejía: La experiencia ha sido muy positiva. Efectivamente detiene la progresión de la ectasia iatrogénica de una manera significativa. A diferencia del entrecruzamiento en queratoconos aplana poco y no sigue corrigiendo con el paso de los meses. Tiene un comportamiento biomecánico muy diferente.
3. ¿Busca un resultado refractivo o busca regularizar la superficie para hacer una rehabilitación visual con mejor calidad de vida?
Dr. Gustavo Tamayo: En general busco regularización de la superficie de la córnea y al mismo tiempo mejoría del defecto refractivo y por eso predomina en mis tratamientos de la ectasia de la córnea el uso de Wave Front. Casos más severos solo pueden tener regularización de la cara anterior de la córnea.
Dr. Luis Fernando Mejía: Ambas cosas. En la medida de lo posible, busco un resultado refractivo, por lo menos disminuyendo anisometropías marcadas o astigmatismos incapacitantes. La regularización de la superficie es secundaria a lo anterior y es de gran ayuda cuando el defecto refractivo no se corrige completamente pues las aberraciones de alto orden disminuyen significativamente y la eventual adaptación de un lente de contacto es más fácil.
LIOs de nueva tecnología
Coordinador:
Dr. Eduardo Chávez Mondragón – México
drechavezm@hotmail.com
Panelistas:
Dr. Miguel Srur – Chile
msrura@gmail.com
Dr. Arnaldo Espaillat – Rep. Dominicana
a.espaillat.m@codetel.net.do
Preguntas propuestas por el Dr. Eduardo Chávez M.
Respuestas del Dr. Miguel Srur.
1. ¿Por qué razón pondríamos en duda la aplicación de una LIO Trifocal en un paciente con refractiva hipermetrópica previa?
a. Generalmente son pacientes con cámaras estrechas y aumenta el error por la PEL.
b. No existen lentes trifocales con aberración esférica positiva, impactando la sensibilidad al contraste.
c. La aberración esférica negativa del LIO mejora la calidad de imagen en estos casos.
d. La plataforma mejor indicada en estos casos es de plato.
e. La recomendación es usar anillo de tensión capsular.
Comentarios: En la cirugía de la hipermetropía con láser, se incrementa la curvatura de la córnea, aumentando la prolaticidad, y la asfericidad corneal se hace más negativa. Por lo tanto, se induce una aberración esférica negativa o casi de 0. Actualmente los LIOs se hacen asféricos para corregir la aberración esférica positiva, por lo tanto, al implantarlos en estos casos, aumentarían la aberración esférica negativa, empeorando así la calidad visual. Si a esto le adicionamos además la ablación corneal sobre una óptica de un LIO multifocal, aumentaremos la posibilidad de disfotopsias.
Entonces en estos casos será preferible usar un LIO monofocal esférico, para aumentar la aberración esférica positiva y compensar la negativa producida por la ablación láser.
2. ¿Cuántos puntos focales tiene un lente monocular de foco extendido?
- Tres: Distancia cercana, distancia intermedia, distancia lejana.
- Dos: Distancia cercana y distancia intermedia.
- Uno: Distancia lejana.
3. ¿Cómo funciona la óptica del lente intraocular Eyhance de Tecnis?
- Anillos difractivos.
- Anillos refractivos.
- Aumentando la aberración esférica.
- Efecto de pinhole.
4. ¿Cuál es la diferencia entre un monofocal y un monofocal de foco extendido?
- Indicado en todo tipo de pacientes.
- Aumento en la profundidad de foco, produciendo una mese- ta en la curva de desenfoque en la visión intermedia.
- Múltiples focos en comparación con un monofocal.
- La cara posterior del lente.
5. ¿Cuál es la tecnología que utiliza Eyhance para producir un efecto de foco extendido que ayuda en la visión intermedia?
- Refractivo multizonal.
- Apodización.
- Aumento en aberración esférica central.
- Tecnología X-wave.
6. De acuerdo a los estudios con Eyhance, ¿qué factores no influyen en la visión intermedia?
- Edad – target miópico.
- Edad – pupila.
- Astigmatismo.
- Target hipermetrópico.
7. ¿Cuál es una ventaja en las indicaciones de una lente monofocal de foco extendido con respecto a un lente multifocal difractivo?
- No se necesitan valores de la cara posterior de la superficie corneal.
- Útil en pacientes con queratotomía radiada, LASIK miópico/hi- permetrópico, glaucoma.
- El multifocal difractivo produce menos deslumbramiento y halos.
- Buena visión cercana.
Comentarios: Depende del lente, pero en general estos casos no son faciles de tratar con lentes monofocales y menos con lentes de este tipo. A pesar de las formulas de cálculo actuales, siempre hay una posibilidad de error, y del punto de vista de la calidad visual los resultados pueden no ser los esperados.
8. ¿Cuáles son los beneficios de un lente multifocal, excepto?
- Mejoría de agudeza visual, percepción binocular en comparación con lentes monofocales.
- Independencia de lentes aéreos, buena visión cercana, in- termedia y lejana.
- Halos y deslumbramiento similares a los de un lente monofocal.
- Los halos y deslumbramientos van disminuyendo con el paso de los meses, teniendo una mejoría de los síntomas después de los 6 meses.
9. ¿Cuál es la diferencia entre un lente EDOF y un multifocal, excepto?
- Un rango de enfoque continuo sin una distribución de potencia del lente asimétrica, mejora aberración cromática, evitando la presencia de múltiples imágenes secundarias desenfocadas.
- La localización de las zonas difractivas continuas, que no dependen del tamaño pupilar.
- Buena visión intermedia y lejana, sin independencia en la visión cercana.
- Disminución de halos y deslumbramiento, al no tener múltiples focos.
Comentarios generales: Los lentes monofocales de nueva tecnología, sin duda tienen un gran plus al mejorar la visión intermedia y la cercana, además de la de lejos, a diferencia de un simple monofocal. Si bien no son un lente Trifocal o Multifiocal que dan un muy buen cerca, los pacientes logran una buena visión intermedia a 60 cm. y una lectura relativamente aceptable a 40 cm.
La gran ventaja es que tienen una baja incidencia de disfotopsias, muy similares a las de un lente monofocal. Si bien ya hay varios lentes de este tipo en el mercado, personalmente he tenido experiencia con dos:
El TECNIS® Eyhance de Johnson&Johnson, el cual es un lente con una superficie anterior asferica modificada, que incrementa continuamente la potencia desde la periferia al centro, diseñada para producir un foco extendido y que permite reducir la aberración esferica practicamente a 0, permitiendo una buena visión intermedia.
El otro lente es el AcrysofMR IQ VivityMR de Alcon, que incorpora la tecnología X-WAVEMR, que tiene un nivel ligeramente elevado en la óptica central cercano a 1 m, el que estira el frente de onda creando un rango de foco extendido continuo, junto a un cambio pequeño de curvatura en la región de 2 mm centrales, que traslada el frente de onda utilizando toda la energía luminosa posible. La plataforma tórica ya está disponible también.
Este lente tiene una muy buena visión intermedia y una visión a 40 cm muy aceptable. Nuestros resultados han sido muy buenos, por lo que se nos está haciendo más difícil ya implantar LIOs monofocales puros a nuestros pacientes.
Preguntas propuestas por el Dr. Eduardo Chávez M.
Respuestas del Dr. Arnaldo Espaillat.
1. ¿Por qué razón pondríamos en duda la aplicación de una LIO Trifocal en un paciente con refractiva hipermetrópica previa?
- Generalmente son pacientes con cámaras estrechas y aumenta el error por la PEL.
- No existen lentes trifocales con aberración esférica positiva, impactan- do la sensibilidad al contraste.
- La aberración esférica negativa del LIO mejora la calidad de imagen en estos casos.
- La plataforma mejor indicada en estos casos es de plato.
- La recomendación es usar anillo de tensión capsular.
2. ¿Cuántos puntos focales tiene un lente monocular de foco extendido?
- Tres: Distancia cercana, distancia intermedia, distancia lejana.
- Dos: Distancia cercana y distancia intermedia.
- Uno: Distancia lejana.
3. ¿Cómo funciona la óptica del lente intraocular Eyhance de Tecnis?
- Anillos difractivos.
- Anillos refractivos.
- Aumentando la aberración esférica.
- Efecto de pinhole.
4. ¿Cuál es la diferencia entre un monofocal y un monofocal de foco extendido?
- Indicado en todo tipo de pacientes.
- Aumento en la profundidad de foco, produ- ciendo una meseta en la curva de desenfo- que en la visión intermedia.
- Múltiples focos en comparación con un monofocal.
- La cara posterior del lente.
5. ¿Cuál es la tecnología que utiliza Eyhance para producir un efecto de foco extendido que ayuda en la visión intermedia?
- Refractivo multizonal.
- Apodización.
- Aumento en aberración esférica central.
- Tecnología X-wave.
6. De acuerdo a los estudios con Eyhance, ¿qué factores no influyen en la visión intermedia?
- Edad – target miópico.
- Edad – pupila.
- Astigmatismo.
- Target hipermetrópico.
7. ¿Cuál es una ventaja en las indicaciones de una lente monofocal de foco extendido con respecto a un lente multifocal difractivo?
a. No se necesitan valores de la cara posterior de la superficie corneal.
b. Útil en pacientes con queratotomía radiada, LASIK miópico/hipermetrópico, glaucoma.
c. El multifocal difractivo produce menos deslumbramiento y halos.
d. Buena visión cercana.
8. ¿Cuáles son los beneficios de un lente multifocal, excepto?
a. Mejoría de agudeza visual, percepción binocular en comparación con lentes monofocales.
b. Independencia de lentes aéreos, buena visión cercana, intermedia y lejana.
c. Halos y deslumbramiento similares a los de un lente monofocal.
d. Los halos y deslumbramientos van disminuyendo con el paso de los meses, teniendo una mejoría de los síntomas después de los 6 meses.
9. ¿Cuál es la diferencia entre un lente EDOF y un multifocal, excepto?
a. Un rango de enfoque continuo sin una distribución de potencia del lente asimétrica, mejora aberración cromática, evitando la presencia de múltiples imágenes secundarias desenfocadas.
b. La localización de las zonas difractivas conti- nuas, que no dependen del tamaño pupilar.
c. Buena visión intermedia y lejana, sin independencia en la visión cercana.
d. Disminución de halos y deslumbramiento, al no tener múltiples focos.
Artiflex tórico: “Una grave e inesperada complicación”
Coordinadores:
 Dr. Luis Zunino – Argentina
Dr. Luis Zunino – Argentina
info@luiszunino.com
 Dra. Eliana Acosta – Argentina
Dra. Eliana Acosta – Argentina
elianaacosta_0422@hotmail.com
Panelistas:
Dr. Adolfo Güemes – Argentina
adolfoguemes@gmail.com
Dr. Ernesto Otero – Colombia
eo@barraquer.com.co
Dr. Ángel Pineda – Venezuela
dr.angelpinedafernandez@gmail.com
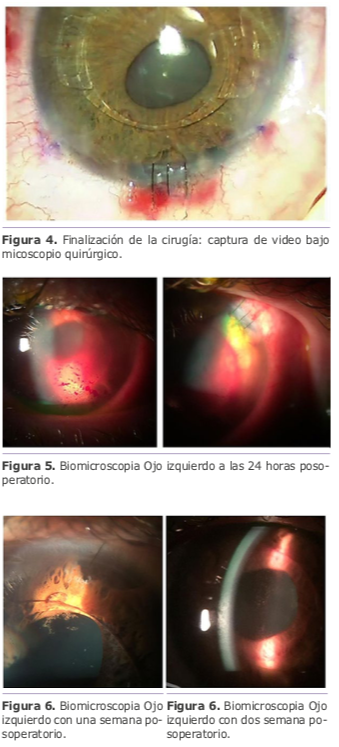
Resumen:
Se presenta caso clínico de paciente masculino de 39 años quien acude con diagnóstico de queratocono, el cual queda descartado mediante estudios complementarios con fuerte motivación en dejar de usar gafas. Se propone realizar el implante de una lente intraocular fáquica Artiflex tórica en ambos ojos.
El procedimiento se lleva a cabo paso a paso en forma adecuada, sin dificultades hasta el momento de realizar la iridectomía periférica en la cual surge una complicación inesperada.
Descripción del caso
Paciente masculino de 39 años, sin antecedentes de relevancia, consulta porque refiere no tolerar las LC; con diagnóstico de queratocono sin posibilidad quirúrgica mediante procedimientos fotorefractivos. Se encontraba muy motivado por el hecho de dejar de usar lentes aéreos.
AVSC AO: CD AVCC:
OD: (-6.00) (-4.00 x 110°) 0.9. ACD 3.42 mm. Recuento endotelial 2498 células /mm2. Paquimetría central 540 micras.
OI: (-6.50) (-3.50x 60°) 0.7. ACD 3.48 mm. Recuento endotelial 2510 células /mm2. Paquimetría central 532 micras.
En la topografía se observa un astigmatismo regular, ortogonal, simétrico con valores queratométricos dentro de los parámetros normales, como se puede ver en las (figuras 1-2).
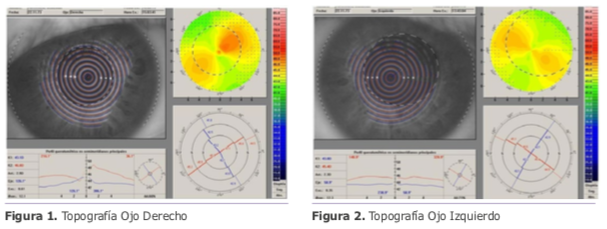
Mediante estudios complementarios se descarta queratocono. Por lo que se le propone al paciente como plan quirúrgico realizar la colocación de una lente fáquica Artiflex tórica para corregir el vicio refractivo. Se comenzó por el OI que es su ojo no dominante. (Figura 3)
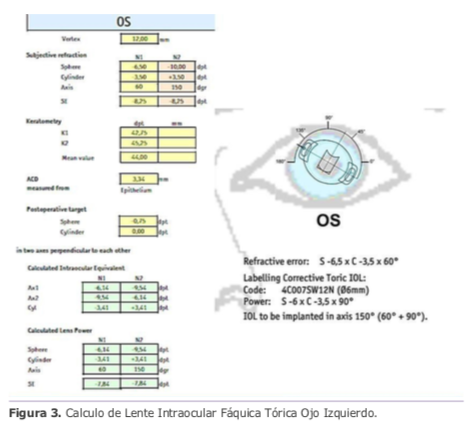
Se implanta la lente fáquica Artiflex tórica en el eje adecuado, de acuerdo con el mapa otorgado por la casa Ophtec (Figura 3) y al momento de realizar la iridectomía periférica se constata que la tijera de Vannas se encontraba averiada, a pesar de haberse inspeccionado bajo el microscopio.
La misma había sido utilizada para cortar unas membranas en un paciente que presentaba VPPH (vítreo primario persistente hiperplásico), lo que provocó que el tejido uveal se incarcelara entre las ramas de la tijera generando una diálisis iridiana, ruptura irregular uveal y sangrado profuso en cámara anterior.
La cirugía termina aparentemente sin complicaciones a pesar de la iridectomía la cual no fue tan prolija (Figura 4).
A las 24 horas, el paciente se encontraba con:
AVSC OI: CD
Presión Intraocular (PIO) OI: 30mmhg
Biomicroscopía (BMC) OI: Hipema y gran inflamación.
Se instaura tratamiento antihipertensivo aparte del tratamiento antiinflamatorio y antibiótico previo (Figura 5)
Resolución de caso
Después de iniciado el tratamiento antibiótico, antiinflamatorio y antiglaucomatoso evoluciona con AVSC OI (0.4), respondiendo en forma satisfactoria entre la primera (Figura 6) y segunda semana (Figura 7).
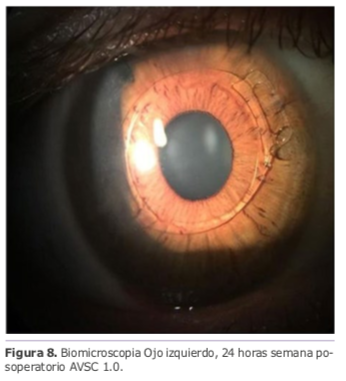
Ante estos resultados el paciente solicita la cirugía del OD, la cual se realiza sin complicaciones logrando una AVSC a las 24 horas posquirúrgico de 1.2 (Figura 8).
Actualmente se realiza seguimiento periódico controlando agudeza visual, topografía y recuento endotelial; los mismos se mantienen estables dentro de parámetros normales. Seis años después de la cirugía sigue manteniendo un recuento endotelial de 2443 células/mm OD 2467 OI células/mm.
Conclusiones
En los últimos años han sido ampliamente descritas en la literatura las complicaciones posoperatorias asociadas al uso de lentes fáquicas intraoculares esféricas y tóricas.
Algunas de estas se rotaban, con las consecuencias que esto trae aparejado en lentes que presentan tallados cilindros. También se observó la aparición de catarata por cambios en la circulación del humor acuoso, o toque de la lente intraocular en la periferia del cristalino, anoxia del tejido uveal que termina provocando atrofia, la pérdida de células endoteliales producto de un erróneo diseño de la lente intraocular, mediciones inexactas del segmento anterior, o frotamiento ocular profuso.
Este caso nos deja como enseñanza el revisar previamente todo el instrumental con el que se va a realizar un procedimiento y nunca “cantar victoria” antes de terminar completamente una cirugía, incluso a pesar de no haberse presentado complicaciones intraquirúrgicas; se debe evaluar al paciente meticulosamente tanto en el pre como en el posoperatorio. De esta forma nos aseguraremos el éxito de la cirugía y la satisfacción del paciente ya que estas lentes han demostrado tener excelente predictibilidad, seguridad y eficacia.
El paso de los años da cuenta de ello, ya que son las que más tiempo llevan de seguimiento en el mercado mundial. Preguntas del caso
Preguntas del caso
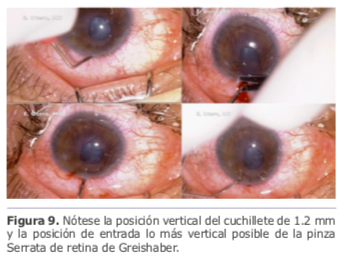
Dr. Ernesto Otero: Hoy día hago la iridectomía periférica a través de una incisión nueva vertical hecha a un lado de la incisión principal (temporal o nasal a esta -no importa-) con cuchillete de 1.2 mm a nivel de la raíz del iris (limbo quirúrgico). Introduzco la pinza Serrata de Greishaber (retina) verticalmente, tomo el iris y hago el corte sin traccionar demasiado el iris. Esto ayuda a que la iridectomía sea más pequeña. Igual que hago en DMEK (incluyo unas fotos de DMEK para ilustrar la técnica).
Considero que el sangrado viene generalmente de la raíz del iris. Al “traccionar” demasiado se produce una diálisis que es la causa del sangrado como sucedió en este caso. Es por esto que hago generalmente una incisión nueva vertical. Como la incisión principal generalmente es en 2 pasos (lamelar primero y luego vertical ingresando a la cámara anterior), al hacer la iridectomía a través de ella, se corre el riesgo de tener que “traccionar” más el iris para llegar a la raíz o que quede muy central y grande. Si hay sangrado, es importante taponar con aire o visco-elástico (prefiero aire) dejando una burbuja en la cámara anterior de unos 3-4 mm. Esta tiende a subir haciendo presión y evitando el sangrado profuso. Existirá el hifema, pero no total como en este caso.
También es importante en estos pacientes dilatar la pupila con tropicamida tópica para evitar el bloqueo pupilar en el posoperatorio inmediato y las sinequias pupilares al lente. (Figura 9)
Dr. Ángel Pineda: Siempre realizo iridectomía periférica alrededor de hora 12 en pacientes a quien coloco el LIO Artisan o Artiflex para evitar bloqueo pupilar. La realizo tomando tejido del iris periférico con una pinza colibrí, no tan cercano a la raíz del iris, para evitar sangramiento profuso. Corto por debajo de la colibrí, siempre con la tijera de Vannas en dirección vertical, para que la iridectomía periférica sea de base corta y más bien un poco alargada.
Dr. Adolfo Güemes: La iridectomía no debe estar hecha muy cerca de la raíz del iris donde está el collarete vascular y siempre mirar antes de tomar con la pinza que no haya un vaso.
2. ¿Qué tamaño de iridectomía periférica considera usted como ideal para que mantenga la circulación del humor acuoso y no sea antiestético para el paciente?
Dr. Ernesto Otero: Considero lo importante, más que el tamaño, es que la iridectomía se encuentre permeable. Es esencial incluir la hoja posterior del iris para que pueda haber paso del acuoso. Cuando uno la hace, nota inmediatamente cómo las presiones se igualan y el iris deja de “empujar” hacia la córnea. Lo segundo es la localización para no inducir fenómenos fotópicos en el posoperatorio. Debe ser superior y periférica. Entre 0,5 mm y 1 mm es ideal.
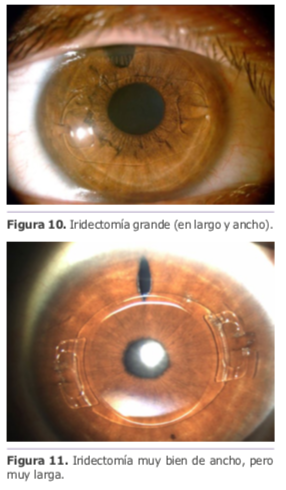
Dr. Ángel Pineda: Lo ideal es hacer una iridectomía periférica de menos de 0.5 mm x 0.5 mm. La figura 10 muestra una iridectomía muy grande (en largo y ancho), y la figura 11 muestra una iridectomía muy bien de ancho, pero muy larga. No son necesarias iridectomías periféricas grandes para mantener una buena circulación del humor acuoso de cámara posterior a cámara anterior.
Dr. Adolfo Güemes: No es necesario que sea mayor a 2-3 mm. Si es necesario en caso de que sea afáquico, que no tenga restos de cápsula o masas por detrás.
3. ¿Cómo maneja el hifema con hipertensión ocular que no responde a hipotensores?
Dr. Ernesto Otero: El hifema se debe manejar idealmente de forma expectante si la presión está controlada. Si no, es mejor hacer un lavado de la cámara anterior y “bloquear” el sangrado con una burbuja de aire. Igualmente se debe hacer énfasis en no retirar los coágulos de la zona de la diálisis ya que el riesgo de re-san- grado es elevado.
Dr. Ángel Pineda: Algo muy importante es controlar la presión intraocular. En casos de no controlarse con hipotensores, se debe considerar el lavado de la cámara anterior en el centro quirúrgico, para retirar el coágulo sanguíneo, y al mismo tiempo, evitar complicaciones mayores como la impregnación hemática de la córnea.
Dr. Adolfo Güemes: Si no responde a gotas hipotensoras y acetazolamida, se debe reintervenir aspirar el coágulo y restos de hemorragia.
REFERENCIAS
- Thomas Kohnen, MD, PhD, FEBO, Daniel Kook, MD, Merce Morral, MD, Jose Luis Güell, MD. Phakic intraocular lenses,Part 2: Results and complications. J Cataract Refract Surg 2010; 36:2168–2194. 2010 ASCRS and ESCRS
- José L. Güell, Felicidad Manero. Lentes in- traoculares fáquicas tóricas de soporte iri- diano (lentes Artisan/Verisyse); Am J Oph- thalmol, 2006; 141(1): 143-4. 6.
¿Algo más para agregar? IFIS y algo más

Coordinador:
Dr. Noé Rivero Argentina noerivero@yahoo.com

Dr. Ramón Ruíz Mesa

Dr. José Luis Rincón
Panelistas:
Dr. Ramón Ruíz Mesa – España
ramonruizmesa@gmail.com
Dr. José Luis Rincón Venezuela/España jlricon40@hotmail.com
Resumen:
Paciente masculino de 75 años de edad. Diabético tipo 2 de 10 años de evolución mal apegado a su tratamiento, hiperplasia prostática crónica en tratamiento con Tamsulosina. Lo traen por pérdida visual progresiva en ambos ojos de un par de años de evolución que no le permite realizar tareas cotidianas por su cuenta ya que no ve bien y tiene amputación de una pierna por vasculopatía diabética. Refiere nunca haber tenido control oftalmológico porque gozaba de buena salud visual.
Presentación del caso
|
OD |
OI |
|
|
AVSC |
Buena proyección luminosa |
Cuenta dedos a 1 metro |
|
AVCC |
Buena proyección luminosa |
20/100 |
|
Refracción |
No medible |
-6.00 -1.00 a 70grados |
|
BMC |
Córnea gerontoxon periférico, pseudoexfoliación capsu- lar, catarata total |
Córnea gerontoxon, pseudoexfo- liación, catarata nuclear 6 |
|
PIO |
15 mmHG |
15 mmHG |
|
Fondo de Ojo |
No se visualiza |
Polo posterior normal |
|
Exámenes complementarios |
Ecografía Ocular retina aplicada, vitreo libre, flotantes aislados |
Biometría Galiliei G6 Iol de 20.00 dp |
|
Otras consideraciones |
Ecometría manual modo A lax 23.56 mm Iol de 20.50 dp |
|
|
Cirugía? |
Facoemulsificación con implante de IOL acrílico hidrofíli- co 21.00 dp |
|
|
Evolución |
Buena evolución |
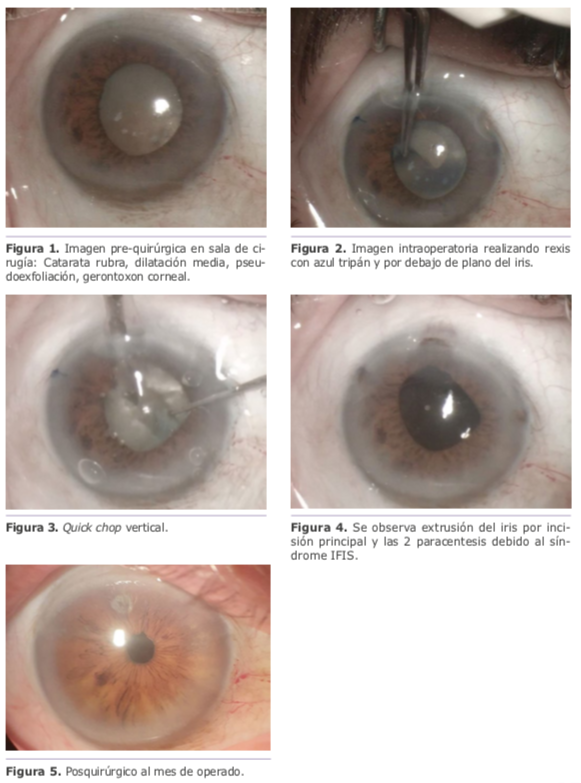
Preguntas del caso
Dr. Ramón Ruíz Mesa: Es primordial conocer que nos vamos a enfrentar con un síndrome de IFIS antes de abordar la cirugía, y obviamente nunca lo sabremos si no realizamos una orientada anamnesis en la consulta preoperatoria y observando la midriasis alcanzada en la exploración. Partiendo de esta premisa, y aunque el comportamiento de un síndrome IFIS es muy dispar, incluso entre los ojos del mismo paciente, a veces, debemos tener en consideración algunas medidas para abordar el desafío quirúrgico en las mejores condiciones:
• Hacer incisiones más corneales y valvuladas (bimanual o microcoaxial considero que depende más del manejo propio del cirujano).
• Inyección intracameral de fenilefrina al 1.5%, que si bien no nos ofrecerá mayor midriasis al menos nos va a proporcionar mantener la que consigamos con midriáticos tópicos preoperatoriamente.
• Usar viscoelásticos dispersivos de alta densidad.
• Realizar la capsulorexis con el mayor diámetro que nos sea posible (en el caso de conseguir preoperatoriamente suficiente midriasis, optar por cirugía coadyuvada con femtosegundo).
• Dependiendo de la destreza y experiencia del cirujano, y antes de que empiecen las complicaciones (imposibilidad de realizar una capsulorrexis con un diámetro más que adecuado) optar por retractores o expansores de iris.
• Realizar hidrodisección muy suave y habiendo retirado previamente todo el viscoelástico dispersivo con la idea de no facilitar la herniación del iris.
• Cirugía con fluídica muy controlada, slow motion, intentando realizar todas las maniobras en el centro del cristalino.
• La salida del iris por la incisión principal de la faco puede convertirse en un tormento para el cirujano, que ve como durante la intervención -o bien ya a veces prácticamente terminadase ve complicada en el último momento. Dos son los detalles que el cirujano debe tener en cuenta para evitar esta situación:
1. Al extraer la pieza de mano tanto de ultrasonidos como de irrigación/aspiración, debe cortar la infusión antes de salir de la cámara anterior, para evitar que la diferencia de presiones haga dirigirse el iris hacia la incisión.
2. Al hidratar la incisión quirúrgica, comenzar por los laterales y posteriormente por el techo de la incisión, procurando que sea poca la cantidad de fluido que penetra en la cámara anterior.
• Una vez que el iris se incarcera en la incisión quirúrgica, la maniobra para liberarlo incluye los siguientes pasos:
1. Vaciar la cámara anterior presionando suavemente sobre el labio escleral de la paracentesis, hasta dejar el ojo hipotónico, pero con la cámara anterior mantenida parcialmente.
2. No tratar de reponer el iris por la incisión principal, sino que con el codo de la cánula se aplica un suave masaje, en «toquecitos», sobre la córnea y por encima de la línea interna de la incisión, lo que provoca una apertura intermitente de los labios externos de la incisión y una ligera presión negativa que, al estar el ojo hipotónico, suele, en la mayoría de los casos, reponer el iris a su posición intracameral.
Dr. José Luis Rincón:
A. En el preoperatorio:
• Se recomienda la suspensión de Tansulosina 2 semanas antes de la intervención, aunque no suele prevenir la severidad, puede mejorar un poco la dilatación.
• Se puede usar Atropina 1 gota c/12h y Brimonidina 1 gota c/12h 3 días antes.
B. Intraoperatorio:
• Incisión corneal valvulada 2,2mm de tamaño exacto para la punta a utilizar y evitar fuga de fluido por los laterales, algo más corneal de lo usual para evitar prolapso de iris.
• Fenilefrina o Epinefrina itracamerular.
• Hialuronato de Sodio al 2,3% en la perife- ria sobre el iris en técnica Donut. Con vis- coelástico dispersivo en el centro.
• Si la dilatación es menos de 5 mm, utilizar ganchos de iris o dilatadores mecánicos tipo Malyugin o similares.
• Hidrodisección con poco viscoelastico en cámara, con poco fluido y en varios puntos.
C. Posoperatorio: Similar a cirugía de cata- rata convencional.
2. En estos casos como el presentado, IFIS, Pseudoexfoliación, pupila pe- queña y catarata dura, ¿qué técnica quirúrgica realiza de preferencia y por qué? ¿ECCE, incisión pequeña, Facoemulsificación o FemtoFaco?
Dr. Ramón Ruíz Mesa: En la idea de evitar complicaciones intraoperatorias (recordar que la rotura de la cápsula posterior en más de un 10% de los casos, es la complicación no deseada que más aparece), emplearía incisión habitual (2.2.mm / 1 mm. Incisión principal/ accesoria), ganchos de iris (si viera que la capsulorrexis es comprometida para alcanzar un diámetro idóneo) parámetros muy conservadores en cuanto a fluídica, técnica faco chop directo vertical.
Aunque abogo por el uso de la plataforma de facofemtosegundo en casi todas mis cirugías de cristalino, en este caso, salvo que utilizáramos retractores previamente, es difícil su indicación dada la escasa midriasis que presenta.
Dr. José Luis Rincón: Mi técnica de elección es la facoemulsificación con técnica de Chop vertical o “Divide y conquistar” utilizando parámetros bajos. Irrigación 60 cc de altura / aspiración 20cc/ vacío 200-250 mmhg. En la paciente presentada por la presencia de pseudoexfoliación utilizaría adicionalmente un anillo de tensión capsular.
Cálculo de lentes intraoculares en cirugía refractiva previa
Dr. Miguel Srur – Chile
msrura@gmail.com
Todos sabemos que estos son casos difíciles de manejar al tener un problema importante en relación al cálculo de la potencia de los lentes intraoculares. La causa reside en que con la cirugía refractiva láser se cambia la curvatura corneal anterior de la córnea, pero no la posterior. Además, la topografía corneal estima la potencia de la córnea en los 3, 2 mm centrales anteriores y no en toda la superficie, y tampoco se incluye la medición de la cara posterior (las últimas tecnologías sí lo permiten, y los valores se pueden agregar a las fórmulas de cálculo). Entonces, si tomamos solo los valores queratométricos sin hacer ninguna corrección, vamos a tener si o si, un error de cálculo en la potencia de nuestro LIO.
Por lo tanto, si no hacemos los ajustes necesarios y corregimos estos factores de error, nuestros resultados no van a ser los esperados. La solución estará entonces en los distintos métodos y fórmulas de cálculo desarrollados para mejorar la predictibilidad y obtener así óptimos resultados. Si bien hay numerosos métodos disponibles actualmente, los más usados son el método de Shammas-PL (post LASIK) que introduce factores de corrección, en el que la queratometría media es obtenida por regresión lineal y la convierte en un equivalente de la queratometría calculada por el método de la historia clínica (K post-op corregida = 1,14 K post-op – 6,8).
La fórmula de Haigis L (HAIGIS SUITE) no utiliza la queratometría, por lo que es más precisa en pacientes post cirugía refractiva. Usa los valores de la profundidad de cámara anterior (ACD) + longitud axial (AL) + tres constantes del lente intraocular y del cirujano, lo que mejora la estimación de la posición efectiva del lente.
La fórmula de Barrett es muy útil en ojos cortos y largos. Utiliza la longitud axial (AL) + queratometría (K) + profundidad de la cámara anterior (ACD) + blanco a blanco (WTW) + el grosor del cristalino (LT).
El método de ASCRS (American Society of Cataract and Refractive Surgery) https:/iolcalc.ascrs.org/ obtiene los resultados de un promedio de distintas fórmulas, entre las cuales se encuentran Doble-K, Holladay, Shammas-PL, Haigis-L, OCT Based y Barret True K.
Todos estos métodos mejoran sin duda en forma importante nuestros resultados en estos pacientes y tienen la ventaja de no requerir de las refracciones previas a la cirugía refractiva, como lo era con el método de la historia clínica.
Lamentablemente, a pesar de todas las formulas actualmente en uso, se pueden presentar casos que presenten un error refractivo residual en el post operatorio, aunque son los menos, eventualmente habrá que hacer un ajuste refractivo ya sea mediante PRK o LASIK, pero no antes de los 2 a 3 meses de la cirugía, para asegurarnos una estabilidad refractiva. La opción de un recambio de lente o un piggy back debiera ser una última opción, para evitar una cirugía más invasiva.
El uso de la aberrometría intraoperatoria (ORA) ha sido un buen avance principalmente para el grupo de estos pacientes, y nos ha dado excelentes resultados dese que lo implementamos. Pero sin duda la exactitud del cálculo en un futuro cercano, será muy buena mediante el uso de la inteligencia artificial, como lo está haciendo el Dr. Warren Hill y otros investigadores, con la cual se evalúan los resultados de miles de casos similares, permitiendo optimizar aún más las fórmulas de cálculo.
Catarata pediátrica: un camino de por vida para recompensas infinitas
Catarata pediátrica: un camino de por vida para recompensas infinitas
 Dra. Liana O. Ventura – Brasil
Dra. Liana O. Ventura – Brasil
lianaventuramd@gmail.com
 Dr. Marcelo C. Ventura – Brasil
Dr. Marcelo C. Ventura – Brasil
marcelovhope@gmail.com

Dra. Bruna Ventura
Dra. Bruna V. Ventura – Brasil
brunaventuramd@gmail.com
Introducción:
La catarata pediátrica es una de las principales causas de ceguera tratable en niños en todo el mundo. La incidencia varía de 1.8 a 3.6 / 10 mil personas por año.1 Cuando no es tratada, genera una enorme carga social, económica y emocional para el niño, la familia y la sociedad. Por tanto, el diagnóstico precoz y el tratamiento adecuado son muy importantes.
Dependiendo de la morfología, el tamaño, la densidad y la ubicación de la opacidad del cristalino, el tratamiento clínico puede ser suficiente para prevenir la ambliopía. Sin embargo, en la mayoría de los casos, la intervención quirúrgica es necesaria para permitir el desarrollo visual normal.2-4
Muchos factores son importantes para el pronóstico visual después de la cirugía de catarata pediátrica. Estos incluyen el momento del procedimiento, la presencia de comorbilidades, la técnica quirúrgica implementada, el uso de lentes intraoculares (LIO) o lentes de contacto para la corrección de la afaquia, una adecuada modulación de la inflamación posoperatoria y manejo de la ambliopía.2-5
DIAGNÓSTICO Y ETIOLOGÍA
La mayoría de los casos se diagnostican mediante pruebas de detección de rutina o tras la identificación de leucocoria o estrabismo por parte de los padres / cuidadores.
La mayoría de las cataratas pediátricas unilaterales y bilaterales son idiopáticas. Sin embargo, algunas están asociadas con etiologías específicas, como anomalías genéticas, síndromes que afectan principalmente otros órganos, trastornos metabólicos, infecciones congénitas (TORCHS, virus Zika), traumatismos, uso prolongado de esteroides y enfermedades oculares como la uveítis.3
La evaluación de un niño con cataratas comienza con una historia completa, que incluye antecedentes familiares, antecedentes prenatales y antecedentes de nacimiento.6 La información sobre la edad de aparición y duración de los síntomas también es muy importante. Es imperativa una evaluación detallada de la salud general del niño por parte del pediatra y, en casos específicos, se deben considerar las pruebas genéticas.3,6
EVALUACIÓN PREOPERATORIA
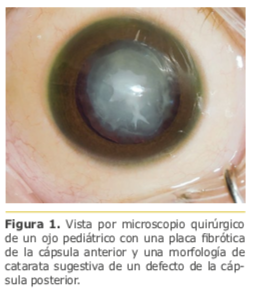
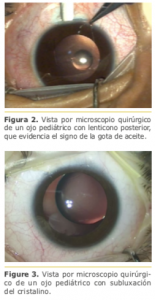
Un estudio ocular detallado debe incluir pruebas de agudeza visual, respuesta pupilar, y evaluación del segmento anterior sin dilatación de la pupila; debe ser repetido luego de midriasis para evaluar el tamaño, la ubicación y la densidad de la opacidad lenticular; dilatación pupilar; presencia de cambios capsulares que sugieren un defecto de la cápsula posterior preexistente o placas fibróticas capsulares (Figura 1); evidencia de comorbilidades del segmento anterior [por ejemplo, microftalmia, microcórnea, microesferofaquia, aniridia, vasculatura fetal persistente (PFV), coloboma, lenticono (Figura 2), zonulopatía (Figura 3)]. Las cataratas unilaterales se asocian comúnmente con PFV. 7,8
La retinoscopia no dilatada ayuda a evaluar el significado visual de la opacidad del cristalino. Debe evaluarse el estrabismo y la presencia de nistagmo. Se debe realizar una exploración del fondo de ojo en las cataratas parciales y una ecografía en las cataratas totales.
Para evitar cualquier error de medición debido a una mala colaboración, las mediciones de biometría de ultrasonido de inmersión y queratometría deben realizarse idealmente bajo anestesia general antes de la extracción de las cataratas o durante una prueba bajo anestesia, a menos que el niño tenga edad suficiente para cooperar con la biometría óptica. La medición del grosor corneal central, el diámetro corneal horizontal y la presión intraocular también son importantes.
INDICACIONES DE TRATAMIENTO QUIRÚRGICO
• Cataratas centrales visualmente significativas de más de 3 mm de diámetro.
• Cataratas nucleares densas.
• Otras cataratas en las que el tratamiento clínico no logró revertir la ambliopía.
No hay consenso sobre el momento exacto de la intervención quirúrgica. Sin embargo, la mayoría de los estudios indican que la cirugía debe realizarse en los primeros meses de vida.2-4 Niños con cataratas congénitas pueden desarrollar nistagmo de tipo sensorial a las 13 semanas de edad cuando la catarata no se trata.9 Las cataratas unilaterales tienen mejor pronóstico cuando se operan antes. En casos bilaterales, se puede realizar una cirugía bilateral simultánea; sin embargo, lo más común es que cada ojo se opere en un día diferente, idealmente dentro de una semana.
PECULIARIDADES DEL OJO DE UN NIÑO
Los ojos pediátricos son diferentes de los ojos de los adultos. La longitud axial media de los recién nacidos es de 16,8 mm, crece considerablemente en los primeros 18 meses de vida hasta alcanzar aproximadamente los 23 mm a los 13 años.10 De manera similar, hay un cambio significativo en la curvatura corneal que varía de una media de 51,2 D en recién nacidos a 43,5 D en adultos.11,12
Los niños también tienen una esclera más delgada y menos rígida, una cápsula anterior más elástica y una tendencia a evolucionar con una respuesta inflamatoria posoperatoria severa.
TRATAMIENTO QUIRÚRGICO
Técnica quirúrgica
La cirugía de catarata pediátrica es un procedimiento en el que un resultado exitoso depende de realizar meticulosamente cada paso quirúrgico en asociación con una modulación cuidadosa de la inflamación posoperatoria. La cirugía se puede realizar utilizando la pars plana, limbal o un abordaje combinado. Cuando se utiliza únicamente el abordaje de la pars plana, se pierde la integridad de la bolsa capsular, lo que por lo general impide la colocación de la LIO dentro de la bolsa. A través del abordaje limbal es posible realizar capsulorrexis anterior, facoaspiración, inserción de anillo de tensión endocapsular (CTR), capsulorrexis posterior, implantación de LIO en bolsa y vitrectomía anterior. El abordaje combinado consiste en utilizar primero un abordaje limbal para realizar una capsulorrexis anterior, facoaspiración e implantación de LIO en la bolsa, seguido de capsulotomía posterior pars plana y vitrectomía anterior.
Biometría y LIO
La corrección óptica después de la cirugía de cataratas pediátrica se puede lograr mediante lentes afáquicas, lentes de contacto o implantación primaria de LIO. En los últimos años, el progreso en las técnicas quirúrgicas, las lentes intraoculares, los cálculos de la potencia de la LIO y la modulación de la inflamación posoperatoria ha llevado a una creciente popularidad de la implantación de LIO primaria incluso en bebés pequeños.4,13,14
El consenso general es una subcorrección parcial en el momento de la cirugía para compensar el cambio miópico posoperatorio observado a lo largo de los años.15 La elección de la potencia de la LIO debe individualizarse según la edad del niño en el momento de la cirugía y el estado refractivo del otro ojo en casos unilaterales. A continuación se muestra la tabla que usamos para calcular la corrección insuficiente, como ejemplo:
Las lentes que se implantan con más frecuencia en los niños son las LIO acrílicas hidrofóbicas plegables de una o de tres piezas. Un anillo de tensión endocapsular juega un papel en ambos escenarios, evitando la ovalización de la bolsa y reduciendo el riesgo de contracción de la cápsula, fimosis capsular y descen- tramiento del cristalino.
|
Edad al momento de la cirugía |
Corrección insuficiente en la potencia de la LIO (dioptrías) |
|
3 meses |
9D |
|
6 meses |
7D |
|
9 meses |
5D |
|
12 meses |
4D |
|
18 meses |
3D |
|
24 meses |
2D |
|
36 meses |
1D |
|
48 meses |
Emetropía |
CUIDADOS POSOPERATORIOS
Además del uso de antibióticos tópicos y midriáticos, la modulación eficaz de la inflamación posoperatoria es fundamental para un buen resultado quirúrgico. Los esteroides se pueden usar por vía intracameral (triamcinolona sin conservantes) (Figura 4), por vía subconjuntival, tópica y / u oral.
COMPLICACIONES
Los niños tienen riesgo de uveítis fibrinosa, opacificación del eje visual secundario, glaucoma y desprendimiento de retina, lo que requiere una vigilancia a largo plazo, a lo largo de los años.16
La cirugía va seguida de la prescripción de anteojos / lentes de contacto. La terapia de ambliopía debe comenzar lo antes posible con oclusión y rehabilitación visual.17 La oclusión se reduce gradualmente una vez que se logra el efecto deseado. La levodopa, carbidopa y citicolina han mostrado buenos resultados en la modulación de la plasticidad en pacientes mayores.18
CONCLUSIÓN
El manejo exitoso de las cataratas pediátricas depende de la atención individualizada y el trabajo en equipo experimentado. El diagnóstico precoz y la intervención quirúrgica inmediata son fundamentales para prevenir la ambliopía irreversible. El tratamiento de la catarata pediátrica debe personalizarse según la edad de aparición, la lateralidad, la morfología de la catarata y otras comorbilidades oculares y sistémicas asociadas.










