Tecnología Intraoperatoria para mejores resultados refractivos
Datos de Contacto de los Doctores
Dr Arnaldo Espaillat Matos: arnaldo@espaillatcabral.com
Cada vez más los pacientes evalúan el éxito de su cirugía de catarata en base a su capacidad de depender lo menos posible del uso de gafas para desarrollar sus actividades cotidianas. Cuanto menos sea el defecto refractivo residual luego de la cirugía, mejor será la agudeza visual del paciente. Los cirujanos de catarata que más se concentren en tener excelentes resultados refractivos lograrán tener mayores referencias por el más poderoso medio mercadológico: el mensaje “boca a boca” de sus propios pacientes. En el pasado se consideraba que para compensar la “prensa negativa” que genera un paciente no satisfecho se necesitaba obtener 9 pacientes felices. En la actualidad, con la popularidad que han logrado las redes sociales (Facebook, Twitter, etc.), esa proporción ha cambiado de forma importante, pues hoy se necesitan 33 pacientes felices para compensar un paciente no contento con su cirugía1.
Un trabajo interesante para observar el impacto que el nivel de defecto refractivo residual post cirugía del cristalino puede tener en la agudeza visual y el grado de satisfacción de los pacientes, es del Dr. Steven C. Schallhorn, director médico de Optical Express, Glasgow, Reino Unido2,3. En ese estudio se revisaron 2,485 pacientes (4,970 ojos) consecutivos operados de cirugía facorrefractiva bilateral. Observaron que los pacientes que lograron un equivalente esférico medio más cercano a cero tenían más oportunidad de lograr visión 20/20 no corregida a la distancia (el 80.3%). Sin embargo, un defecto residual de 0.5 dioptrías reducía de forma importante esa visión (sólo el 62.5% de los pacientes con +0.5 dioptrías y el 57.1% de los pacientes con -0.50 dioptrías lograron ese nivel de visión). El cilindro post quirúrgico también afectó la capacidad visual de esos pacientes: el 82.3% con cero dioptrías de cilindro post quirúrgico logró visión 20/20. Sólo el 74.5% de los pacientes con un cilindro post quirúrgico de 0.5 dioptrías y el 54.3% de los pacientes con un cilindro de 1 dioptría lograron tener una visión no corregida de 20/20.
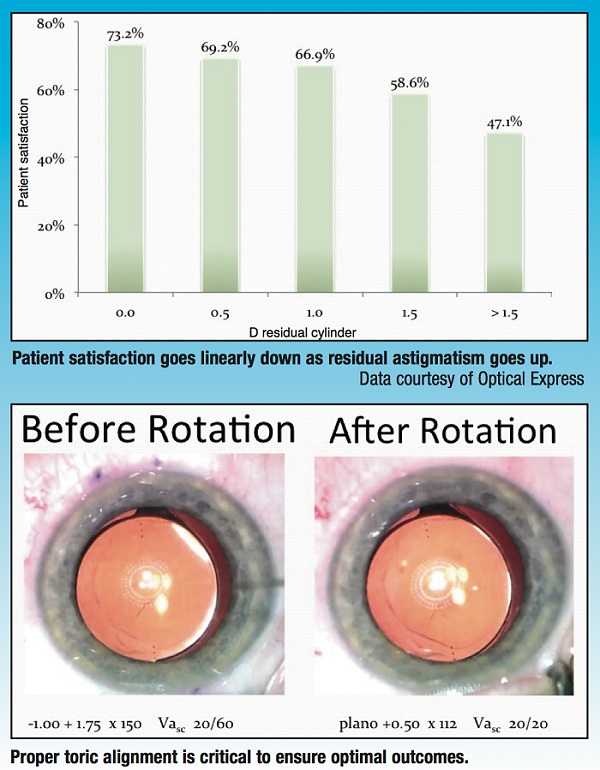
Así mismo, el Dr. Schallhorn y su grupo también valoraron el grado de satisfacción de los pacientes en relación a los resultados refractivos: el 70.8% de los pacientes con cero dioptría de equivalente esférico medio post quirúrgico y el 73.2% de los pacientes con cero dioptría de cilindro post quirúrgico dijo que estaba muy satisfecho con los resultados visuales de su cirugía. La imagen 1 muestra el nivel decreciente de satisfacción de los pacientes según el astigmatismo post quirúrgico residual obtenido en este estudio. El mensaje final del Dr. Schallhorn fue que lo más cercano a cero que sea el defecto refractivo residual luego de la cirugía, tendrá una relación directa a una mejor calidad de visión y a un mayor grado de satisfacción de los pacientes.
Por otro lado, el astigmatismo postquirúrgico afecta de manera especial a los lentes intraoculares (LIO) multifocales, como ya ha sido reportado. Zheleznyak y colaboradores4 demostraron, mediante análisis de referencia óptica, que los ojos con un LIO multifocal implantado van a presentar una disminución en la profundidad de foco a medida de que se pasa de 0.5 a 1 dioptría de astigmatismo. Así mismo, un astigmatismo de 0.75 dioptrías disminuye la calidad de imagen producida por un LIO multifocal de una manera mucho mayor comparada con un LIO monofocal, tanto para la visión lejana como para la cercana. Por ello, es altamente importante poder corregir bien el astigmatismo corneal de los pacientes en los que vamos a implantar un LIO multifocal.
Según datos presentados por Warren Hill, de una base de datos de 6,000 casos, el 52% de los pacientes que van a ser operados de catarata tienen un astigmatismo corneal ≥0.75 dioptrías5. Debido a todas las razones anteriormente expuestas, el número de pacientes al que debemos corregir su astigmatismo es importante.
En los últimos años se han desarrollado un gran número de tecnologías orientadas a lograr mejores resultados quirúrgicos, además de más cantidad y mejor calidad de visión sin corrección de gafas. Eso incluye biometría por interferometría óptica, fórmulas de cuarta generación de cálculo de poder del lente intraocular (LIO), fórmulas de cálculo de LIO en pacientes con cirugía queratorrefractiva previa, topógrafos y aberrométros de alta sensibilidad diagnóstica prequirúrgica, nuevas máquinas de facoemulsificación, el uso del láser de femtosegundo en la cirugía de catarata y LIOs de construcción asférica, tanto monofocales como multifocales, de corrección tórica y pseudoacomodativos. En este artículo hablaremos de 3 de las tecnologías desarrolladas para emplearse en la sala de cirugía con el objetivo de mejorar la precisión refractiva.
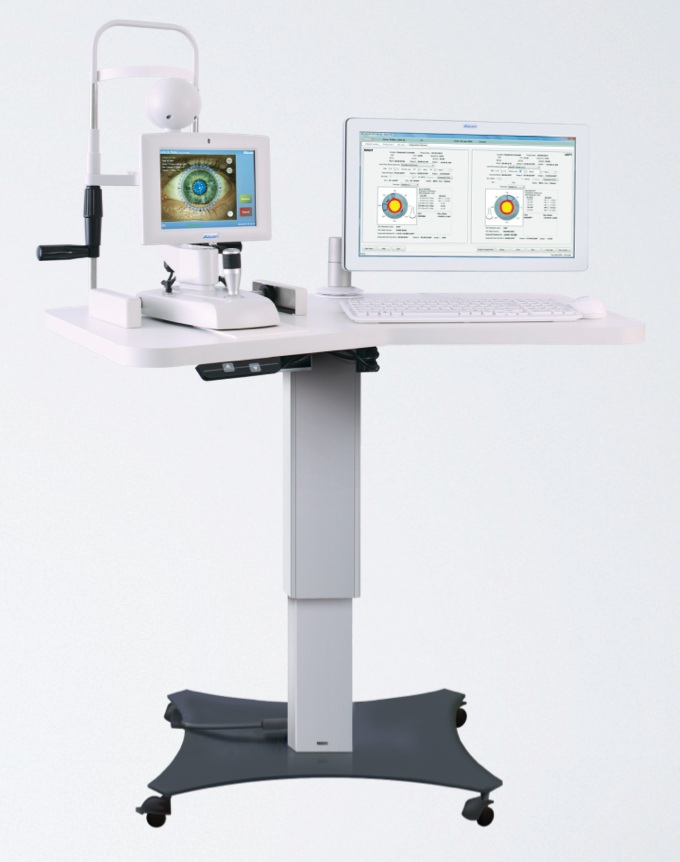
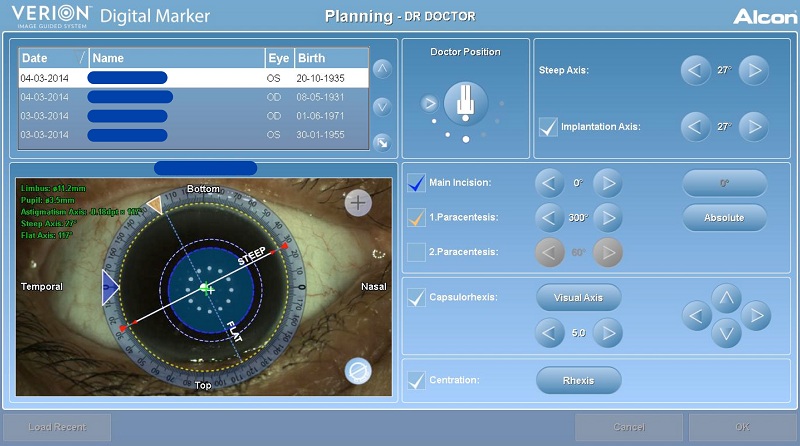
La primera tecnología a la que me voy a referir es el sistema Verion (Laboratorios Alcon, Fort Worth, Dallas, Estados Unidos)6,7,8. Este sistema consta de una consola que tiene dos partes: la unidad de referencia y un software de análisis y planificación quirúrgica (imagen 2). La unidad de referencia toma imágenes de alta resolución del ojo a operar y localiza el limbo del paciente (mide la distancia limbo a limbo), detecta la localización de los vasos esclerales y del limbo (que servirán para registrar el ojo del paciente en cirugía), características del iris, localiza y mide la pupila, mide la curvatura corneal y determina con precisión los ejes del meridiano más curvo y más plano de la cornea. Todos estos datos son transferidos de manera automática al software de planificación quirúrgica.
Para planificar la cirugía, con el software se puede elegir el tipo de LIO a implantar y calcular su poder dióptrico (se puede elegir entre 3 fórmulas de tercera generación como son la SKR/T, Hoffer Q y Holladay I; o se puede utilizar una de dos fórmulas de cuarta generación: la Holladay II o la de Haigis). Además, tiene un calculador para LIO tórico, también se pueden planificar incisiones corneales relajantes para corregir astigmatismo o planificar el uso de ambas técnicas a la vez (LIO tórico + incisión corneal relajante). Así mismo, podemos planificar la localización de las incisiones penetrantes y su tamaño. Algo muy importante del software es que al momento de dar de alta al paciente podemos hacer otra toma de imagen del ojo operado, introducir los resultados post quirúrgicos refractivos y visuales, para que con esa información vayamos personalizando la constante A de los LIOs que utilizamos y haciendo un cálculo actualizado de nuestro astigmatismo quirúrgico inducido.
La planificación quirúrgica es guardada en una memoria USB que luego puede ser conectada a la unidad llamada “marcador digital Verion”, la cual, tiene dos versiones: una que trabaja con el láser de Femtosegundo LenSx, y otra, que funciona con el microscopio quirúrgico. En otras palabras, el sistema Verion puede funcionar con o sin el uso de un láser de femtosegundo.
En la unidad del marcador digital Verion (imagen 3) se puede programar el tamaño de la capsulotomía láser o de la capsulorrexis manual, y si queremos hacerla centrada en la imagen de la pupila preoperatoria, centrada en el eje visual o centrada con respecto al limbo. Así mismo, podemos planificar si queremos centrar un LIO multifocal con respecto al eje visual, la capsulorrexis, la pupila preoperatoria o centrado con respecto al limbo.
La unidad que se conecta al LenSx tiene la información del USB para que el láser haga todas las incisiones corneales y la capsulotomía como ya se ha planificado, sin tener que hacer ningún marcado prequirúrgico con tinta para asegurarnos de la localización de los ejes, ya que el sistema hace un registro del ojo a operar con respecto a la imagen tomada previamente por la unidad de referencia. El sistema compensa para la ciclotorsión.
Cuando la memoria USB se conecta a la unidad de marcador digital Verion que funciona con el microscopio quirúrgico, se muestran por los oculares del mismo la localización de las incisiones corneales principal y secundaria, la localización y tamaño de la capsulorrexis según se ha planificado, nos señala los ejes corneales (el curvo y el plano), nos muestra el eje de implantación del lente tórico que vayamos a utilizar, nos señala el centramiento de un lente multifocal según lo programamos, todo esto según le vayamos pidiendo al sistema Verion que vaya realizando. En todo momento, existe compensación de la ciclotorsión y de los movimientos oculares, sin que exista la necesidad de hacer marcas de tinta sobre el ojo (ver video).

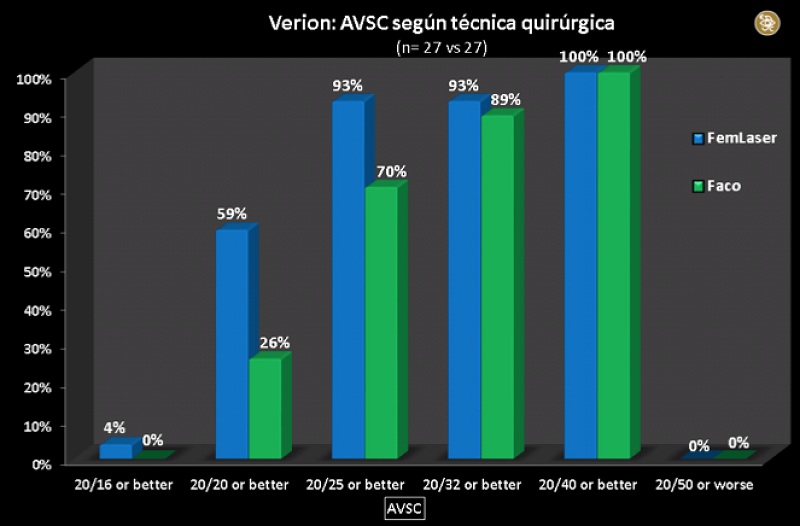
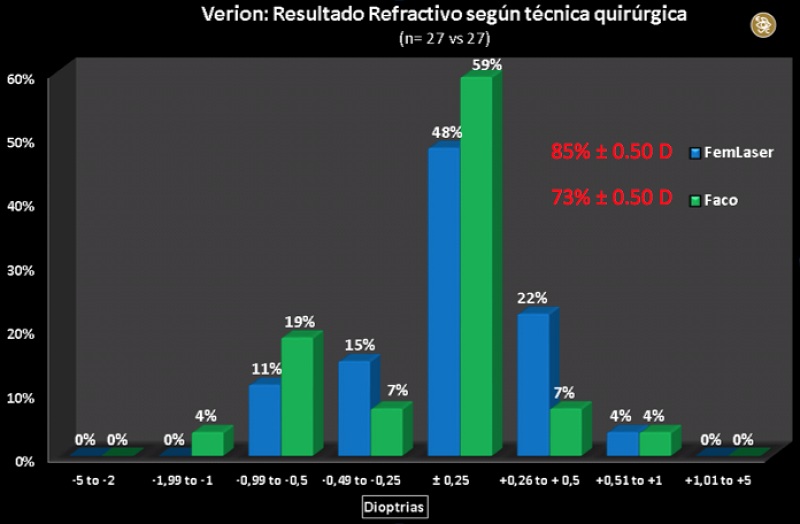
En marzo de este año empecé a utilizar la versión beta del sistema Verion. En una revisión de 54 ojos consecutivos operados con esa versión, a las 3 semanas de post quirúrgico, el 81% de los ojos tenía una agudeza visual no corregida para la visión lejana de 20/25 o mejor y el 43% de 20/20 o mejor. El 80% de los casos quedaron dentro de ±0.50 dioptrías (D) de lo planificado. Los valores medios post quirúrgicos de equivalente esférico fueron de 0.00 D ±0.4 D, la esfera promedio post quirúrgica fue de 0.19 D ± 0.42 D y el astigmatismo promedio post quirúrgico fue de -0.38 D ±0.38 D. De los 54 ojos, 27 fueron operados con el láser de femtosegundo LenSx y 27 mediante facoemulsificación estándar. Las imágenes 4 y 5 muestran que tanto la agudeza visual lejana sin corrección como el número de ojos que quedaron dentro de ±0.50 dioptrías de lo planificado fue mayor para el grupo de ojos operados con el láser. Estos datos pueden sugerir que el uso combinado de ambas tecnologías (el láser de femtosegundo y el sistema Verion) pudiera lograr una mayor exactitud refractiva y una mejor visión post quirúrgica. Estos resultados deben ir perfeccionándose con las mejoras de las siguientes versiones del software, así como con la personalización tanto de la constante A de los LIOs que implantamos como de los valores de astigmatismo que inducimos en la cirugía, y que iremos determinando basados en este sistema.
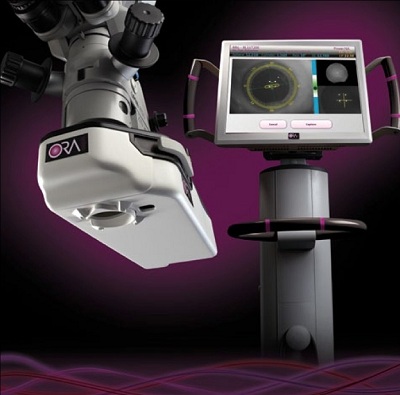
La segunda tecnología de la que quiero hablar es el sistema ORA (Wave Tec, Aliso Viejo, California, Estados Unidos), el cual emplea interferometría Talbot-Moiré para realizar una aberrometría intraoperatoria y así medir el estado refractivo del ojo, tanto en estado fáquico, afáquico como pseudofáquico. Mediante el empleo de nomogramas propios puede calcular el poder dióptrico del lente intraocular a ser implantado, determina con mucha precisión el eje de colocación y el poder de un lente tórico, así como también señaliza dónde colocar una incisión corneal relajante hecha manualmente. En adición, permite al cirujano calcular si es necesario abrir las incisiones corneales relajantes intraestromales hechas con un láser de femtosegundo para aumentar su efecto corrector. El sistema tiene una gran base de datos de casos operados de cirugía de catarata luego de procedimientos queratorrefractivos previos, de manera que puede lograr resultados refractivos y visuales muy buenos en pacientes que se vayan a operar con esa condición. En abril de 2014, la compañía Wave Tec informó que hay 150 prácticas oftalmológicas (casi todas en los Estados Unidos) y más de 140,000 procedimientos quirúrgicos realizados con esta tecnología6,9 (imagen 6).
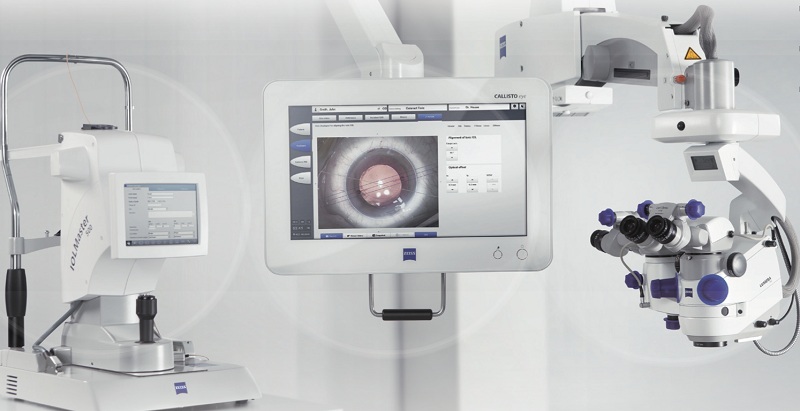
La tercera tecnología es el sistema Callisto (Carl Zeiss Meditec, Jena, Thuringia, Alemania)6, el cual sirve de puente de interconexión entre el ampliamente conocido biómetro por interferometría óptica, el IOL Master, y el muy prestigiado microscopio quirúrgico Lumera, ambos producidos por la misma compañía. Con el Callisto se alimentan todos los datos biométricos y el plan quirúrgico que finalmente son llevados mediante una “intrared” (no mediante dispositivo de memoria portátil tipo USB) al quirófano. El cirujano puede ver el plan quirúrgico a través de un monitor unido al microscopio o a través de los oculares del mismo. El sistema indica mediante un marcador digital la localización de las incisiones de entrada así como el lugar de las incisiones corneales relajantes, la capsulorrexis y el eje de colocación de un lente tórico. Así mismo, el sistema le puede mostrar al cirujano los datos biométricos que fueron captados por el IOL Master. De igual manera que los otros dos sistemas, Callisto compensa los movimientos oculares y la ciclotorsión que puede estar haciendo el ojo que se está operando (imagen 7).
Existen en el mercado otros sistemas de alta tecnología con sus características particulares, que tienen como objetivo ayudar al cirujano durante la cirugía a tomar decisiones planificadas y sistematizadas, para perfeccionar sus resultados refractivos y lograr mejor agudeza visual sin corrección. Ejemplo de ello lo son el sistema guiado por computadora TrueGuide (True Vision 3D Surgical, Santa Barbara, California, Estados Unidos)6, el sistema Holos Intraop (Clarity Medical Systems, Pleasanton, California, Estados Unidos)6,10 y el sistema de navegación quirúrgica Cirle (Bausch + Lomb, Rochester, Nueva York, Estados Unidos. Todavía no está comercializado).
El empleo de todas estas tecnologías tiene como objetivo mejorar la precisión de las medidas que tomamos, planificar nuestras acciones quirúrgicas en base a esas medidas, trasladar los datos de forma segura y sin errores al quirófano, además de ejecutar con exactitud nuestros pasos quirúrgicos. Esto ayudará a sistematizar nuestras cirugías y así poder lograr resultados refractivos cada vez mejores y más consistentes. El dilema siempre estará en el costo añadido que esto pueda representar para nosotros y nuestros pacientes.

