El entrecruzamiento del colágeno (CXL) sigue siendo más efectivo si guiendo el protocolo de Dresden retirando el epitelio y aplicando-3 mW/cm2 de luz UVA a 365 nm por 30 minutos. Esto basado en estudios hechos en niños con queratocono (QC) por la Dra. Maria Alejandra Henríquez a mediano1 y a largo plazo2. Todavía hay discusión si se deben entrecruzar todos los niños con diagnóstico de queratocono ipsofacto basado en literatura que usaba la variable de Kmax3 cado en Inglaterra usando un incremento de una dioptría y media o más en la K2 como variable de progresión encontró un porcentaje de progresión del 43% en niños4 (y aun menor si se revisa con cuidado los criterios de exclusión de pacientes del protocolo). Un estudio de nuestro grupo usando como criterio de progresión la transgresión de la línea roja sólida (CI95% para queratocono) bien fuese simultáneamente (A, B o C) o consecutivamente (en dos visitas).
Este estudio encontró que en 19 ojos diagnosticados como queratocono por dos expertos en el tema y en pacientes menores de 18 años con al menos un año de seguimiento y dos exámenes de Pentacam confiables al menos un año aparte, encontró que el seguimiento era de 2 a 7 años, había más heredabilidad en la tendencia al rascado que en la presencia de QC en sí en los padres y que únicamente 20% de los ojos progresaron con un control estricto del rascado, ense (que raras veces es la misma de una medición a la siguiente y tiene alta variabilidad). Un estudio reciente publi ñar a rascar el hueso lagrimal como paliativo efectivo (Figura 1), control antialérgico Olodina 0.2% (Olopatadina, Ophtha, Colombia), pulsos cortos de esteroides y ciclosporina o tacrolimus tópico o sistémico (bajo supervisión de un alergólogo). Gafas de protección nocturna (Figura 2) en caso de que el rascado en ese periodo del día no pudiera ser controlado.

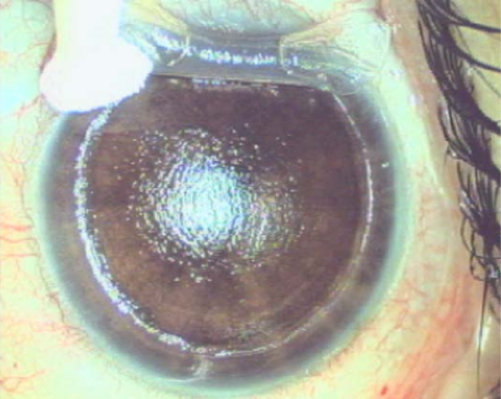
Figura 1. Niña de seis años con queratocono, note el frote de ambos huesos lagrimales con los pulpejos de los dedos para evitar rascar el globo ocular con los nudillos, el pulpejo del dedo, la eminencia hipotenar o el dorso de la mano.

Figura 2. Gafas de protección deportiva. Se
pueden usar para proteger los ojos del rascado
indebido en horas de la noche. Se consiguen
fácilmente en internet y no son muy costosas
Los únicos dos pacientes que perdieron una línea de agudeza visual mejor corregida (BCVA) fueron dos ojos de dos pacientes que fueron sometidos a CXL y pasaron de 20/20 preoperatoriamente a 20/25 en su última visita. Revisando la literatura, cabe anotar que las pérdidas de BCVA después de CXL son mayores en pacientes con 20/20 de visión con corrección de base5, y en que una de las series más grandes de CXL en niños hasta un 30% o más perdió líneas de BCVA
entre los meses y los cinco años de seguimiento6. Otros dos valores que vale la pena recalcar son el BAD D de 1.6 que sirve para descartar pacientes no candidatos a cirugía con excimer o similar pero que no tiene una especificidad suficiente para ser utilizado como criterio de CXL. Hoy día se habla de valores de BAD D mayores de 2.6 para diagnosticar un paciente con QC8 y decidir someterlo a un entrecruzamiento – ojalá con progresión demostrada. Las excepciones a esta
regla pueden ser pacientes a los cuales no se les pueda hacer un seguimiento adecuado. Sin embargo, como se verá en el punto 2), estos pacientes requieren de tanto seguimiento antes como después del entrecruzamiento.
2. No importa que tan completo haya sido el tratamiento para el QC (Queratoplastia lamelar profunda -DALK-,
CXL o segmentos de anillos intracorneales (ICRS), (Figura 3) si el paciente continuó frotándose los ojos se va a producir un empeoramiento de la condición corneal con ectasia (Figura 4) a pesar que tengamos la “falsa seguridad” que como le hemos hecho un tratamiento integral al paciente ya va a estar inmune al rascado9.
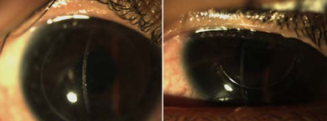
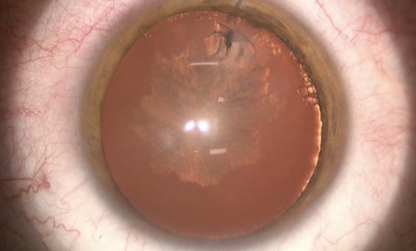
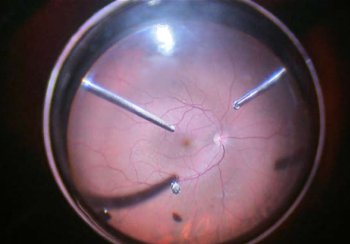
Figura 3. Lado Izquierdo: Después de unos segmentos de anillo y de un CXL se obtiene una UCVA de 20/40 Lado derecho: Después de un DALK exitoso el paciente recupera una UCVA de 20/40
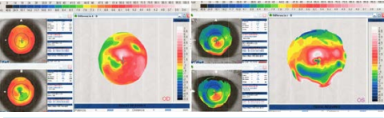
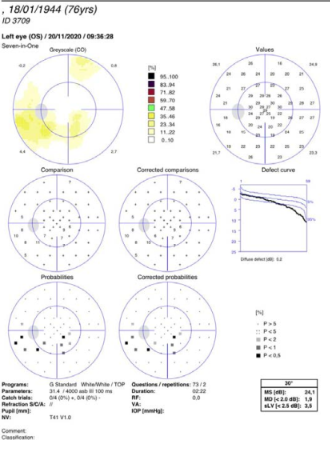
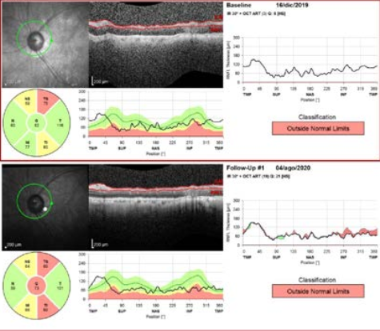
Figura 4. Diez y ocho meses después de las cirugías anteriores (Abajo a la izquierda en ambas gráficas) el paciente tiene una exacerbación de su conjuntivitis vernal con frote ocular intenso con la presencia de encurvamiento corneal bilateral (arriba a la izquierda en ambas gráficas). Note el mapa diferencial del ojo derecho y el ojo izquierdo demostrando lo descrito. El paciente es referido a un alergólogo, el rascado controlado y 10 años después está estable con una BCVA de
20/40 en cada ojo.
3. Se ha encontrado que el oxígeno es pieza fundamental de la reacción entre la luz UV y el estroma corneal. El uso de niveles más altos de energía, p. ej. 9 mW/cm2 de UVA a 365 nm haciendo una disminución proporcional en el tiempo de aplicación (Ley de Bunsen-Roscoe) puede ser tan efectiva como el protocolo de Dresden original. La aplicación de niveles aún mayores energía requiere de pulsar la luz UV para darle tiempo al oxígeno de reabastecer el estroma o aplicar suplementación adicional de oxígeno.10
4. El epitelio actúa como una barrera que disminuye la difusión de la luz UVA, la penetración de la riboflavina y la penetración del oxígeno. Lo mismo ocurre con el lente de contacto sin protección UV propugnado por el grupo de Soosan Jacob y Amar Agrawal disminuyendo la efectividad del entrecruzamiento a nivel corneal11.
5. Mazzotta y colaboradores han logrado un efectivo “epi-off” mediante el uso de la iontophoresis para aumentar la penetración de la riboflavina a través del epitelio y el uso de luz pulsada con aumento de la fluencia para nivelar la depleción del oxígeno intraestromal.12 En el futuro se podrá obviar el uso de la iontophoresis aumentando el tiempo de entrampamiento de la riboflavina y usando sustancias que permeabilice el epitelio a la vitamina B2.
6. El protocolo Sub400 ha permitido el entrecruzamiento de córneas que antes no se consideran candidatas a este procedimiento y eran sometidas a DALK o a trasplante de Bowman. En la tabla que acompaña el artículo están los tiempos sugeridos para cada espesor corneal usando el protocolo de Dresden como base11. Antes de que termine el año el grupo de F. Hafezi y Torres-Netto publicará un protocolo actualizado con una fluencia un poco más alta (se usarán 10 J/ cm2 para córneas de 400 micras con una fluencia un poco mayor a los 5.4 mJ/cm2 que se usan hoy día y se disminuirá la fluencia según el espesor corneal como el protocolo actual.)
7. Según Kling et al. los valores de energía utilizados hasta ahora para el entrecruzamiento en córneas infectadas (PACK-CXL) no ha sido suficientemente altos.13 Dependiendo de la localización y la densidad del infiltrado corneal no habría necesidad de disminuir la energía como en el sub400. Actualmente están usando 30 mW/cm2 por 5min y 33sec, o sea,
un total de 10 J/cm2. (F. Hafezi, comunicación personal vía correo electrónico, sept. 27 de 2021). Habrá que esperar la publicación para evaluar el tipo de úlceras donde se usan (centrales V periféricas, etc.) Otra alternativa es el uso de rosa de bengala y luz verde como lo viene propugnando el Dr. Guillermo Amescua del Bascom Palmer para el tratamiento de organismos recalcitrantes como la Pseudomona spp. y el Fusarium spp.14,15
8. El Protocolo de Atenas propugnado por el Dr. AJ Kanellopoulus16 de Grecia, utiliza una ablación del máximo
50 micras de estroma (con el uso de MMC) para regularizar un poco la córnea antes de hacer el CXL. Reportes de casos recientes han encontrado defectos epiteliales persistentes17 o deformación corneal severa después de este tipo de procedimiento18. (Figuras 5 y 6) El uso de MMC (recomendado en el protocolo de Atenas) pudo haber aumentado la cicatrización anormal (Figura 7) en este caso bilateral19. Llama la atención que el artículo publicado por el mismo sin ningún otro coautor acerca del seguimiento a largo plazo de tiene un porcentaje de cumplimiento del 100%20 Artículos de Seiler hablando de aplanamiento corneal progresivo de a corto21 y a largo plazo22 hablarían de una variabilidad no reportada en los resultados visuales de los pacientes.
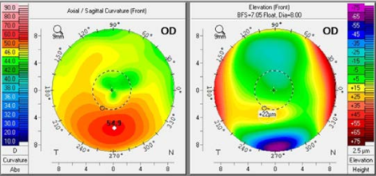
Figura 5. Abril de 2021: Ojo derecho preoperatorio de esta paciente con una visión sin corrección de 20/60 y una refracción de +0.75 – 2.00 x 75 = 20/25. Se le hace una ablación de 54 micras tratando las ablaciones de alto orden únicamente
usando el (Schwind Esiris). Medición ultrasónica intraoperatoria de 404 dioptrías. Se usa el protocolo de Dresden con 3 mW/ cm2 disminuyendo la cantidad de tiempo a aplicar a 20 minutos para evitar daño de las capas profundas (en una modificación del protocolo Sub400 aun no publicado para la fecha). El ojo contralateral se trató de manera similar.
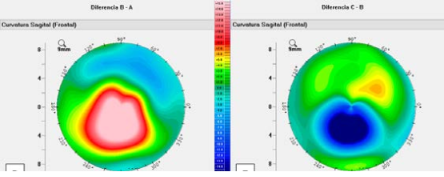
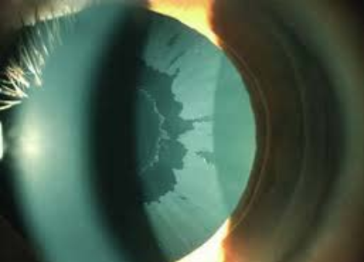
Figura 6. La paciente se queja de mala visión sin corrección desde el primer mes postoperatorio. A la izquierda se ve el encurvamiento tan marcado hasta de 20 dioptrías a los 18 meses postoperatorios. Se decidió no hacer más intervenciones en esta paciente basados en la imagen del haze corneal obtenida con el Pentacam (ver Figura 6). Entre los 18 meses y 6 años después hay un aplanamiento irregular de la córnea y con refracción errática y la paciente ha perdido líneas de BCVA y requiere de unos lentes de contacto esclerales para funcionar adecuadamente. El ojo contralateral presenta un comportamiento similar.
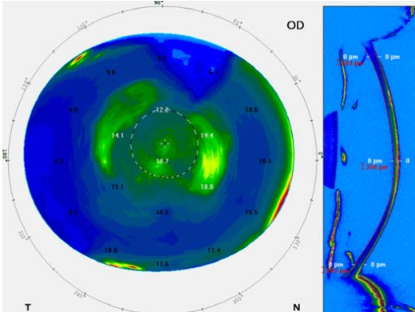
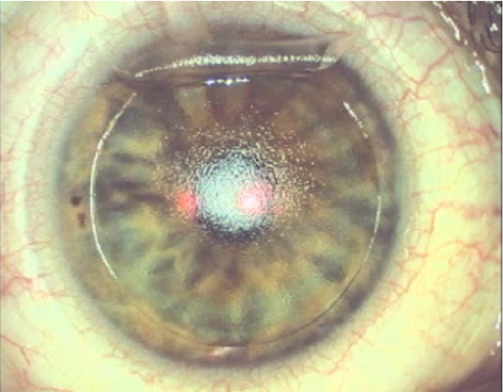
Figura 7. Imagen en face a una profundidad del 100% de la córnea mostrando haze residual de espesor total tomada a los 18 meses postoperatorios. El otro ojo presentaba un cuadro similar
9. Hay una variante muy útil y es aplicar una PTK de unas 45 micras aproximadamente (si no se tiene medición del valor real del epitelio corneal por OCT) para remover de unas 5 a 10 µ de la capa de Bowman regularizando ligeramente la superficie anterior de la córnea (sin tener que usar MMC) y mejorando la UCVA y la BCVA (lo que se conoce como el protocolo de Creta)23,24
10. Hay que tener cuidado si la riboflavina se introduce en los canales intraestromales creados para segmentos de anillo ya que esto puede producir un encurvamiento paradójico de la córnea por “estrangulamiento” de la misma18.
REFERENCIAS
19. Awwad ST, Chacra LM, Helwe C, et al. Mitomycin c application after corneal cross-linking for keratoconus increases stromal haze. J Refract Surg. 2021;37(2):83-90. doi:10.3928/108 1597X-20201124-01
20. Kanellopoulos AJ. Ten-year outcomes of progressive keratoconus management with the Athens protocol (topography-guided partial-refraction PRK combined with CXL). J Refract Surg. 2019;35(8):478- 483. doi:10.3928/1081597X-20190627-01
21. Koller T, Iseli HP, Donitzky C, Ing D, Papadopoulos N, Seiler T. Topography-Guided Surface Ablation for Forme Fruste Keratoconus. Ophthalmology. 2006;113(12):2198-2202. doi:10.1016/j. ophtha.2006.06.032
22. Noor IH, Seiler TG, Noor K, Seiler TG. Continued long-term flattening after corneal cross-linking for keratoconus. J Refract Surg. 2018;34(8):567-570. do i:10.3928/1081597X-20180607-01
23. Kymionis G, … MG-J of, 2010 undefined. Transepithelial phototherapeutic keratectomy using a 213- nm solid-state laser system followed by corneal collagen cross-linking with riboflavin and UVA. downloads.hindawi.com.
24. Kymionis GD, Grentzelos MA, Kounis GA, Diakonis VF, Limnopoulou AN, Panagopoulou SI. Combined transepithelial phototherapeutic keratectomy and corneal collagen cross-linking for progressive keratoconus. Ophthalmology. 2012;119(9):1777-1784. doi:10.1016/j.ophtha.2012.03.038

























 Figura 1.
Figura 1. 




















 Dr. Carlos Palomino
Dr. Carlos Palomino